Подагра
У людей старше 40 лет достаточно часто диагностируется подагра. Это хроническое заболевание, возникающее при нарушении пуринового обмена. В результате в крови увеличивается уровень мочевой кислоты – возникает гиперурикемия. Подагра поражает преимущественно мужчин старше 40 лет, ею страдает около 0,1% людей. Сегодня заболевание встречается и в более молодом возрасте.
Особенности протекания подагры у мужчин и женщин
Особенности современного течения подагры во многом связаны с тем, что заболевание все чаще развивается у лиц молодого возраста и характеризуется более тяжелым течением, что проявляется множественным поражением суставов, частыми и длительными обострениями, ранним развитием осложнений, а также частым вовлечением в процесс почек и сердечно-сосудистой системы.
У женщин пик заболевания приходится на возраст старше 60 лет. Подагра может развиваться на фоне заболеваний почек, гематологических заболеваний, псориаза, онкологических заболеваний. При острой форме подагрического артрита боли интенсивно нарастают в одном суставе, он опухает, заметно покраснение кожи.
У мужчин подагра чаще поражает суставы стопы, преимущественно большого пальца. Движение больного сустава из-за сильной боли невозможно. Боль усиливается даже при легком прикосновении. У женщин поражаются кисти. Особенностью острого подагрического артрита является возможность спонтанного и полного выздоровления. При этом до начала хронической стадии ревматического заболевания между приступами подагры могут отсутствовать какие-либо симптомы.
По прошествии времени приступы протекают тяжелее. Процесс распространяется на новые суставы верхних и нижних конечностей, а также на внутренние органы (сердечно-сосудистую систему и почки).
Стоит отметить, что благодаря своевременному диагностированию подагры на ранних стадиях и проведению правильной терапии врачам удается сохранить трудоспособность пациентов и улучшить прогнозы болезни суставов.
Лечение артроза
Основные средства лечения артроза – медикаментозное лечение, использование физиотерапии и хирургическое лечение.
Медикаментозное лечение
Использование лекарственных препаратов помогает улучшить кровообращение в поврежденных суставах, восстановить свойства хряща, обладает обезболивающим и противовоспалительным действием.
Нестероидные противовоспалительные препараты
При артрозе может появиться отек сустава, сустав начинает болеть и объем движения снижается. При приеме противовоспалительных препаратов (НПВП) боль снижается, останавливается цепная воспалительная реакция и ускоряется процесс восстановления хряща.
Чаще всего используются следующие препараты: диклофенак, нимесулид, индометацин, парацетамол. Их можно применять в виде таблеток, ректальных свечей и порошка. Но помните, что самолечение недопустимо, подбор и дозу лечебного препарата от артроза осуществляет врач-ревматолог.
Обезболивающие препараты центрального действия
Препараты опиоидного ряда снижают болевой порог чувствительности у пациента. Прием подобных препаратов возможен строго по рецепту и только под контролем врача!
Препараты-хондопротекторы
Препараты-хондопротекторы являются структурными элементами самого хряща, поэтому активно восстанавливают эту ткань и препятствуют ее дальнейшему разрушению. Лечение эффективно на начальных стадиях заболевания. Когда сустав уже полностью разрушен, вернуть первоначальную форму деформированных костей или нарастить новый хрящ, не представляется возможным.
Однако на 1- 2 стадиях артроза хондропротекторы могут принести пациенту значительное облегчение. Комбинированные препараты, в составе которых входит и глюкозамин, и хондроитин сульфат, по сравнению с однокомпонентным препаратом, дают лучший результат.
Хондроитин сульфат и глюкозамин сульфат
Данные лекарства способствуют процессу замедления воспалительной реакции в тканях, помогают уменьшить повреждение хряща и снизить болевой синдром. Чаще всего эти 2 препарата используют в лечении вместе, так как они обладают аккумулирующим действием, но принимать их надо в течение 3- 6 месяцев.
Гиалуроновая кислота
Обеспечивает вязкость и эластичность синовиальной жидкости. Помогает хорошему скольжению суставов. Поэтому врачи часто назначают инъекции с гиалуроновой кислотой в пораженный сустав.
Физиотерапевтические методы лечения
Среди физиотерапевтических методов лечения могут применяться:
- УВЧ-терапия;
- магнитотерапия;
- лазерное облучение низкой интенсивности;
- электрофорез с лекарственными препаратами;
- фонофорез (использование ультразвука для введения лекарственного средства в очаг воспаления).
1
Хирургическое лечение артроза
2
Хирургическое лечение артроза
3
Хирургическое лечение артроза
Хирургическое лечение
Хирургическое лечение применяется с целью восстановления и улучшения подвижности суставов, а также для того, чтобы удалить часть хряща или поврежденные мениски.
К хирургическому лечению артроза прибегают уже в крайних случаях, когда лечение медикаментами не дает результатов, при появлении сильной боли, частичной или полной неподвижности в суставах.
Во время артроскопической операции возможно удаление части пораженного артрозом хряща, его шлифовка для придания гладкой поверхности, удаление фрагментов и наростов хряща, срезание части поврежденных связок.
Протезирование коленного сустава
С помощью этой операции происходит замена суставных поверхностей коленного сустава на металлические или комбинированные протезы. Подготовленные пластины повторяют поверхность суставного хряща. Такие протезы изготавливаются из специальных сплавов, у пациентов они не вызывают реакцию отторжения, не окисляются и не травмируют окружающие ткани.
Хирургия тазобедренного сустава при артрозе
При данной операции производится частичное удаление хрящевой и костной ткани тазовой и бедренной кости. Обычно, головка бедренной кости и суставная поверхность тазовой кости удаляются и замещаются протезом из металла или металлокерамики.
Методы и способы лечения артроза
Заболевание лечится комплексно, с применением медикаментозных и немедикаментозных методов. Основная цель данной терапии – снять воспаление, боль, вернуть двигательные функции, затормозить развитие недуга. На первом этапе реабилитации убираются острые симптомы для облегчения общего состояния пациента. В дальнейшем для профилактики прогрессирования заболевания обязательно выполняется лечебно-восстановительная физкультура.
Артроз коленного сустава, лечение которого проводится у нас, как и других типов артрозных состояний, предполагает следующее:
- обязательное ограничение нагрузок на поврежденные суставы;
- правильное питание в соответствии с рекомендациями врачей;
- подобранный врачом ортопедический режим;
- физиотерапию:
- занятия ЛФК (кинезиология);
- декомпрессию метаэпифиза и постановку внутрисуставных блокад;
- введение тромбоцитарно обогащенной плазмы (PRP-терапия);
- фармакотерапию;
- регулярное санаторно-курортное лечение.
В нашем учреждении все реабилитационные мероприятия проводятся под контролем профильных специалистов.
Поражение коленного, тазобедренного, а также артроз плечевого сустава (симптомы и лечение описаны в статье), предполагает медикаментозную терапию. Врач-реабилитолог рекомендует препараты для купирования воспалительного процесса, вызывающего повышение температуры, скапливание жидкости, припухлость, а также инъекции для замедления разрушения хряща. Последнего удается добиться при введении препаратов, повышающих защитные свойства суставной смазки и ее вязкость. Декомпрессия метаэпифиза и внутрисуставные блокады имеют целью понижение внутрисуставного давления, устранение боли.
PRP-терапия, активно используется при лечении артроза коленного сустава. Она предполагает использование плазмы крови пациента. Ее результатом является уменьшение воспалительных явлений, стимуляция синтеза коллагена, запуск процессов обновления, нормализация состава суставной жидкости. Тромбоцитарно обогащенная плазма доставляется непосредственно к хрящу, такой метод лечения имеет достаточно выраженный положительный эффект.
Ортопедический режим при лечении артроза плечевого сустава и остальных предполагает использование разнообразных супинаторов, накладок, наколенников, тростей для дополнительного снижения нагрузки на больной сустав.
Физиотерапевтические мероприятия включают следующие процедуры:
- массаж;
- магнито- и лазеротерапию;
- ультразвук;
- иглорефлексотерапию.
Они назначаются и проводятся под наблюдением врача, позволяют улучшить кровообращение, снизить остроту боли, благотворно влияют на мышцы. Особенно эффективны эти процедуры на 1 и 2 степени заболевания.
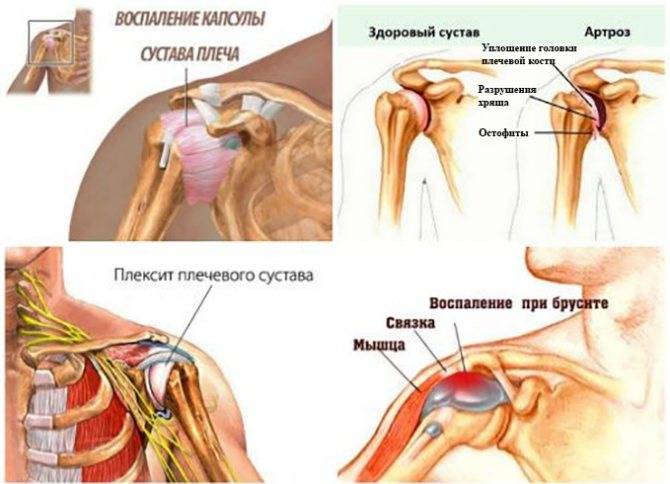
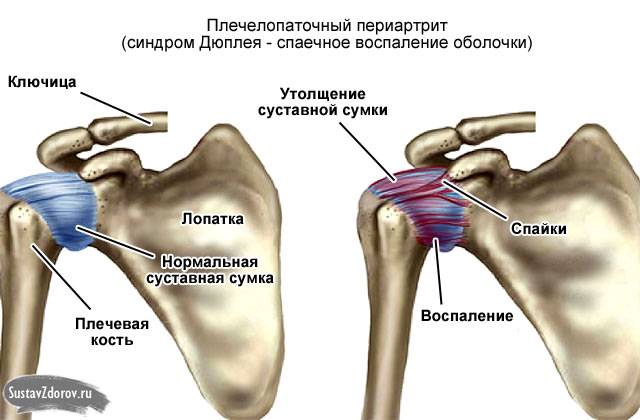
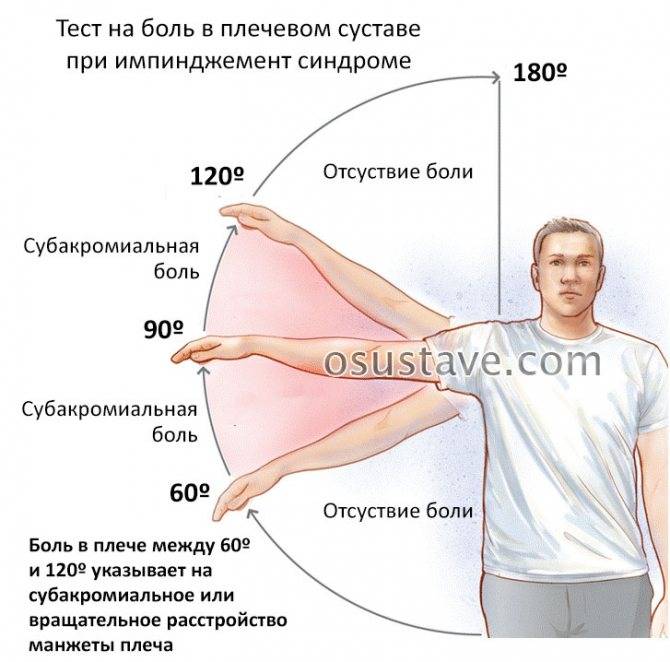
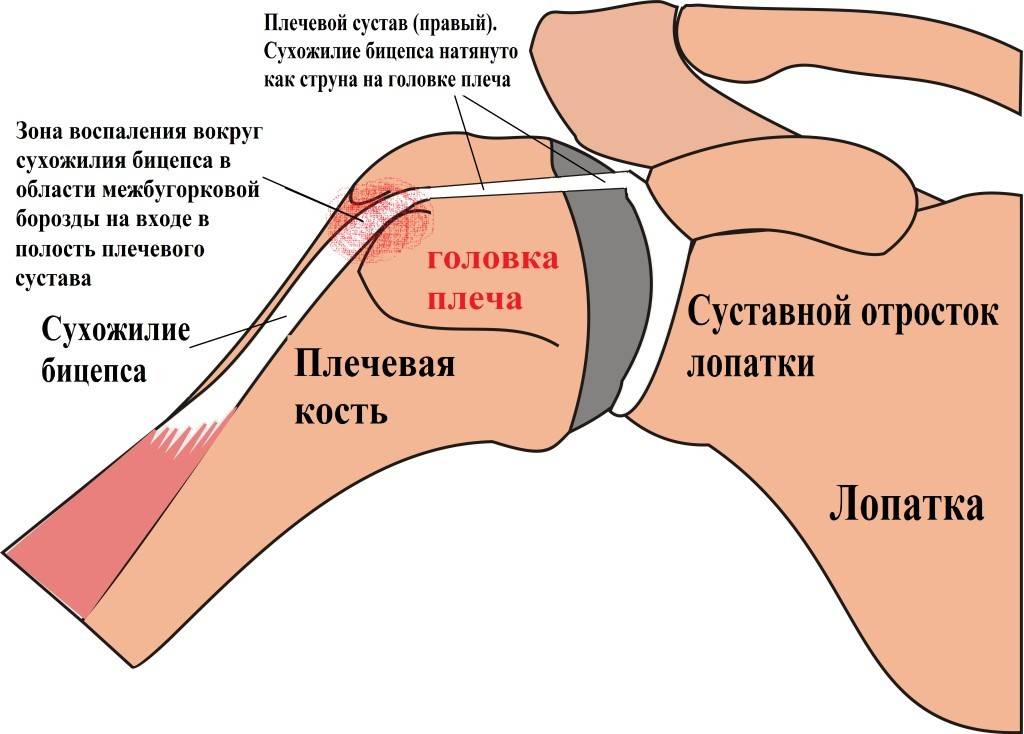
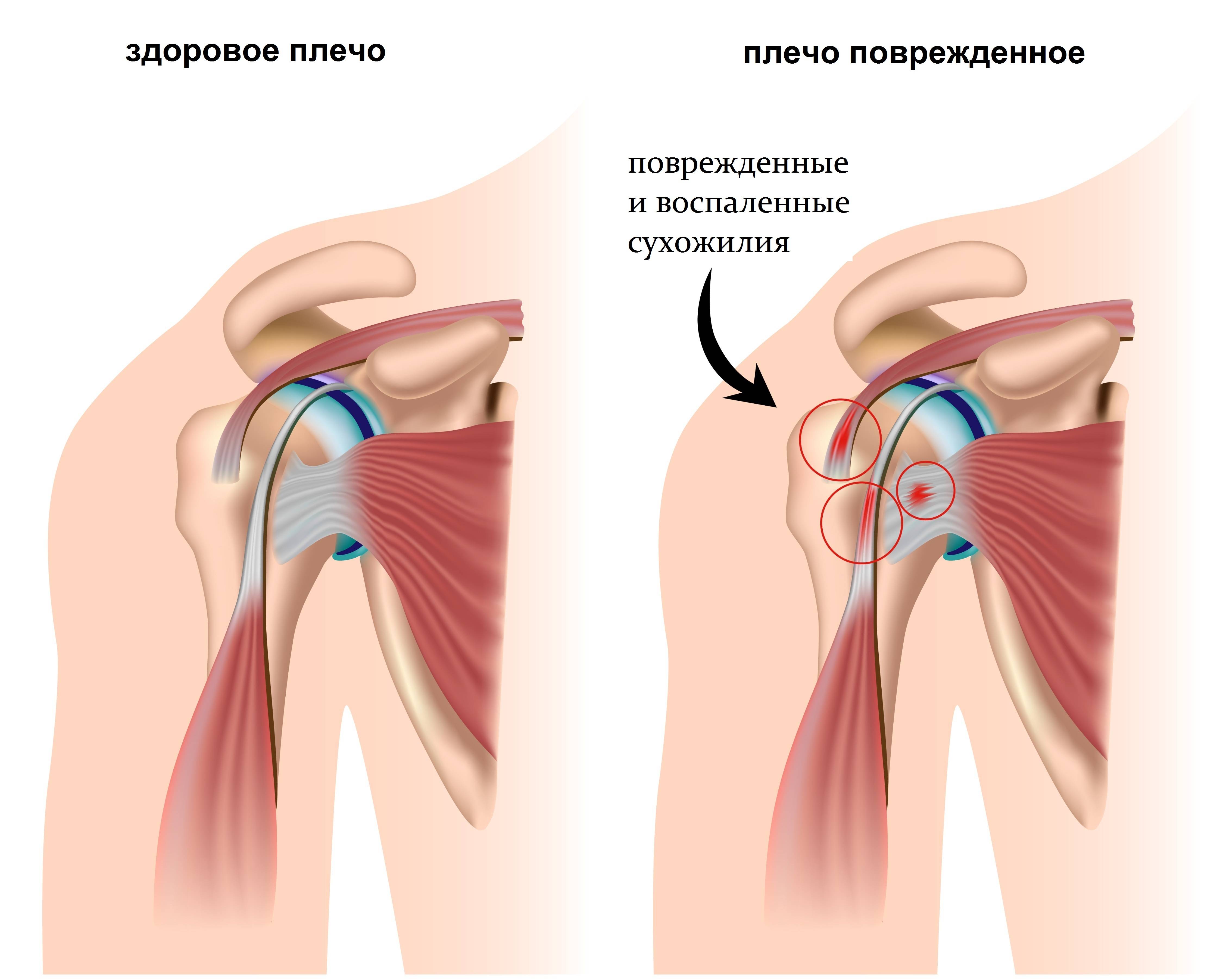
Боль в плече из-за плечелопаточного периартрита («замороженное» плечо)
Плечелопаточный периартрит («замороженное плечо», адгезивный капсулит) — это болезненная скованность плечевого сустава, которая мешает выполнять обычные движения. Возникает из-за уплотнения, опухания и уплотнения тканей, окружающей плечевой сустав. Из-за этого в плечевом суставе остается меньше места для плечевой кости, и движения становятся скованными и болезненными.
Боль при плечелопаточном периартрите мешает заниматься обычными делами, например, самостоятельно одеваться, водить автомобиль, нарушает сон. Иногда из-за боли человек полностью перестает двигать рукой в плечевом суставе. Симптомы плечелопаточного периартрита могут сильно различаться, но, как правило, развиваются они медленно, на протяжении многих месяцев и даже лет.
Чаще всего плечелопаточный периартрит появляется в возрасте после 40 лет. Факторами риска, повышающими предрасположенность к заболеванию, являются:
Опухоли первичные
Первичное возникновение рака кости встречается редко. Среди подобных заболеваний – саркомы. Первичное поражение может быть вызвано активным ростом ткани кости, это происходит у людей в возрасте до двадцати лет.
Симптомы первичного заболевания:
- Боль в зоне очага. Сначала болевой синдром слабый либо умеренный. Он может пропадать, но потом появляется вновь. На более поздних стадиях он постоянен и ярко выражен.
- Симптомы общего характера, которые свойственны любому раковому заболеванию, например, снижение массы тела, слабость и т.д.
- Проявления, характерные для поражения костей – хромота, переломы патологического характера, т.д.
Первичное и вторичное заболевания объединяет ряд проявлений, именно поэтому в постановке диагноза опираться только на жалобы пациента не стоит. Необходима диагностика.
Диагностика
Существует много диагностических методов, применимых в онкологии. Применительно к болезням костей это:
- Рентген;
- Остеосцинтиграфия;
- Ультразвуковое исследование;
- Магнитно-резонансная томография;
- Компьютерная томография;
- Биопсия и т.д.

Боль
Лечение
Центральная цель лечения болевого синдрома при онкологии – уменьшение его. Если речь идет о переломах, лечение их, минимизация риска их возникновения, минимизация иных осложнений.
Среди лечебных методик:
- Препараты обезболивающие;
- Бисфосфонаты;
- Терапия лучевая;
- Терапия радио-медикаментозная;
- Оперативные манипуляции.
Препараты обезболивающие
Практически в девяноста процентов случаях болевой синдром удается значительно уменьшить препаратами обезболивающими. Но зачастую этого бывает мало, потому как, развиваясь, опухоль может становиться нечувствительной к ним. Актуальным остается вопрос и о выборе препарата.
Существуют рекомендации ВОЗ относительно уменьшения болевого синдрома, который вызван раком. В этих рекомендациях выбор препарата должен основываться на интенсивности болевого синдрома у пациента. Интенсивность эта градируется по особой шкале.
- Пункты 1-3 отдаются болевому синдрому легкому и тяжести средней. Препараты –неопиоиды, например, парацетамол;
- Пункты 4-6 – болевой синдром средней тяжести. Препараты – опиоиды (средства аналгетические с содержанием наркотических веществ);
- Пункты 7-10 – болевой синдром сильный. Препараты – сильные опиоидные. В ряде случаев препараты, усиливающие обезболивание.
Говоря об обезболивающих средствах, нельзя не отметить эффекты побочные, с ними связанные, среди которых:
- Чувство сонливости;
- Дисбаланс стула;
- Головокружение и т.д.
И еще раз о том, что мы отмечали выше: применение обезболивающих препаратов лучше начинать, когда болевой синдром только начинает проявлять себя.
Бисфосфонаты
Эти препараты значительно минимизируют ущерб ткани кости, возникающий от воздействия не нее метастазов. Они снижают вероятность переломов, гиперкальцемии и могут снизить интенсивность боли.
Препараты данной группы способны предотвратить либо замедлить изменение в кости, а значит, снижают болевой синдром у пациента.
Терапия лучевая
Терапия лучевая способна значительно уменьшить боли от онкологии в костях, предотвращают развитие заболевания. Однако эта методика очень подходит в случае, если речь идет о поражениях локализованных.
Терапия радио-медикаментозная
Данный вид терапии вариант предыдущей. В вену вводится специальное вещество, которое прикрепляется к зонам раковой опухоли. Именно туда и посылают облучение.
Лечение хирургическое
К манипуляции хирургической прибегают, если есть необходимость стабилизации пораженной кости. В этом случае ее укрепляют металлическим стержнем, пластинами или шурупами.
Клиника интегративной онкологии Onco.Rehab настоятельно рекомендует при наличии любых видов боли показаться специалисту.
Анатомические виды артрозов
Чтобы правильно поставить медицинское заключение, знать, какой сустав поразила болезнь, недостаточно. Классификация артрозов выделяет также специфические виды заболевания.
Деформирующий артроз
Деформирующий артроз иначе называют остеоартроз, где osteon по-гречески означает кость, т.е. заболеванию подвергается суставный хрящ, сочленяющиеся поверхности костей под ним, а затем разрушительный процесс захватывает синовиальную оболочку, связки, переходит на капсулу и близлежащие ткани.
Деформирующий артроз
Болезнь сопровождается костными разрастаниями (остеофиты), проявляется болью и ограничением движения в суставе. Субхондральный слой кости растворяется (склерозирование), одновременно по границе ее поверхности начинается костно-хрящевое разрастание с возможными кистоподобными костными полостями. Изменение костной ткани вместе с потерей хряща изменяет форму сустава.
В суставе накапливается экссудат, нарушая свойства синовиальной жидкости. Суставная капсула, связки и мышцы разрушаются. При ограничении амплитуды движений наступает мышечная атрофия. В самом начале развития деформирующего артроза боль ноющая, но она усиливается с нагрузкой, ее продолжительность увеличивается. Появляется характерный хрустящий звук (крепитация).
Если болезнь не лечить, скованность движений при остеоартрозе приводит к:
- деформации и увеличению сустава;
- развитию синовита;
- фиброзному анкилозу (неподвижности).
Унковертебральный артроз
Это болезнь, разрушающая позвонки в шейном отделе. Сначала разрушается межпозвоночный хрящ, затем диски и костную ткань. Растущая костная ткань передавливает нервные пучки и кровеносные сосуды, травмирует мышечную ткань. Кроме боли в шеи и при движении головой пациентов мучает головная боль, при отсутствии лечения – онемение и потеря чувствительности верхних конечностей.
Посттравматический артроз
Это заболевание, развивающееся чаще всего после травмы, перелома, огнестрельного ранения. Консервативные методики направлены на предотвращение дальнейшей деформации суставов и купирование болевого синдрома, но относятся лишь к симптоматической помощи. Сработают они только, если болезнь диагностирована на ранней стадии. На запущенных стадиях вернуть суставам подвижность поможет только хирургическое лечение.
Дегенеративный артроз
В медицине «дегенеративный» означает заболевание с гибелью нейронов. Когда речь идет о дегенеративном артрозе, подразумевают остеоартроз, в медицинской классификации артроза такой вид отсутствует. Целями лечения являются обезболивание, сохранение подвижности сустава и оптимизация его функций. Для этого используются медикаментозное лечение, лечебная физкультура (ЛФК) и изменение образа жизни. Протезирование назначается в последнюю очередь, если предыдущие методы не дали результата.
Ревматоидный артроз
Ревматизм – аутоиммунное заболевание, когда организм считает врагом собственные клетки. При этом воспаляется соединительная ткань, болезнь распространяется на сердце, суставы, внутренние органы. При ревматоидном артрозе, вторичном после артрита, типична ревматоидная лихорадка сустава, воспаление хряща с последующим разрушением.
Псориатический артроз
Вторичное заболевание, развивающееся на фоне псориатического артрита. Воспалительный процесс приводит к изменению состава и вязкости синовиальной жидкости, начинает разрушаться хрящевая ткань, а затем и кость. Лечение направлено на блокаду воспаления и на восстановление сустава.
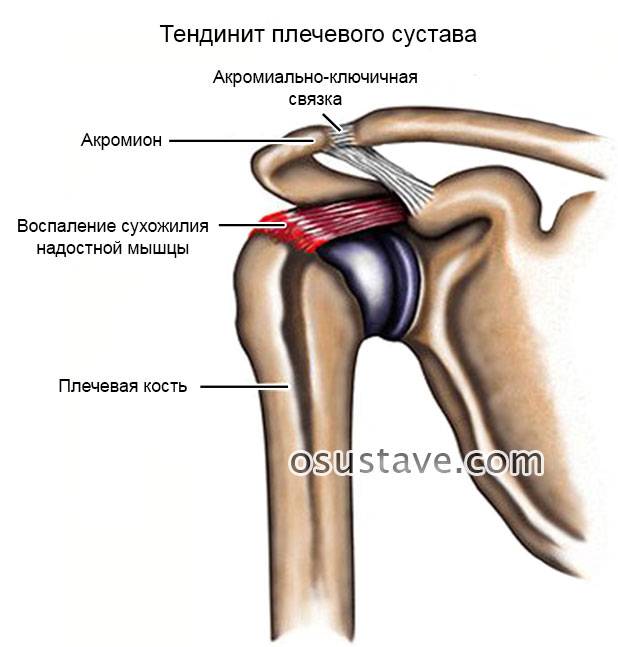
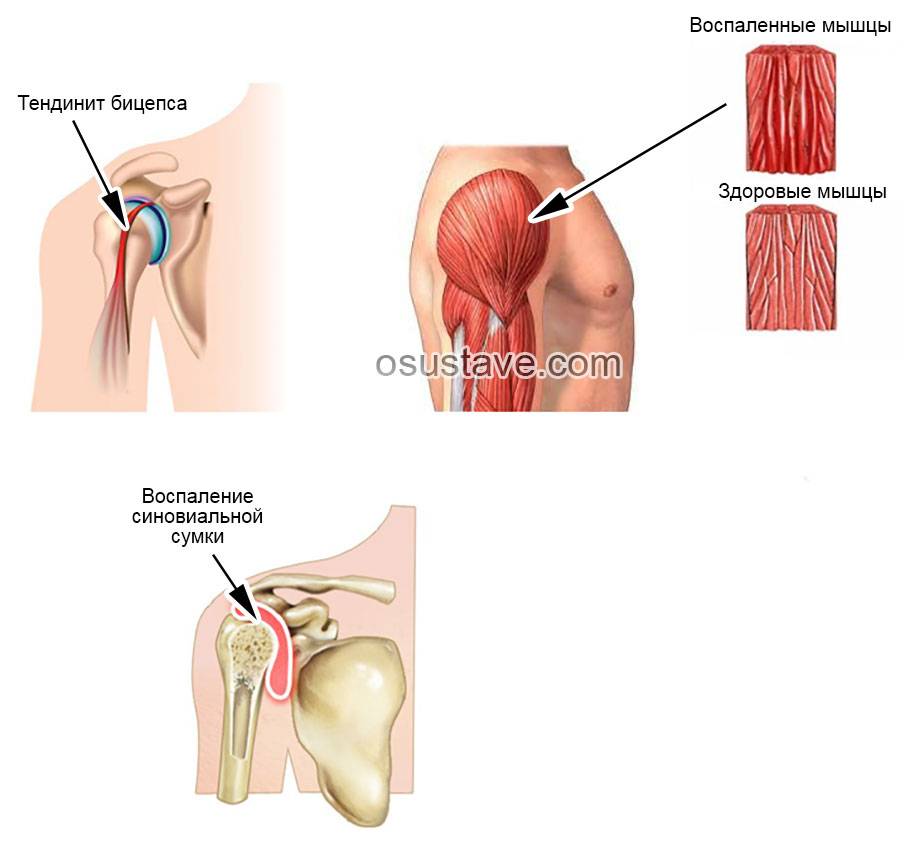
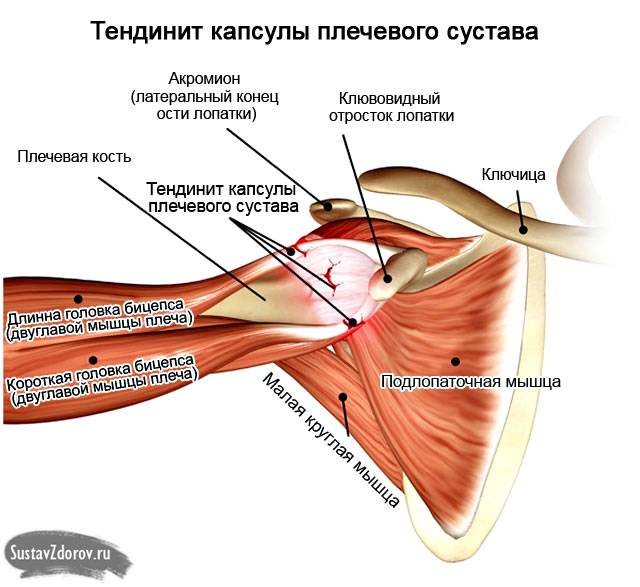
Чем лечить воспаление плечевого сустава
Как правило, сочленения лечат консервативно, а к оперативным методам прибегают в сложных случаях, чтобы избежать инвалидизации пациента.Первое, что необходимо сделать – убрать болевой синдром. Домашний экспресс-метод – приложить лед или холодный компресс. Медики этого достигают при помощи нестероидных препаратов или глюкокортикостероидов, если первая группа не помогает. Затем необходимо приступать к лечению основной патологии. Нужно убрать воспаление, помочь восстановиться хрящевой ткани, что делается при помощи хондропротекторов.
Нетрадиционная медицина имеет широкий арсенал растирок, примочек, компрессов, которые облегчают болевой синдром, но не лечат основное заболевание.Существует много немедикаментозных способов улучшить состояние сочленения и избежать возвращения патологии и сопровождающей ее боли.
Необходимо позаботиться об умеренной нагрузке на плечо. Человеку назначают комплексы лечебной гимнастики, цель которых – сделать мышцы крепче, кровообращение активнее, освободить зажатости, напитать суставные ткани полезными веществами. Для этого отменно подходит физиотерапия, массажи, мануальные практики. Если болят плечевые суставы, причины могут быть многочисленными, но лечение откладывать нельзя, потому что будет только хуже.
Мы специализируемся на лечении опорно-двигательного аппарата, даже при тяжелых стадиях заболеваний. Уже 10 лет помогаем тысячам пациентов избежать операции!
Наши врачи
Это сильнейшая команда экспертов, которая преподаёт на кафедре РУДН. Мы являемся клинической базой ведущих ВУЗов, где выпускаются лучшие врачи Москвы, уникальные специалисты России и зарубежья.
Стандарты
Экспертами и преподавателями нашей сети совместно с ведущими израильскими специалистами разработаны уникальные протоколы лечения на основе утвержденных медицинских стандартов Министерства Здравоохранения РФ.
Боль в плече после инсульта: рекомендации
Подведем итоги:
- Рекомендуется проинформировать пациента и членов его семьи о боли в плече и уходу за плечом после инсульта (напр., об амплитуде движения, фиксации), в особенности перед выпиской или направлением в другое учреждение. (Класс доказательства I, уровень доказательности C).
- Введение ботулинического токсина может быть полезным для уменьшения выраженного гипертонуса мышц парализованного плеча. (Класс доказательства IIa, уровень доказательности A).
- Целесообразной является попытка применения нейромодулирующих препаратов для уменьшения боли у пациентов с болью в парализованном плече, у которых наблюдаются клинические признаки и симптомы нейропатической боли, проявляющейся в виде изменения чувствительности в области плеча, аллодинии или гиперпатии. (Класс доказательства IIa, уровень доказательности A).
- При подвывихе плеча целесообразно рассмотреть фиксацию и использование поддерживающих приспособлений и повязок. (Класс доказательства IIa, уровень доказательности C).
Полезным может быть проведение клинической оценки, которая включает:
- Оценка скелетно-мышечной системы. (Класс доказательства IIa , уровень доказательности C).
- Оценка спастичности . (Класс доказательства IIa, уровень доказательности C).
- Выявление подвывихов. (Класс доказательства IIa, уровень доказательности C).
- Проверка наличия изменений регионарной чувствительности. (Класс доказательства IIa, уровень доказательности C).
- Для лечения боли в плече можно рассмотреть проведение ЭМС (поверхностной или внутримышечной). (Класс доказательства IIb, уровень доказательности A).
- Ультразвуковое исследование можно рассматривать в качестве диагностического инструмента для выявления повреждения мягких тканей плеча. (Класс доказательства IIb, уровень доказательности B).
- Польза от применения акупунктуры в качестве вспомогательного метода лечения при боли в парализованном плече неясна. (Класс доказательства IIb, уровень доказательности B).
- Польза от введения кортикостероидов в субакромиальное пространство или плечевой сустав у пациентов с воспалением в этих областях точно не установлена. (Класс доказательства IIb, уровень доказательности B).
- Для лечения боли в парализованном плече в качестве вспомогательного средства можно рассмотреть блокаду надлопаточного нерва. (Класс доказательства IIb, уровень доказательности B).
- У пациентов с тяжелой гемиплегией и ограничением амплитуды движений в плече можно рассмотреть проведение оперативной тенотомии большой грудной мышцы, широчайшей мышцы спины, большой круглой и подлопаточной мышц. (Класс доказательства IIb, уровень доказательности C).
- Не рекомендуется выполнение упражнений на вертикальном блоке. (Класс доказательства III, уровень доказательности C).
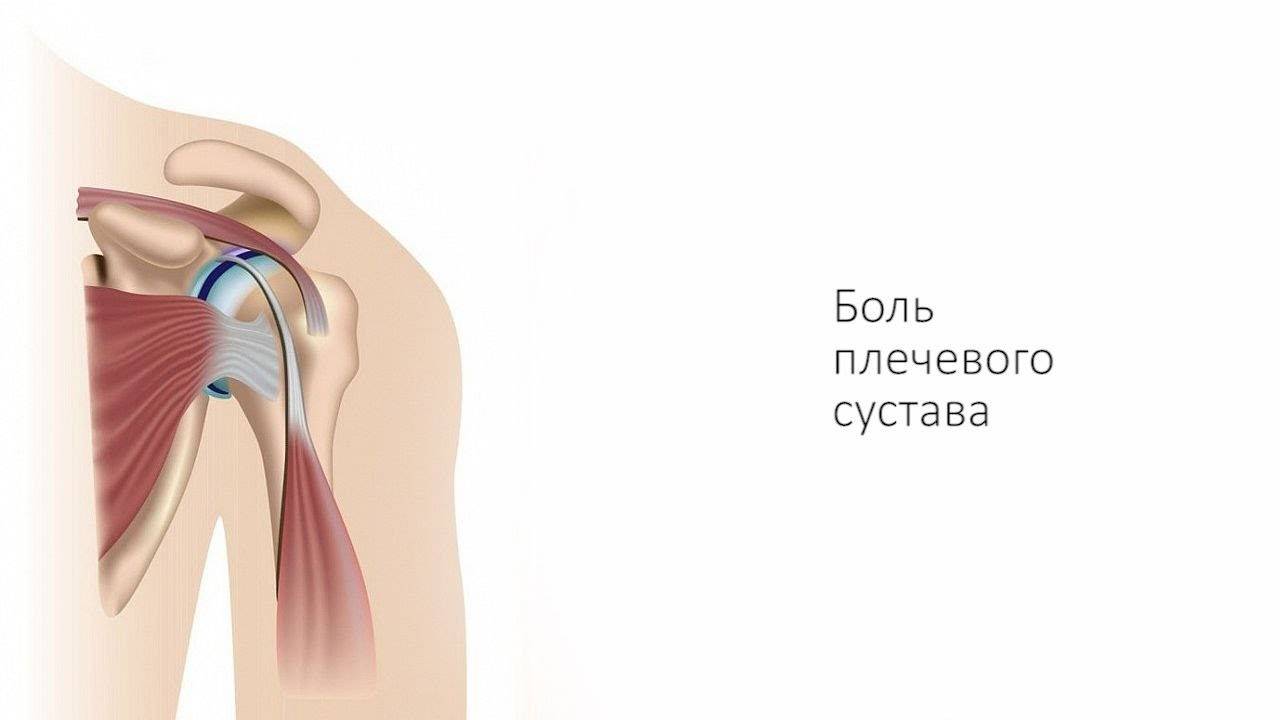
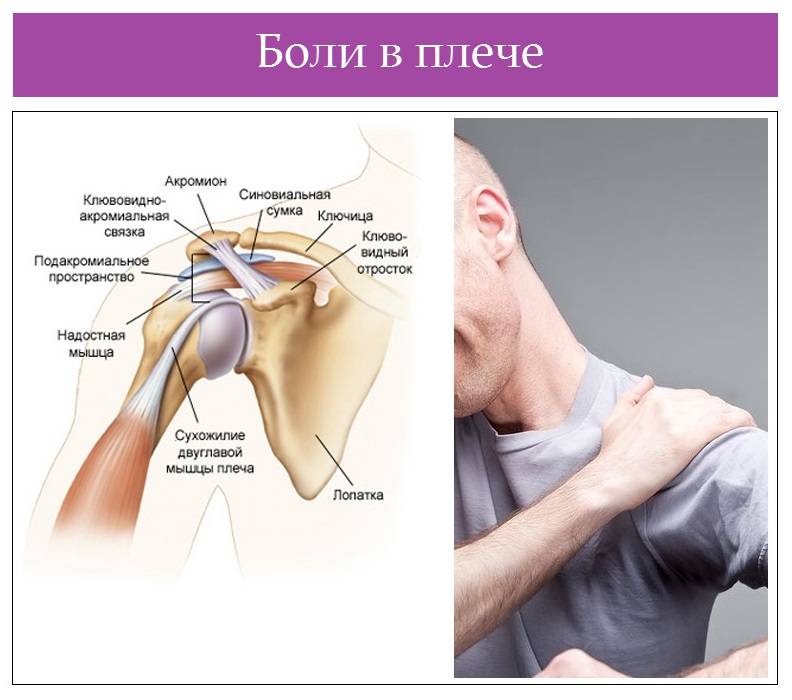
Симптомы
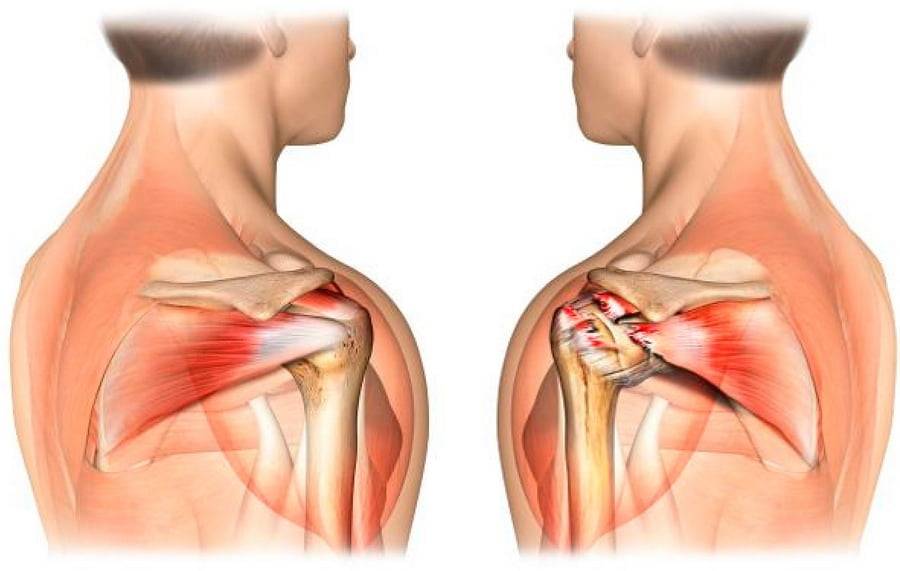
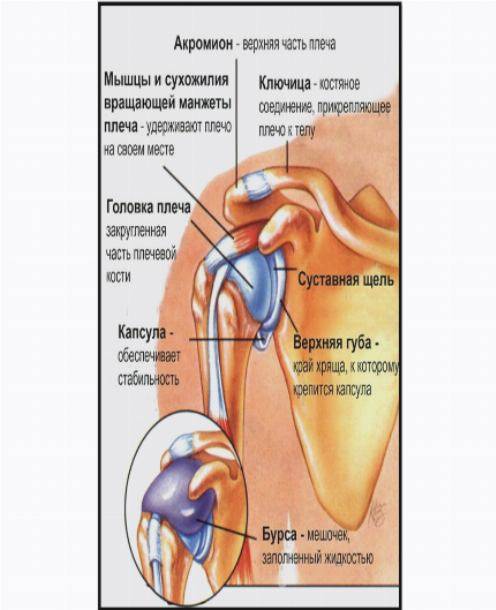
Основные симптомы плечевого артроза включают:
- боль: возникает из-за снижения гладкости суставных поверхностей, разрастания остеофитов и деформации костей; интенсивность, длительность и характер ощущений зависит от степени поражения;
- хруст: один из характерных симптомов заболевания, появляющихся на ранних стадиях; отличается от физиологического более грубой тональностью, а также нередко сопровождается болью;
- ограничение подвижности: связано с появлением внутри сустава патологических разрастаний и частичек разрушенного хряща; на первых этапах представлено небольшой утренней скованностью, в дальнейшем нарастает вплоть до полной неподвижности (анкилоз);
- деформация: изменение контуров сначала только сустава, а затем и руки возникает на поздних стадиях болезни и свидетельствует о полном разрушении хряща и вовлечении в патологический процесс костей, мышц и связок.
Прогрессирование симптоматики может происходить годами и даже десятилетиями, но в конечном итоге артроз плечевого сустава приводит к невозможности двигать рукой и сильным болям.
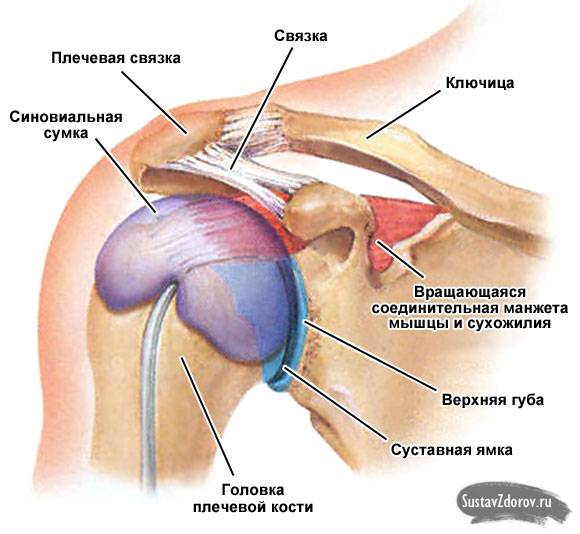
Сложности в диагностике
Особенно трудна диагностика ревматической полимиалгии. Ее следует подозревать у всех больных старше 60 лет, жалующихся на двустороннюю боль в плечах, усиливающуюся по утрам.
Трудности представляют также диагностика заднего вывиха и привычного подвывиха плеча, ишемического некроза головки плечевой кости после перелома, разрыва или дегенерации мышечной манжеты и дифференциальная диагностика при отраженной боли в плече (при заболеваниях внутренних органов).
Одна из самых распространенных причин боли в плече — болезни позвоночника (остеохондроз, остеоартроз). Боль в плече наблюдается при депрессии, диабетической артропатии, приеме кортикостероидов (ишемический некроз головки плечевой кости) и анаболических стероидов (некроз акромиона и ключицы), при психических нарушениях.
Остеоартрит
Артрит ( воспаление сустава ) наиболее частая причина появления болей в суставе и очень большое количество людей страдает от этого заболевании. Иногда остеоартрит называют дегенеративным, имея ввиду, что хрящевая ткань, выстилающая поверхности сустава, со временем подвергается дегенеративно- дистрофическим изменениям и поврежденные хрящи травмируют друг друга, вызывая появление таких симптомов, как боль в суставе, воспаление, скованность и ограничение подвижности. В США от остеоартрита страдает около 27 миллионов человек. Симптомы обычно начинаются после 40 лет и прогрессируют медленно. А в возрасте после 60 лет до половины людей в той или иной степени сталкиваются с этим заболеванием. Остеоартрит чаще поражает крупные суставы, подвергающиеся большей нагрузке ( тазобедренные, коленные и голеностопные). Повышенный вес увеличивает риск этого заболевания. Отмечено, что у людей с повышенным весом ( как у мужчин, так и женщин) в три раза больше вероятность появление этой болезни по сравнению с людьми с нормальным весом ( той же возрастной и гендерной группы).
Болит плечевой сустав: к какому врачу обратиться
В связи с разнообразием причин, вызывающими боль разного характера, вряд ли удастся обойтись консультацией у одного специалиста.
Если причина – травма, обращаться следует к травматологу; остеохондрозы лечат невролог и вертебролог; плечелопаточный периартрит, обызвествление связок находятся в ведении травматолога-ортопеда; плечевой плексит требует внимания невролога; ревматоидный артрит лечит ревматолог; артрозы – артролог; при капсулите, тендините, бурсите нужно записаться к хирургу или ортопеду; обызвествление связок – компетенция травматолога-ортопеда. Если есть подозрение на недоброкачественное новообразование – необходим прием онколога. Каждый из врачей знает, что делать, если болит плечо в локации, которая находится в его ведении.
Методы профилактики
Своевременная профилактика позволит избежать головных болей, а также болезней плечевого сустава и шейного отдела позвоночника
Врачи рекомендуют обращать внимание на следующие факторы:
- правильная, симметричная осанка во время ходьбы, сидячей работы, выполнения физических упражнений;
- сбалансированное питание, которое включает необходимые элементы для костной и хрящевой ткани;
- умеренные физические нагрузки, особенно при малоподвижном образе жизни;
- во время занятий спортом – соблюдение техники выполнения упражнений, чтобы не допустить травмы, вывихи суставов, растяжения и разрывы мышц и связок;
- правильный подбор подушки и матраса для сна;
- ношение удобной обуви – высокий каблук, тесная или жесткая обувь усиливают нагрузку на все отделы позвоночного столба;
- при травмах – соблюдение всех рекомендаций во время периода реабилитации.
Диагностика
При возникновении признаков плечелопаточного периартрита
необходимо записаться на консультацию к ортопеду. Прием врача начинается с
опроса больного, в ходе которого выясняются имеющиеся жалобы на состояние
здоровья, особенности образа жизни и случаи получения травм, ударов в область
плеча. После этого проводится осмотр, в рамках которого ортопед оценивает
уровень подвижности сустава, прося пациентам попытаться дотянуться рукой до
противоположной лопатки, отвести руку под прямым углом и т. д. Как правило,
этих данных достаточно для предположения развития периартроза. Но с целью исключения
других патологий, которые могут иметь сходные симптомы, а также уточнения
характера поражения мягких тканей назначаются инструментальные методы
исследования:
- рентген – может показать изменения
непосредственно в плечевом суставе, образование остеофитов, отложений
кальцификатов в сухожилиях; - УЗИ – позволяет определить утолщение сухожилий,
образование выпота в сухожильных влагалищах и сумках, участки воспаления; - МРТ – метод, применяющийся при необходимости
получить максимально точные данные о состоянии сустава и окружающих мягких
тканей при получении сомнительных результатов при использовании других
диагностических методов.

Вопросы диагностики и лечения
Из всех перечисленных заболеваний и состояний непосредственно к компетенции врача-невролога относятся, по-видимому, лишь радикулит и функциональные боли в суставах. Остальные в большей степени соответствуют профилям ревматолога, хирурга, терапевта, ортопеда, эндокринолога, дерматовенеролога, гинеколога и иных специалистов. Тем не менее многие больные совершают свой первый визит именно к неврологу – потому что болит!
Здесь они полностью правы. Любой невролог с самого начала своей врачебной деятельности глубоко осознает такую ситуацию и постоянно, до окончания трудовой деятельности, совершенствует свои знания в области смежных медицинских специальностей. Поэтому он быстрее и точнее, чем любой иной специалист, проведет дифференциальную диагностику, определит причину болей в суставах и назначит адекватное лечение.
Лечение – это не только снятие болевых ощущений
Важно устранить первичное заболевание, саму причину боли. В нашем отделении неврологии имеются для этого все условия
Представлен широкий спектр методов лечения, среди которых применяются лечебные блокады, инфузионная терапия, карбокситерапия.
В заключение необходимо отметить следующее. Многие заболевания, сопровождающиеся болями в суставах, склонны к прогрессированию. Если их не лечить, это чревато необратимыми изменениями в суставах и стойкому нарушению их функции.
Не затягивайте визит к врачу!
Адрес нашей клиники: Санкт-Петербург, ул. Большая Разночинная, 27 м. Чкаловская
Как лечить боли в плече?
В настоящее время различные подходы к лечению боли в плече после инсульта довольно основательно изучены.
Доказанные методы, показавшие высокую клиническую эффективность:
- Придание конечности правильного положения и использование поддерживающих приспособлений и повязок для коррекции подвывиха плеча.
- Инъекции ботулинического токсина (при повышенном тонусе плечевой мускулатуры). Инъекции ботулинического токсина в плечевую мускулатуру могут снижать выраженность спастичности плеча и снижать болевые ощущения, связанные с ограничением подвижности плеча по причине развития спастичности.
- Использование нейромодулирующих препаратов используется при нейропатической боли, которая проявляется в виде изменений чувствительности в области плеча, нетипичных болевых реакций на обычно безвредные раздражители.
Некоторую эффективность при определенных условиях могут демонстрировать следующие методы:
- Электрическая стимуляция поверхности кожи и нейромышечная электронейростимуляция (ЧЭНС и НМЭС). Оценка различных видов электрической стимуляции не позволила включить их в число эффективных средств профилактики и лечения болевого синдрома. Несмотря на разработку полностью имплантируемых внутримышечных стимуляторов для лечения гемиплегической боли в плече, на настоящий момент времени данных в поддержку их эффективности недостаточно.
- Инъекции глюкокортикостероидов в область плечевого сустава у пациентов с признаками воспаления в этой области. Для лечения боли в плече широко используются инъекции глюкокортикостероидов в область плечевого сустава или в подакромиальное пространство, однако эффективность инъекций глюкокортикостероидов в лечении плечевой боли при гемиплегии исследована хуже. Проведение инъекций демонстрирует значительное снижение гемиплегической боли, однако данные о длительном подавлении боли не были подтверждены. По сравнению со стандартным лечением, эти инъекции способствуют кратковременному снижению боли.
- Блокада надлопаточного нерва в качестве вспомогательного метода может эффективно снижать выраженность боли в плече вплоть до 12 недель после проведения инъекций.
- Операция по перерезанию сухожилий большой грудной мышцы, широчайшей мышцы спины, большой круглой мышцы и подлопаточных мышц у пациентов с сильным односторонним парезом и ограничением движений в плечевом суставе
- Иглоукалывание как вспомогательный метод. В сочетании со стандартной лечебной физкультурой иглоукалывание может быть безопасным и эффективным вспомогательным методом лечения гемиплегической боли в плече. По данным систематического обзора, включавшего семь исследований, все они характеризовались положительными результатами. Однако в связи с отсутствием солидной теоретической базы для этих манипуляций, иглоукалывание рассматривается современной медициной как метод, имеющий сомнительную ценность.
Степени коксартроза и симптомы заболевания
Существует три степени коксартроза, в зависимости от тяжести заболевания:
- I степень. Характеризуется периодическими болями, возникающими на фоне физической нагрузки. Отдых помогает справиться с болью. Движения не ограничены, мышечная сила не теряется, и нет нарушения походки. Рентген в этот период показывает небольшие наросты на костях. Головка и шейка бедренной кости в этой степени не изменены. Наблюдается небольшое сужение суставного пространства.
- II степень. Симптомы имеют более интенсивный характер. Боль отдает в паховую область и бедро. Дискомфорт ощущается даже в состоянии покоя. Длительная нагрузка на ногу вызывает хромоту. Нарушается нормальное функционирование. Существуют ограничения на движения бедра в сторону или круговые движения. Мышцы разгибания бедер теряют свою силу. Появляется все больше костных наростов, которые хорошо видны на рентгенограмме. Происходит деформация головки бедренной кости. Возможно образование кист, так как на это место приходится максимальная нагрузка. Шейка бедренной кости расширяется и утолщается. Головка бедра начинает смещаться вверх.
- III степень. Характеризуется стойкой болью. Это основной симптом заболевания, который появляются даже ночью. Пациент может передвигаться с помощью трости. Движение ограничено, мышцы атрофируются. Более заметно, что одна нога короче другой. Пациент должен наступать на носки, чтобы при ходьбе дотянуться ногой до пола. На рентгенограмме заметны костные наросты, которые занимают обширную область на головке бедренной кости.
Первые признаки артроза ТБС
При коксартрозе 1 степени пациенты чувствуют непостоянные незначительные боли в области сустава, возникающие в начале физической нагрузки, быстро проходящие после небольшого отдыха. Нарушается процесс подъема и спуска по лестнице. Пациент трудоспособен. Объем движений сохранен в полном объеме.
На рентгеновских снимках определяется минимальное сужение суставной щели, возможны незначительные костные выросты. Головка и шейка бедренной кости не изменены.
Явные симптомы артроза ТБС
На второй стадии коксартроза боли усиливаются, возникают при незначительной нагрузке (при вставании с постели, стоянии, непродолжительной ходьбе), отдают в ногу (бедро, колено). Больной заметно прихрамывает. Объем движений в суставе заметно ограничен, трудоспособность нарушена.
Рентгенологически определяется сужение суставной щели примерно на 1/3, головка бедренной кости имеет неровный контур, шейка бедра утолщается.
Опасные симптомы запущенного артроза
При коксартрозе 3 степени сустав болит, как при движении, так и в покое, порой мешая больному спать. Подвижность резко ограничена. Пациент нуждается в поддержке при ходьбе. Фактически он становится инвалидом.
На рентгенограмме суставная щель сильно сужена, сустав деформирован – головка бедренной кости неправильной формы с неровным контуром, шейка – широкая и короткая.





![Что делать, если болит плечо? [причины, лечение и профилактика]](https://alfagym.ru/wp-content/uploads/e/c/5/ec505efcecb1309e2f805cafc67763a6.jpeg)