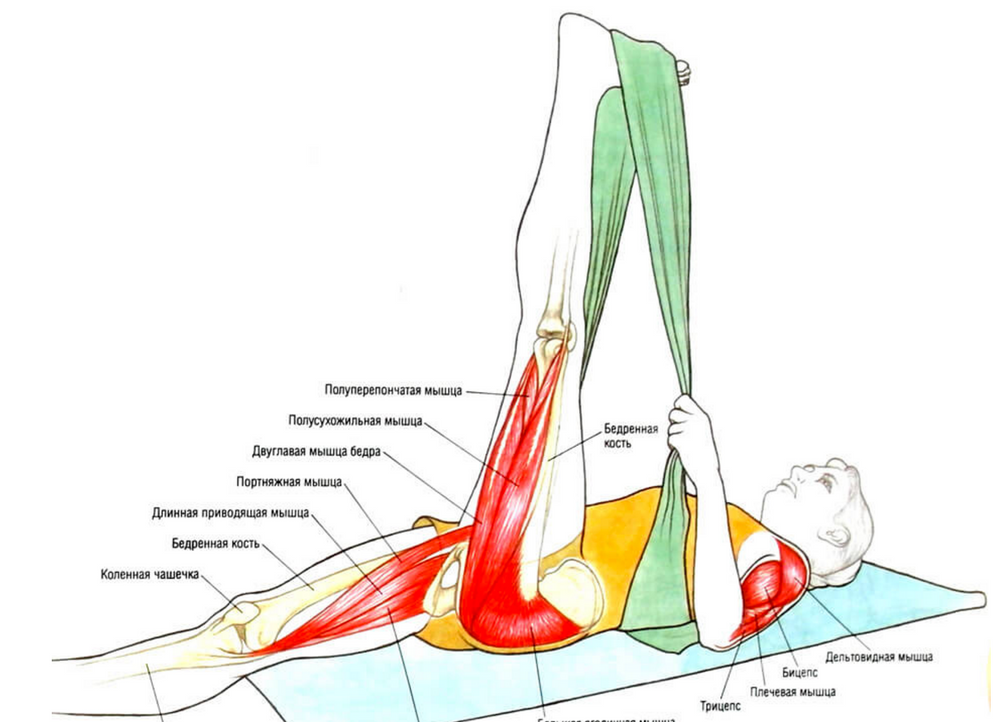
Причины растяжения мышц и связок спины
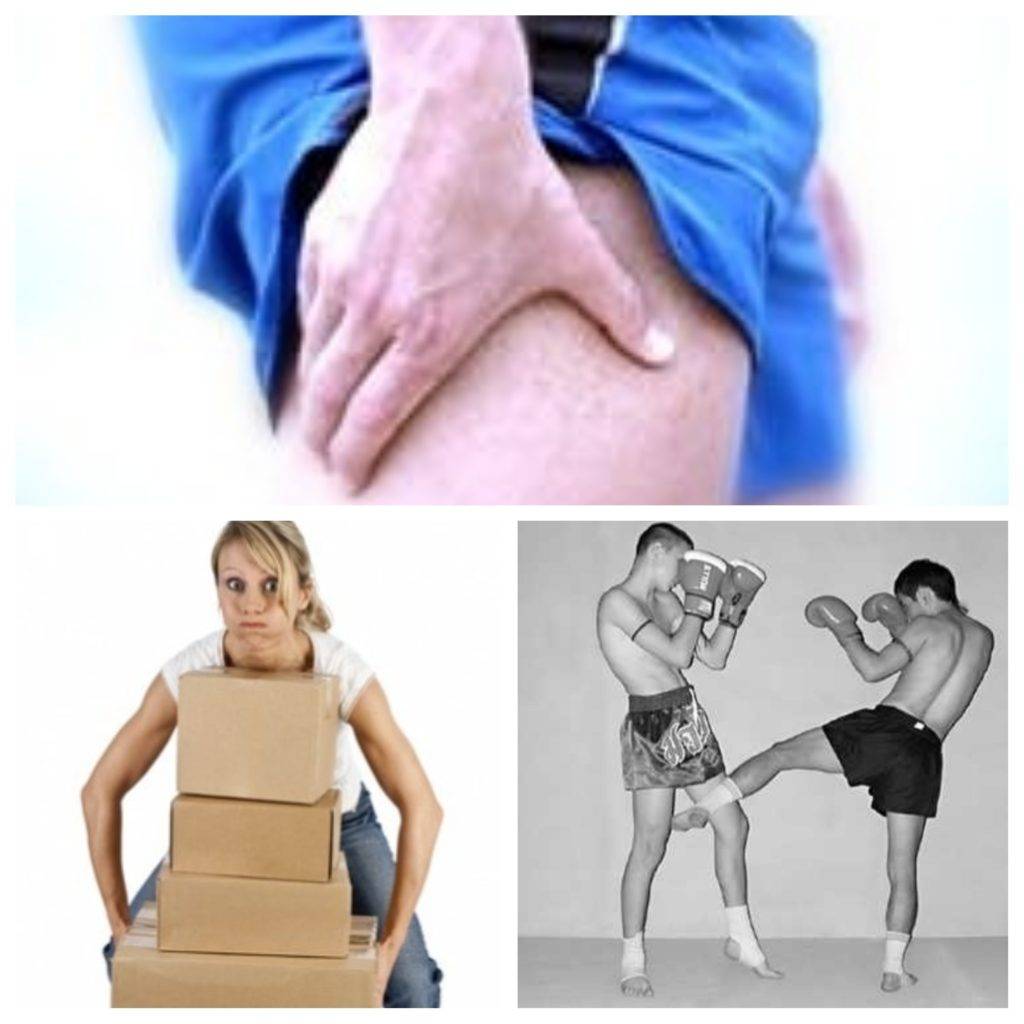
- Спортивные тренировки. При резком и спонтанном увеличении нагрузки неподготовленные мышцы и связки нередко травмируются. Риск повышается, когда спортсмен пренебрегает разминкой перед упражнениями – неразогретые ткани подвержены растяжению куда сильнее;
- Подъём тяжестей. В группе риска не только строители и грузчики, постоянно работающие с тяжёлыми весами, но и люди, для которых это разовая нагрузка. Последнее даже опаснее, ведь неподготовленный организм продавца, переносящего тяжёлую коробку, или огородника, поднимающего ведро с картошкой, с большей вероятностью не справится с перенапряжением. Особенно опасен подъём тяжестей с неправильным положением спины: если человек сгибает поясницу, вероятность травмы значительно увеличивается;
- Длительная статичная работа. Многие профессии предполагают работу в анатомически неправильном положении. Во время наклейки обоев или покраски волос другого человека мастер стоит в неудобной позе, что сильно перенапрягает мышцы спины и может стать причиной травмирования.
Первая помощь при растяжении связок
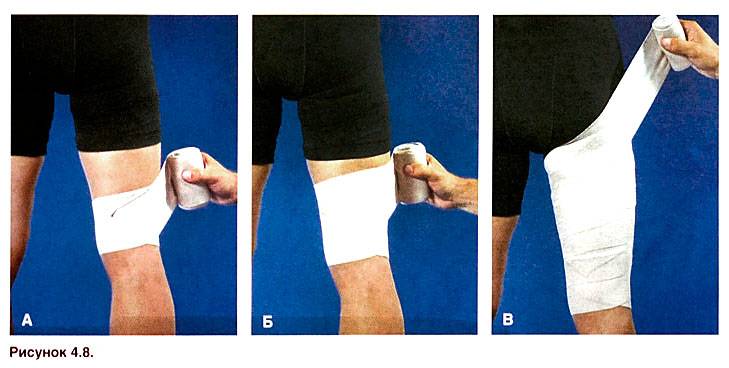
- Сделать легкую перевязку места травмы. Перевязка должна плотно зафиксировать сустав в нормальном положении, но при этом не препятствовать нормальному кровообращению.
- Обездвижить поврежденный участок тела. В первые часы и дни травмы важным условием является соблюдение покоя для травмированной конечности. При повреждении плеча/руки — постарайтесь ничего не поднимать, и вообще ею не двигать. Если у вас травма колена/стопы, то ни в коем случае не ходите и не нагружайте травмированную ногу.
- Положите поврежденную конечность на возвышение. В основном, это относится к ногам. Небольшая подушка или валик под ногу обеспечат ноге нужное положение. Это поможет предотвратить появление обширных гематом и снизит боль в ноге.
- К месту растяжения, на 15-20 минут прикладывайте лед, обернутый в ткань. Повторяйте каждые 3-4 часа. Эти холодные прикладывания помогут предотвратить гематомы и снизят боль.
Диагностика
Пациента с повреждениями осматривает травматолог. С помощью функциональных тестов и пальпации врач ставит предварительный диагноз. Затем направляет пострадавшего на дополнительную диагностику. Самыми популярными методами считают:
- рентгенографию;
- УЗИ мышц;
- МРТ.
После обследования врач составляет план лечения и реабилитации. Назначает мази и препараты, подбирает процедуры и рассказывает, когда и как возобновлять тренировки. При серьезных надрывах травматологи рекомендуют сделать повторное УЗИ или МРТ на 12–15 день лечения, чтобы понять, насколько быстро восстанавливаются поврежденные зоны.
Первая помощь и методы лечения
В первые 48 часов после травмы при 1-2 степенях показано наложение компрессионной повязки и ограничение двигательной активности. Передвижение возможно с тростью или на костылях. Рекомендуются холодные компрессы (лед в пластиковой бутылке, грелке или пакете) по 15-20 минут несколько раз в день. Поврежденной ноге необходимо придать возвышенное положение желательно уровня нахождения сердца. При необходимости используют НПВП в виде таблеток или мазей (Диклофенак), анальгетики и центральные миорелаксанты (Мидокалм, Баклофен). По истечении 48 часов и по мере купирования болевого синдрома можно переходить к ЛФК и ФЗТ (под контролем лечащего врача).
Сначала упражнения являются пассивными. С течением времени перечень разрешенных нагрузок расширяется. Пациенту разрешаются упражнения на тренажерах или легкий бег. При выполнении восстановительных упражнений следует помнить, что движения должны быть плавными. Лечебная физкультура может дополняться электрофорезом, волновой терапией, магнитотерапией, озокеритовыми аппликациями и лечебным массажем.
При всех степенях растяжения показан прием поливитаминов или витаминов C, E, группы B (B1, B2, B6, B12).
Обзор
Растяжения — очень распространенный вид повреждения, связанный с нарушением целостности отдельных мышечных или соединительнотканных волокон. При более тяжелой травме может произойти полный разрыв мышц, сухожилий или связок.
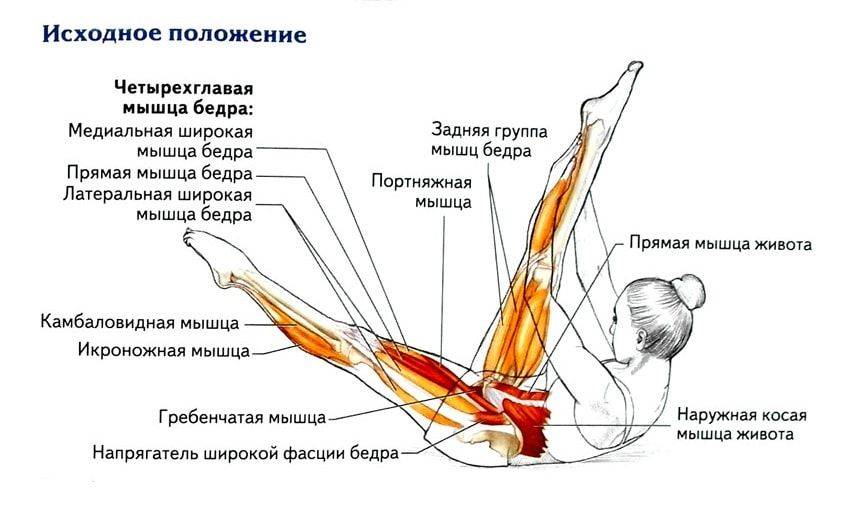
Сухожилия являются продолжением мышц и соединяют их с костями. Связки служат для крепления костей друг с другом. Как сухожилия, так и связки состоят из прочных эластичных соединительнотканных волокон и участвуют в формировании суставов. Поэтому при чрезмерном разгибании в суставе или применении сильной тяги травмируются и связки, и сухожилия. Например, при резком неловком движении, падении, прыжке с высоты или столкновении во время занятий контактными видами спорта. Растяжение мышц, как правило, происходит при попытке выполнить чрезмерную работу, например, поднять или удержать слишком тяжелый предмет.
Чаще всего встречается растяжение ноги в коленном и голеностопном суставах. Растяжение голеностопа обычно происходит при чрезмерном перемещении веса на внешнюю часть стопы, что вызывает повреждение или полный разрыв сухожилия. Растянуть голеностоп можно при ходьбе или беге по неровной местности, а также, поскользнувшись на льду. Растяжение коленного сустава чаще случается при падении на колено, скручивающих движениях в бедре при фиксированной голени, что нередко бывает у футболистов, а также при игре в хоккей, баскетбол, катании на лыжах. На руках растяжению больше подвержены лучезапястный сустав и сустав большого пальца.
Растяжения зачастую происходят во время занятий игровыми видами спорта при резком ускорении и торможении. Особенно тогда, когда человек начинает тренироваться без достаточной разминки, и его мышцы и связки еще не готовы к нагрузке. Опытные спортсмены нередко получают травму, находясь на пике физической формы, так как в этот период они максимально нагружают свои мышцы.
В группе риска также находятся дети, так как их суставы и связочный аппарат еще до конца не сформированы. Нередко растяжения у маленьких детей возникают при резких рывках, когда малыш спотыкается и падает, а взрослый продолжает крепко держать его за ручку. Особенно высока вероятность травмы мягких тканей у детей спортсменов. Однако необходимо помнить, что это полезно для здоровья и может повысить уверенность ребенка в своих силах и его самооценку.
Другие факторы, повышающие вероятность растяжения и разрыва связок, мышц и сухожилий:
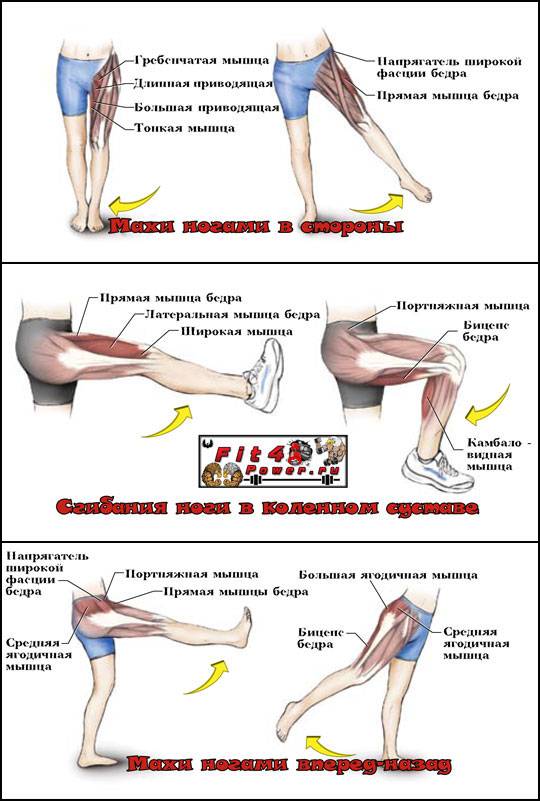
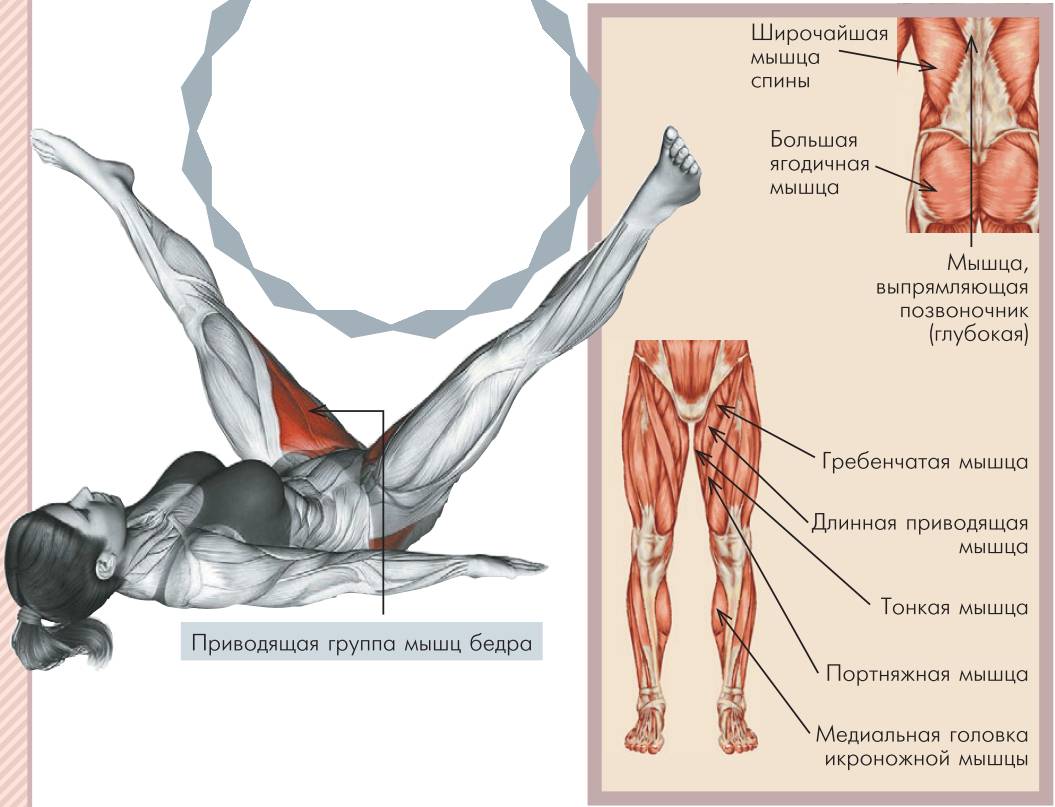
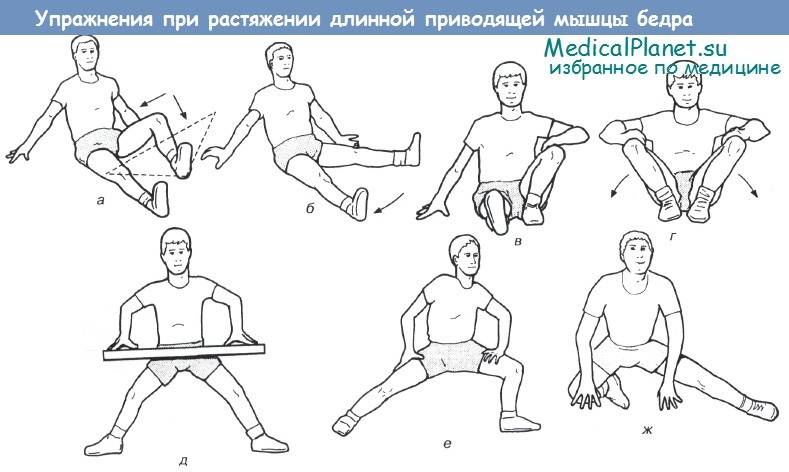
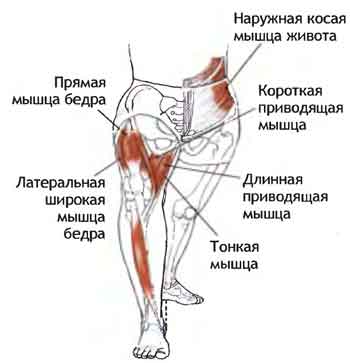
Упражнения на внутреннюю часть бедра
Как говорилось выше, практически все упражнения на внутреннюю поверхность бедра выполняются на сведение ног, причем большинство из них не требует наличия специальных тренажеров. А это значит, что накачать мышцы ты сможешь в домашних условиях. Единственное, что тебе понадобится – это специальные утяжелители.
Упражнение «ножницы»
У этого упражнения есть два варианта выполнения. В каждом из них (но во втором значительно больше) вместе с приводящими мышцами мы прорабатываем мышцы брюшного пресса.
1-й вариант. Прими положение лежа на спине, руки вытяни вдоль туловища или для удобства подложи под ягодицы. Спина вместе с поясницей должна быть прижата к полу. Для этого приподними голову от пола. Подними ноги на 30 см от пола и разведи ноги в стороны. Выполни серию из 20 повторений скрещивания ног. Сделай 3 подхода. Можешь использовать специальные утяжелители.
2-й вариант. Не меняя положения, приподними на 45 градусов от пола верхнюю часть корпуса, руки вытяни вперед. Выполни 20 скрещиваний. Повтори упражнение 3 раза. Мышцы пресса на протяжении всего упражнения должны быть напряжены.
Разведение ног
Лежа на полу, поясница прижата. Ноги подняты под углом 90 градусов к полу. Разведи ноги в стороны максимально широко, задержись на пару секунд и вернись в исходное положение. Носки тяни на себя, а ноги держи всегда прямыми. Выполни 20 повторений, а потом снова разведи ноги и задержись на 20-30 секунд и снова вернись в начальное положение. Выполни 3 подхода.
Упражнение с мячом
Самый простой вариант проработать и тем самым накачать внутреннюю часть бедра – это сдавить ими что-либо. Для этого возьми фитбол или небольшой мяч. Прими положение лежа на полу, ноги согни в коленях. Мяч зажми между коленями. Сдави мяч и удерживай его в течение нескольких секунд, затем расслабь ноги. Повтори упражнение 20 раз. Отдохни и сделай еще 2 полных раза.
Приседания «плие»
Встань прямо, ноги шире плеч, стопы развернуты наружу. На вдохе начни опускаться вниз, пока бедра не станут параллельны полу. Чем глубже ты будешь приседать, тем лучше, но до того момента, пока тебе комфортно выполнять упражнение. На выдохе вернись в исходное положение, толкаясь пятками. Сделай 3 подхода по 20 повторений. Можешь использовать гантель, взявшись сверху за блин и разместив ее между ног. Кроме внутренней поверхности бедра с помощью этого упражнения можно накачать ягодицы.
Не переноси вес тела на носки, таким образом ты изолируешь нагрузку на передние мышцы бедра. Следи за коленями, они должны «ходить» строго по направлению носков.
Выпады в сторону
Ноги поставь на ширине плеч, носки немного разведи в стороны. Сделай правой ногой выпад в правую сторону и чуть вперед максимально далеко, одновременно приседая, отводя таз назад, задержись на секунду, вернись в первоначальное положение. При выпаде в сторону колено должно «идти» по направлению носков, но не выходить за их линию, пятка не должна отрываться от пола. Сделай то же самое второй ногой. Для большей нагрузки можешь выполнить упражнение сначала на одну ногу, а затем на другую. Так 3 подхода по 20 повторений.
Махи лежа на боку
При правильном выполнении это упражнение помогает накачать и привести в тонус внутреннюю поверхность бедра. Полулежа на левом боку обопрись руками, согни правую ногу и поставь ее перед левой. Выпрямленной ногой сделай по 20 махательных движений или пока не почувствуешь жжение в мышцах. Поднимать нужно как можно выше, а опускать не касаясь пола. Перевернись на другую сторону, сделай то же самое другой ногой. Повтори упражнение.
Современная классификация заболевания
Тендиниты могут быть разными. Существует определенная классификация, которая основана на особенностях воспаления и методах его лечения. На сегодняшний день доктора различают серозный, гнойный, а также фиброзный воспалительные процессы.
Также тендинозы делятся по месту их возникновения. Бывают такие тендиниты:
Височный. Он вызывает затруднения в пережевывании пищи. При открывании челюсти в ней может происходить щелчок. Часто процесс сопровождается неприятными ощущениями или болью;
Тендинит сустава плеча. Болезнь поражает капсулу, которая служит соединением сухожилия с надостной и двуглавыми мышцами. С такой проблемой может помочь справиться только опытный специалист. При тендинозе плечевого сустава больной не может полностью поднять руку вверх, а также завести ее за голову;
Тендинит сухожилия бицепса ведет к нарушению и скованности движений руки;
Заболевание, которое коснулось локтевого сустава, не позволяет полностью сгибать и разгибать конечность в этом месте. Сопровождается сильными болями при физической нагрузке и движении;
Запястья. Дает о себе знать после физической нагрузки. Больной ощущает скованность в кистях рук, а также не может согнуть и разогнуть пальцы;
Тазобедренного сустава. Человеку с этим заболеванием сложно передвигаться, не говоря уже о беге или других более интенсивных физических нагрузках. Через некоторое время сустав обретает устойчивую дисфункцию;
Коленного сочленения. При этом заболевании страдает сухожилие в данной области. Повреждения могут привести к частичной или полной его дистрофии. Причиной служит постоянное ношение неудобной обуви на высоких каблуках, а также физических тренировок на пределе возможностей. Если не провести адекватное лечение, то пациент может остаться калекой на всю жизнь;
Ахиллова сухожилия. Чаще всего от такой проблемы страдают профессиональные спортсмены и работники тяжелого физического труда. Заболевание характеризуется присутствием болезненных ощущений даже в состоянии покоя. Боль усиливается при ходьбе по лестнице, в суставе ощущается скованность;
Стопы. В этом случае болевые ощущения распространяются не только на очаг поражения, но и «отдают» в голень. Если не проходить лечение, то со временем в стопе появляются узелки, которые затрудняют движения ноги;
Какой бы вид тендинита вас не беспокоил, важно вовремя обратиться к врачу, чтобы он провел осмотр и назначил необходимые препараты. Заниматься самолечением не только неэффективно, но и небезопасно для здоровья.
Клиническая картина
Симптомы перенапряжения бедра зависят от степени повреждения, причины и места расположения. Общими клиническими признаками, указывающими на наличие повреждения мышцы бедра, являются:
- Появление характерного короткого щелкающего звука, вызванного разрывом мышечного волокна.
- Ощущение острой, горячей, распространяющейся боли в любом месте бедра, включая промежность.
- Развитие дискомфорта в пояснице, голени, промежности и паху.
- Образование гематом и синяков, если вывих сопровождается нарушением целостности сосудов.
- Отек, припухлость и посинение кожи в центре боли.
При пальпации и движении ногой болевые ощущения усиливаются. Человеку сложно найти позу, где будет меньше боли. Первая помощь важначто уменьшит воспаление и боль. При разрыве мышечных волокон может развиться болевой шок, который характеризуется потерей сознания.
Симптомы
Симптомы болезни Осгуда-Шлаттера чаще возникают у подростков 10-18 лет, не только после ушиба, падения или физических нагрузок, но и без какого-либо внешнего воздействия начинаются боли при сильном разгибании или крайнем сгибании колена, развивается ограниченная, плотная, резко болезненная при надавливании припухлость большеберцового бугра.
Общее состояние удовлетворительное, местные воспалительные изменения отсутствуют или слабо выражены. Патологический процесс как правило самоограничивается. Возникновение его обусловлено нагрузкой на собственную связку надколенника, прикрепленную к бугристости большеберцовой кости. На фоне ускоренного роста в подростковом возрасте, повторяющиеся нагрузки на связку, и незрелость бугристости большеберцовой кости, могут спровоцировать подострый перелом последней в сочетании с лигаментитом собственной связки надколенника. Эти изменения приводят к формированию патологических костных разрастаний, болезненных при резких движениях. При опоре на колено боль может иррадиировать по ходу связки и выше надколенника в сухожилие четырёхглавый мышцы бедра, крепящееся в верхнему краю надколенника. Общее состояние удовлетворительное, местные воспалительные изменения отсутствуют или слабо выражены.
Часто вслед за одним заболевает и другое колено, с теми же объективными изменениями на голени. Болезненность и боли держатся месяцами, обостряясь под влиянием механических инсультов, постепенно исчезая в течение года, редко позднее. Прогноз вполне благоприятный. Костный выступ остается, но без всякого ущерба для функции колена. Гистологически процесс характеризуется утолщением хрящевой прослойки между большеберцовым метафизом и связкой надколенника, неправильными границами зон окостенения, простирающимися в сухожильную ткань и образующих богатый клетками волокнистый хрящ, иногда с основным веществом слизистого типа.
Диагностика травмы
При постановке диагноза есть три основных фактора:
- степень закрутки;
- расположение;
- наличие дополнительных повреждений.
Важно исключить возможность перелома бедренной кости, что определяется рентгенологическим исследованием. Дальнейшая диагностика проводится по схеме:
Дальнейшая диагностика проводится по схеме:
- Пальпация болезненного участка у травматолога, оценка болевых ощущений.
- УЗИ бедренных мышц, которое показывает целостность волокон и наличие травм.
- Компьютерная томография и МРТ используются для диагностики сложных вывихов, связанных с другими травмами бедра.
Ранняя диагностика — залог хорошего прогноза выздоровления. Если не пройти тестирование и не заняться самолечением, поврежденные мышечные волокна в конечном итоге заживают, но в местах разрыва образуются комки. В дальнейшем такие опухоли могут спровоцировать хронические воспалительные процессы, снижая двигательную активность бедер.
Оборудование
Иглы для внутримышечных инъекций должны быть такой длины, чтобы они достигли мышцы, и при этом не менее четверти иглы должны оставаться над кожей. Чаще всего для внутримышечных инъекций используются иглы калибра 21G (зеленые) или 23 (синие), длиной от 3 до 5 см. Если у пациента много жировой ткани, то для выполнения внутримышечных инъекций требуются более длинные иглы, чтобы они достигли мышцы. Cockshott et al (1982) обнаружили, что толщина подкожно-жировой клетчатки у женщин в ягодичной области может быть на 2.5 см больше, чем у мужчин, поэтому стандартная инъекционная игла 21 G длиной 5 см достигает большой ягодичной мышцы только у 5% женщин и 15% мужчин!
Beyea и Nicholl (1995) рекомендовали смену иглы при выполнении внутримышечной инъекции после набора препарата из ампулы или флакона, чтобы быть уверенными в том, что игла чистая, сухая и острая.
Если иглой уже прокалывали резиновую крышку флакона, то она тупится, и в этом случае инъекция будет более болезненной, так как кожу приходится прокалывать с большим усилием.
Размер шприца определяется объемом вводимого раствора. Для внутримышечного введения растворов в объеме менее 1 мл, применяются только шприцы малого объема, чтобы точно отмерить нужную дозу препарата (Beyea и Nicholl 1995). Для введения растворов объемом 5 мл и более, лучше разделить раствор на 2 шприца и вводить в разные участки (Springhouse Corporation 1993)
Обратите внимание на наконечники шприцов — они имеют разное предназначение
Перчатки и вспомогательные материалы
В некоторых учреждениях правила требуют использования перчаток и фартуков во время выполнения инъекций. Следует помнить, что перчатки защищают медицинскую сестру от выделений пациента, от развития лекарственной аллергии, но они не обеспечивают защиты от повреждений от игл.
Некоторые медицинские сестры жалуются, что в перчатках им работать неудобно, особенно если изначально они учились выполнять ту или иную манипуляцию без них
Если медицинская сестра работает без перчаток, то нужно проявлять осторожность, и следить за тем, чтобы на руки ничего не попало — ни лекарств, ни крови пациентов. Даже чистые иглы надо сразу же утилизировать, их ни в коем случае нельзя повторно закрывать колпачками, иглы сбрасывают только в специальные контейнеры
Помните, что иглы могут упасть из лотков для инъекций на кровать пациенту, что может привести к травмам как у пациентов, так и у персонала.
Для защиты спецодежды от брызгов крови или растворов для инъекций можно использовать чистые одноразовые фартуки, также это полезно в тех случаях, когда необходим особый санэпидрежим (для профилактики переноса микроорганизмов от одного больного к другому). Нужно аккуратно снимать фартук после процедуры, чтобы попавшие на него загрязнения не вступали в контакт с кожей.
ВАЖНО (6):
Составьте список из всех способов, которые помогают уменьшить болезненность инъекций. Сравните с Таблицей 1.
Как вы сможете использовать больше способов уменьшения болезненности инъекций в вашей практике?
Таблица 1. Двенадцать шагов к тому, чтобы сделать инъекции менее болезненными
1
Подготовьте пациента, объясните ему сущность процедуры, так, чтобы он понял, что будет происходить, и четко выполнял все ваши инструкции
2
Поменяйте иглу после того, как вы набрали препарат из флакона или ампулы, и убедитесь, что она острая, чистая и достаточной длины
3
У взрослых и детей старше семи месяцев местом выбора для инъекций является передне-ягодичная область
4
Расположите пациента так, чтобы одна нога была слегка согнута — это уменьшает болезненность при инъекции
5
Если вы используете салфетки со спиртом, убедитесь, что до выполнения инъекции кожа полностью высохла.
6
Можно использовать лед или замораживающий спрей, чтобы обезболить кожу, особенно это важно для маленьких детей и пациентов, которые страдают фобией уколов.
7
Используйте Z-методику (Beyea и Nicholl 1995)
8
Меняйте стороны выполнения инъекций и отмечайте это в медицинской документации
9
Прокалывайте кожу аккуратно, под углом, близким к 90 градусам, чтобы предотвратить болезненность и смещение тканей
10
Аккуратно и медленно введите раствор, со скоростью 1 мл за 10 секунд, чтобы она распределилась в мышце
11
Перед тем, как убирать иглу, подождите 10 секунд, и вытаскивайте иглу под тем же углом, что и вводили
12
Не массируйте место инъекции после ее завершения, просто прижмите участок укола марлевой салфеткой
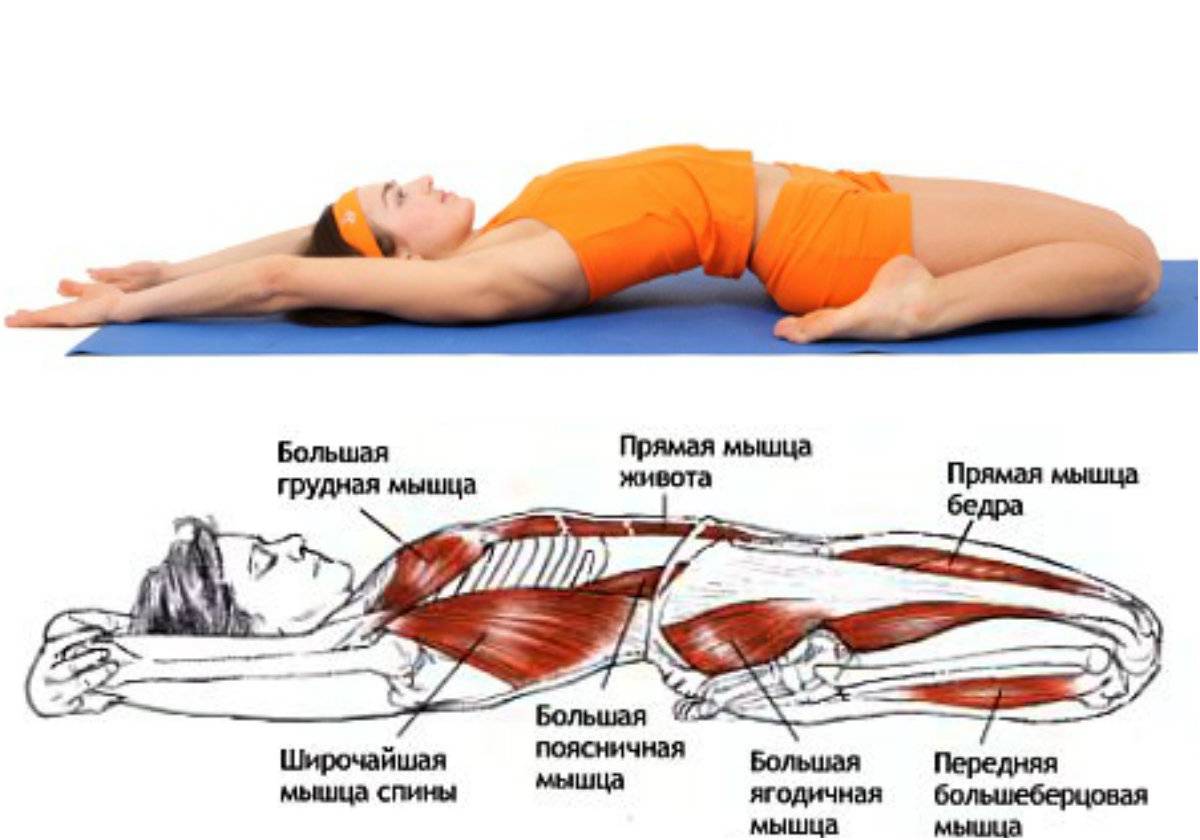
Укрепление мышц после растяжения
Ускорить процесс выздоровления и восстановления после растяжения поможет лечебная физкультура и физиотерапия. Данные процедуры обычно назначаются всем, кто получил травму второй и третьей степени.
Лечебная физкультура
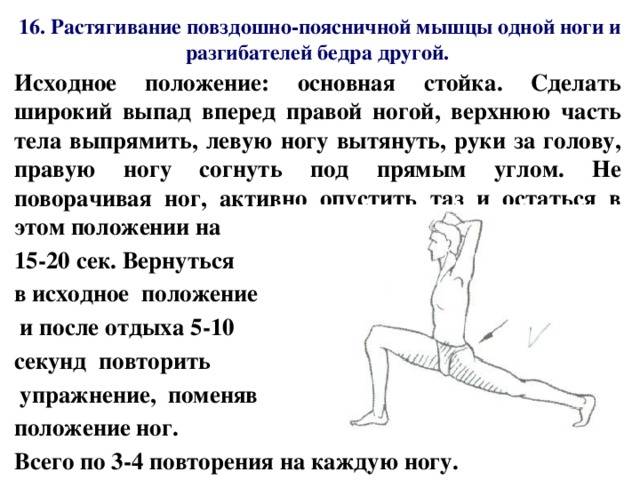
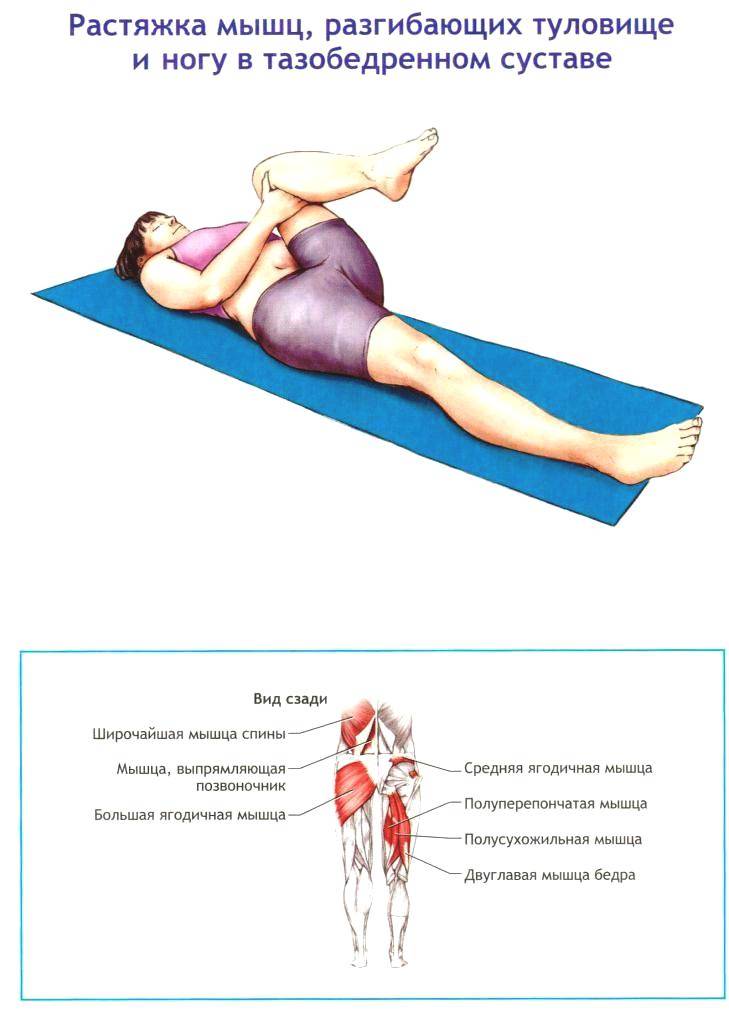
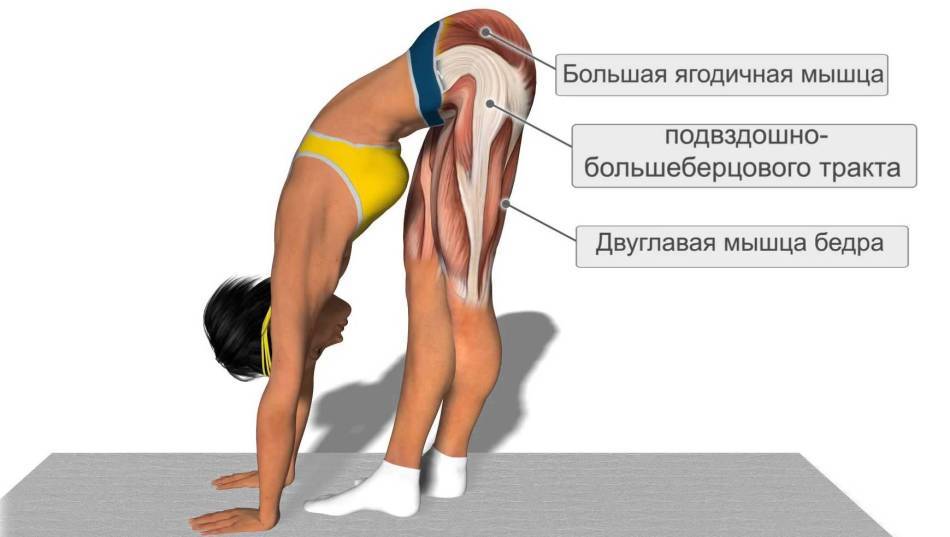
Для того чтобы поврежденная мышца снова стала эластичной и крепкой, следует выполнять определенные упражнения. В них и выражается лечебная физкультура. Это также поможет отчасти предотвратить растяжения в будущем за счет восстановления нормального состояния мышцы.
Комплекс подбирается специалистом по лечебной физкультуре – врачом ЛФК. Нагрузка и набор упражнений назначаются индивидуально и зависят от степени повреждения и локализации.
В большинстве случаев лечебная физкультура начинается с самых простых упражнений – изометрических, заключающихся в небольшом напряжении мышц, но без двигательной нагрузки. Постепенно нагрузка увеличивается по мере укрепления травмированных связок.
Физиотерапия
С целью стимуляции заживления порванных волокон, а также для снятия боли назначают различные физиопроцедуры. Подобное лечение начинают уже с 3-4 дня после получения травмы.
Наиболее распространенными процедурами являются:
- электрофарез ( 6, 8 или 10 сеансов). Его обычно делают с использованием обезболивающего препарата;
- УВЧ (6-8 сеансов).
- магнитотерапия растянутых связок (10-15 сеансов);
- амплипульс (8-10 сеансов). Во время данной процедуры происходит воздействие низкочастотным током на тело человека в лечебных целях;
Говоря о том, что еще можно делать при растяжении мышц, стоит отметить: полезен во время лечения и массаж. Он помогает улучшить кровоснабжение поврежденного участка тела, а также стимулирует питание мышцы. Это значительно сокращает реабилитационный период.
Что делать при растяжении: первая помощь
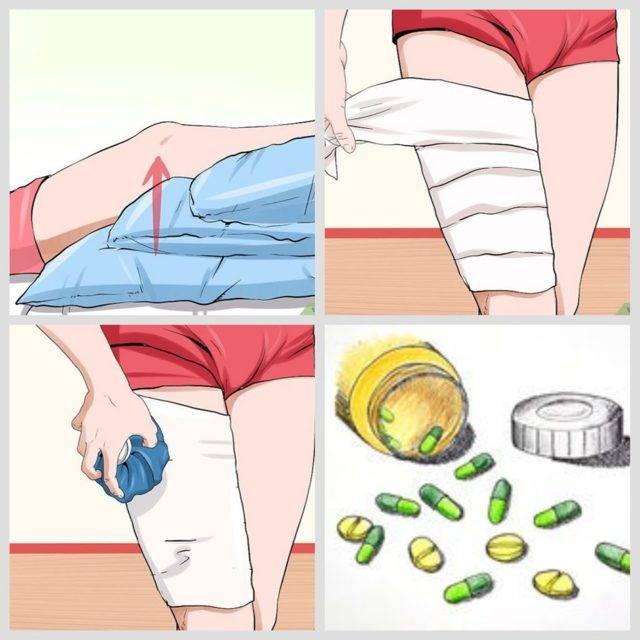
Сразу после травмы необходимо создать покой поврежденной части тела. В легких случаях достаточно прекратить физическую работу, присесть или прилечь, придав травмированной конечности возвышенное положение. Можно, например, подложить под растянутую ногу подушку или свернутое валиком одеяло, руку подвесить на косыночную повязку и др.
При выраженной боли, нарушении работы сустава нужна более серьезная иммобилизация. В этих случаях накладывают шину из подручных материалов (картона, доски) или прибинтовывают поврежденную конечность к телу в том положении, которое вызывает наименьшую боль.
После иммобилизации или параллельно с ней желательно охладить место травмы. Приложите лед, пакет с холодной водой, наконец, мокрое полотенце. В аптеке можно приобрести аэрозоль для заморозки. Такими препаратами часто комплектуют аптечки на спортивных соревнованиях. Холод ускорит остановку внутреннего кровотечения, поможет сузить сосуды, отсрочит развитие воспаления и замедлит нарастание отека. Кроме того, охлаждение уменьшает боль. При сильной боли можно использовать нестероидные противовоспалительные средства в виде таблеток или инъекций, а также парацетамол.
Чего нельзя делать при растяжении:
- Греть и растирать место травмы. Тепловые процедуры и массаж показаны только на 3-4 день после растяжения, чтобы улучшить кровообращение, ускорить рассасывание гематомы, отека и заживление. Сразу после травмы эти манипуляции оказывают обратный эффект.
- Принимать алкоголь. Это усиливает кровотечение, отек, замедляет восстановление тканей. Алкоголь допустим только тогда, когда медицинская помощь труднодоступна и нечем уменьшить сильную боль.
- Продолжать работу или тренировки через боль. Растянутым связкам или мышцам нужен покой для скорейшего восстановления. Только спустя некоторое время можно будет приступить к выполнению специальных упражнений, помогающих быстрее вернуться к привычной жизни.
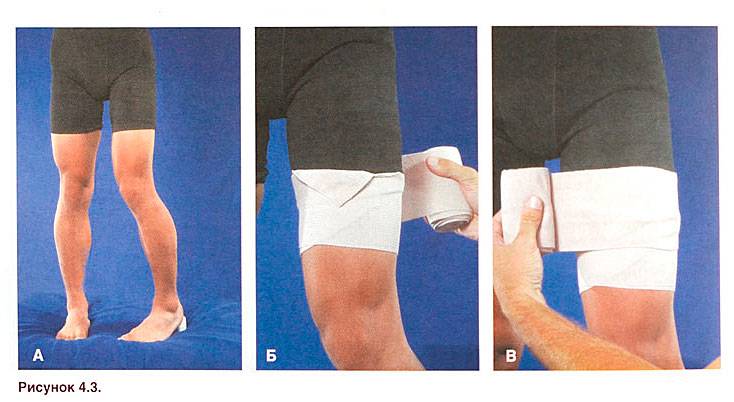
Легкие растяжения проходят без специального лечения. Если боль и отек в месте травмы выражены незначительно, и вы можете самостоятельно передвигаться без особых ограничений, то можно обойтись без посещения врача. Чтобы ускорить восстановление необходимо создать покой поврежденной части тела. Этому первые дни будет способствовать боль, напоминающая о том, что нужно щадить сустав или натруженные мышцы. Избегайте физической работы, не поднимайте тяжести. При растяжении суставов ног желательно пользоваться тростью или костылями при ходьбе до тех пор, пока боль существенно не уменьшится.
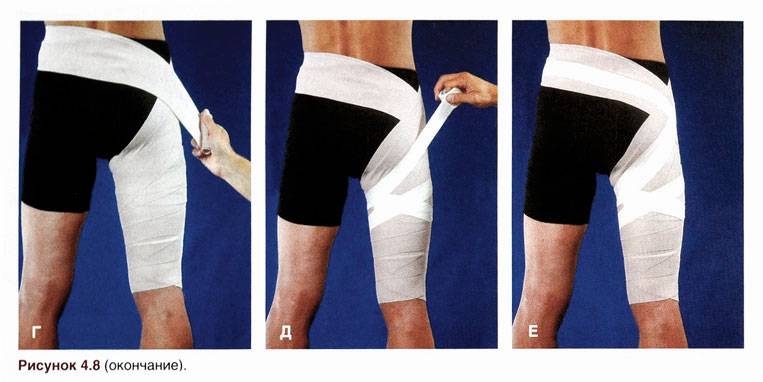
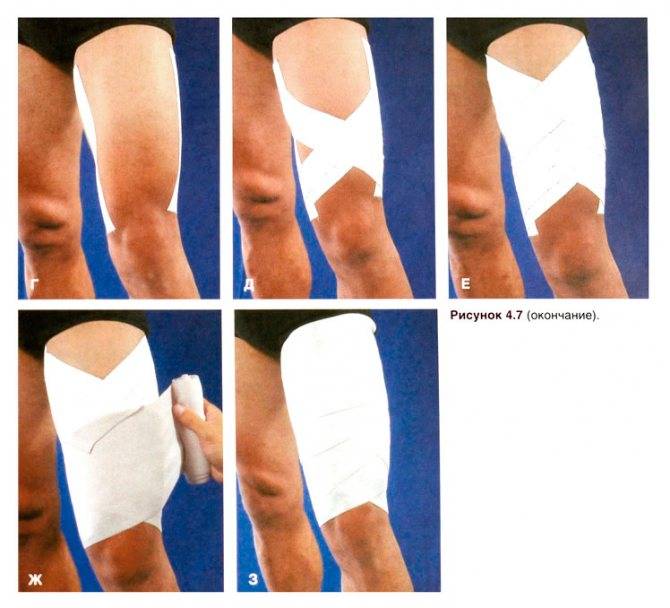
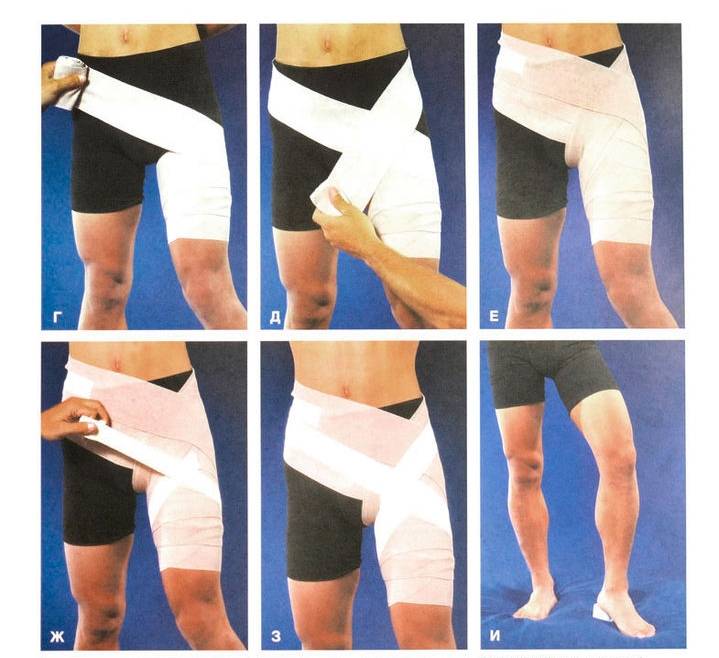
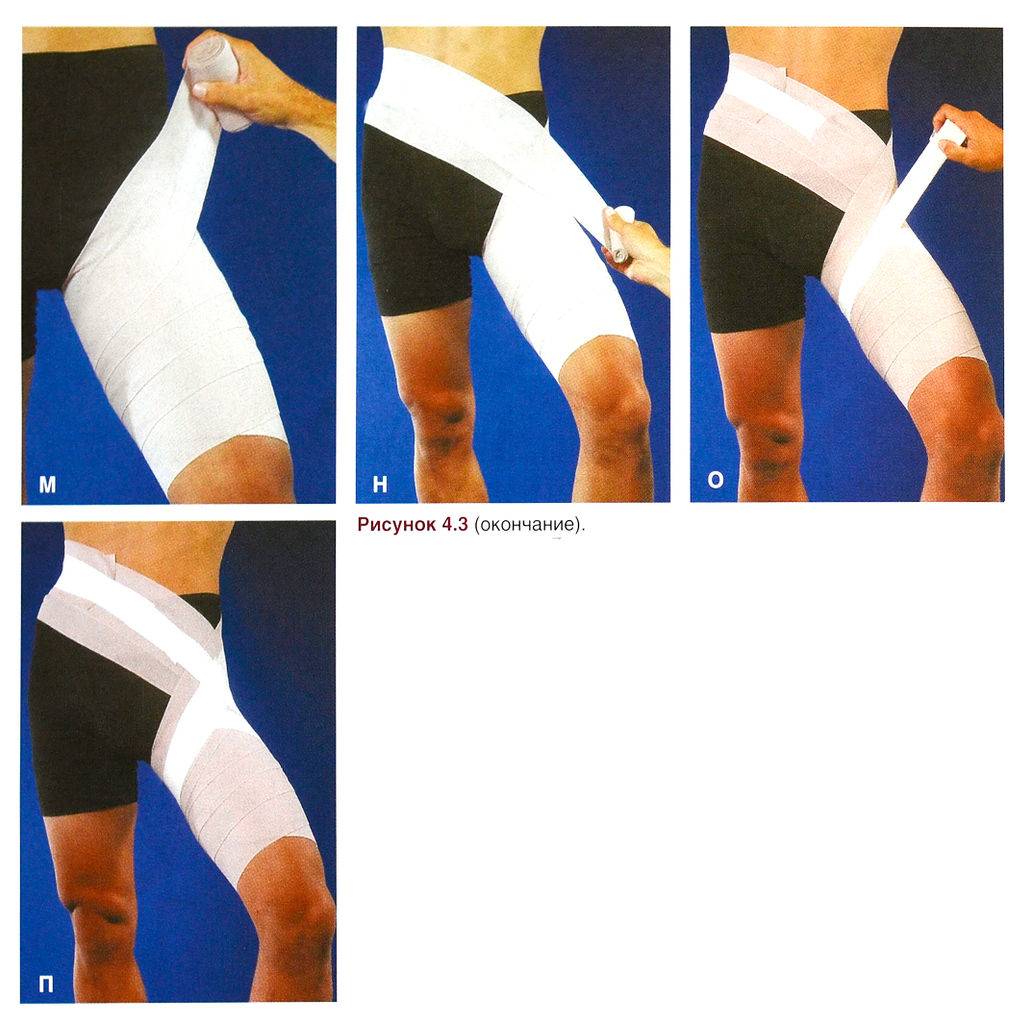
При растяжении сустава помогает бинтование эластичным бинтом. Можно использовать специальные мягкие фиксаторы. Фиксировать сустав нужно в естественном положении. После наложения туров бинта убедитесь, что повязка не слишком сильно сдавливает тело и не мешает кровообращению. Вы правильно наложили повязку, если поверхность кожи сохраняет обычный цвет и температуру (не холодная и не горячая), а сама повязка не вызывает ощущения дискомфорта.