Берут ли в армию с гастритом
Симптомы
Симптомы вздутия живота и запоров довольно характерны. О запоре говорят в том случае, когда хотя бы два из нижеперечисленных проявлений наблюдается в течение последних 12 недель:
- два акта дефекации в неделю или меньше;
- необходимость натуживания, когда оно занимает более 1/3 времени процесса опорожнения кишечника;
- плотная консистенция кала;
- чувство блокирования, инородного тела в прямой кишке, неполного опорожнения.
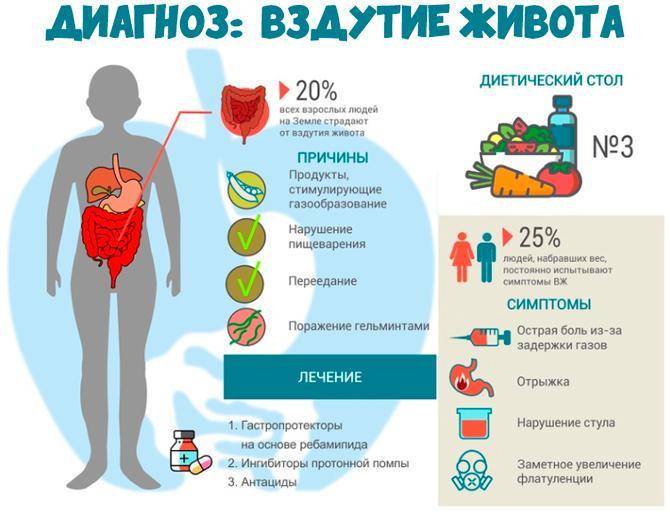
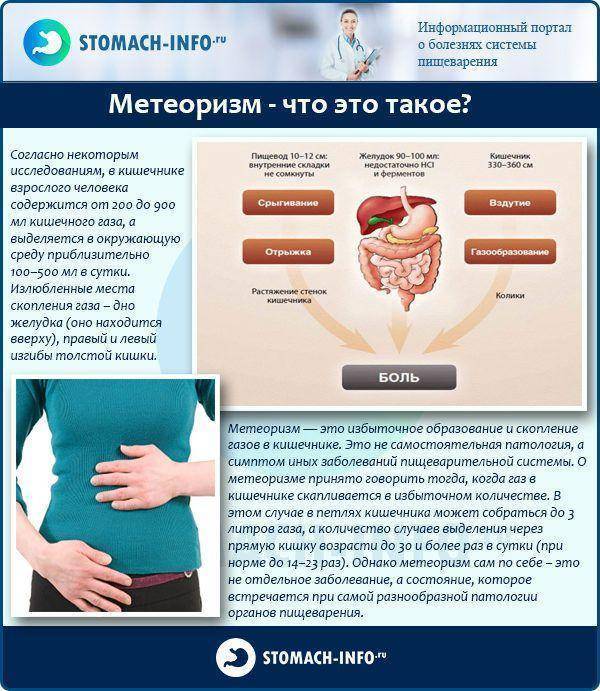
Вздутие живота проявляется характерной картиной: живот заметно увеличивается в объеме. Нередко оно сопровождается приступообразными или постоянными болями, ощущением распирания, давления. Локализация боли определяется тем, на каком участке кишечника скопились газы.
Запор часто сопровождается головными болями, головокружением, тошнотой, сниженным аппетитом, повышенной утомляемостью. Это вызвано общей интоксикацией организма из-за задержки каловых масс.
Некоторые симптомы нарушений могут быть связаны с самолечением. Многие люди стремятся избавиться от неприятных симптомов — принимают обезболивающие и спазмолитики, чтобы устранить болевой синдром. Спазмолитики в больших количествах способствуют расслаблению мускулатуры, а при атонии кишечника это может усугубить проблему. Если причина запора и вздутия точно неизвестна, лучше отказаться от самолечения.
Бесконтрольный прием стимулирующих слабительных, частая постановка очистительных клизм могут стать причиной осложнений в виде зависимости. В таком случае симптомом может служить отсутствие собственного стула, проявления дисбактериоза и других нарушений.
Длительные запоры становятся источником хронической интоксикации. На ее фоне могут развиваться дерматологические, аллергические заболевания, ослабление защитных сил, обостряться хронические патологии. У людей с запором могут наблюдаться кожные высыпания, нездоровый, серый цвет лица, снижение веса в связи с отсутствием аппетита.
Методы профилактики
Зная причины и особенности лечения метеоризма, вы можете предупредить появление нежелательного синдрома. При наличии хронических заболеваний желудочно-кишечного тракта, своевременно посещайте врача и контролируйте функцию пищеварения. Старайтесь сбалансировать рацион, пить достаточно чистой воды.
Крайне важно выработать полезные пищевые привычки:
- есть небольшими порциями до 6 раз в день, лучше в одно и то же время;
- не разговаривать и не курить во время приема пищи;
- стараться ограничить потребление продуктов, вызывающих образование большого количества газов;
- отказаться от леденцов, жевательной резинки;
- не сдерживать позывов к дефекации.
Принимайте пищу спокойно, в нормальном положении.
Также важно поддерживать нормальный баланс микрофлоры кишечника. При приеме антибиотиков посоветуйтесь с врачом о том, как предупредить дисбактериоз.. Важно проконсультироваться с врачом по поводу лечения метеоризма
Могут существовать определенные ограничения, и только специалист подскажет, как справиться с проблемой.
Важно проконсультироваться с врачом по поводу лечения метеоризма. Могут существовать определенные ограничения, и только специалист подскажет, как справиться с проблемой.. Статья имеет ознакомительный характер
Авторы не несут ответственности за качество оказания услуг третьими лицами и за возможные осложнения.
Статья имеет ознакомительный характер. Авторы не несут ответственности за качество оказания услуг третьими лицами и за возможные осложнения.
Список литературы
- Пахомовская Н. Л., Венедиктова М. М. Метеоризм: причины и пути коррекции // Consilium Medicum. Педиатрия // 2017. — №2. — с. 32–36.
- Шульпекова Ю. О. Метеоризм: круг знания или круг незнания? // Медицинский совет. — 2013. — №10. — с. 54−58.
- Гуреев А. Н. Синдром повышенного газообразования // Русский медицинский журнал. — 2010. — №5. — с. 306.
- Язенок Н. С., Желнова Т. И., Бондаренко Н. В., Новокшенова Т.П., Кирсанова А.И. Принципы лечения синдрома метеоризма // Приложение РМЖ «Болезни Органов Пищеварения». — 2003. — №1. — с. 16.
Основные правила
Задачами диеты при метеоризме являются:
- обеспечение полноценного питания;
- нормализация моторной функции кишечника;
- уменьшение процессов воспаления, брожения и гниения в толстой кишке;
- исключение продуктов, к которым пациент имеет пищевую непереносимость;
- восстановление нормальной микрофлоры кишечника.
В первую очередь, лечебное питание направлено на борьбу с гнилостной и бродильной диареей, в процессе которых усиливается газообразование.
Согласно классификации лечебных столов по Певзнеру диета при метеоризме соответствует столу №5. Но в каждом случае лечебное питание назначается индивидуально, с учетом физиологических особенностей пациента и наличия сопутствующих заболеваний пищеварительного тракта.
Суточное содержание питательных веществ в диете при метеоризме:
- белки – 110-120г
- жиры – 50г;
- углеводы – до 200г, особенно ограничивают простые сахара.
Энергетическая ценность диеты снижена и составляет 1600 килокалорий.
Принципы питания при метеоризме:
Правила приема пищи
- Каждый прием пищи должен происходить в спокойной обстановке, исключаются перекусы «на бегу». Пищу необходимо тщательно пережевывать, во время еды не разговаривать: так исключается, во-первых, заглатывание воздуха (аэрофагия), а, во-вторых, уменьшается нагрузка на пищеварительный тракт.
- Кроме того, при метеоризме не рекомендуется пить во время еды.
- Следует также соблюдать часы приема пищи, это настраивает желудочно-кишечный тракт на усиление работы в определенное время и предупреждает выработку желудочного сока, ферментов поджелудочной железы и желчных кислот в неурочные часы, предотвращая развитие осложнений в органах ЖКТ.
- Стоит отказаться от жевательной резинки: она вызывает аэрофагию и увеличивает секрецию желудочного сока.
Режим:
Питание должно быть дробным, до 5-6 раз в день, небольшими порциями. За счет частого приема пищи питательные вещества своевременно расщепляются в кишечнике и всасываются, а остаточные пищевые волокна сразу же эвакуируются, что предупреждает их гниение и брожение.
Температура пищи:
Пища должна подаваться в теплом виде, следует избегать потребления горячих и холодных продуктов, так как они усиливают выделение соков желудка и поджелудочной железы, что способствует раздражению кишечника.
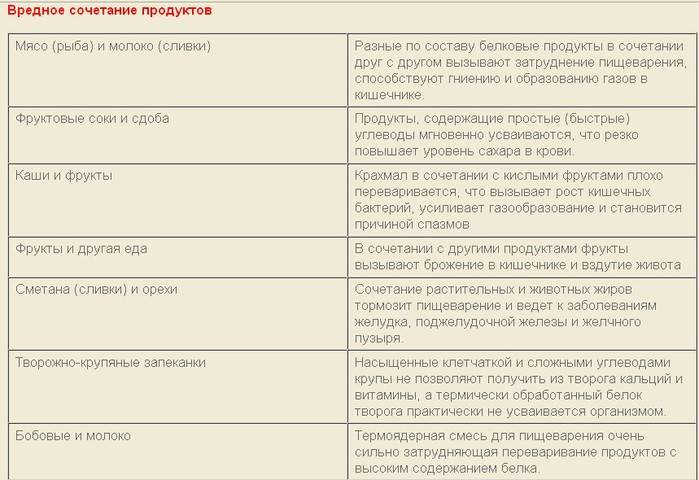
Сочетание продуктов:
Необходимо иметь представление о взаимоисключающих продуктах (соленое и сладкое, растительная клетчатка и молоко). Их совместное употребление приводит к повышению нагрузки на пищеварительный тракт, усилению перистальтики кишечника, а также к возникновению бродильных процессов.
Кулинарная обработка:
Лечебное питание при метеоризме призвано обеспечить механическое и химическое щажение желудочно-кишечного тракта. Поэтому блюда подаются в отварном, тушеном, запеченном виде или готовятся на пару.
Соль и жидкость:
Содержание поваренной соли в блюдах несколько ограничивают: до 6-8 грамм, чтобы не раздражать желудок и кишечник. Потребление жидкости должно достигать не менее двух литров в день: это обеспечивает своевременную эвакуацию каловых масс, препятствуя брожению.
Запор после операции на толстой кишке
Операции в нижних отделах толстой кишки (прямой кишки и заднего прохода) являются важным фактором риска развития расстройства стула. Могут возникнуть нарушения пищеварения и всасывания питательных веществ, диарея и запоры. Для адаптации организма к новым условиям требуется время. Через некоторое время любой дискомфорт должен утихнуть или уменьшиться.
Послеоперационная диета – это диета с низким содержанием клетчатки, но при запорах после операции на толстой кишке рекомендуется употреблять кисломолочные продукты – кефир и йогурт, а также настои ромашки и укропа. Они не только улучшат консистенцию стула, но и помогут предотвратить метеоризм.
Употребление кефира
Лечение при повышенном газообразовании
Симптоматическая терапия
Основана на подборе диеты, исключающей из употребления продукты, вызывающие усиленное образование газа. Прописывают препараты, приводящие в норму работу желудочного тракта.
Например:
- Ветрогонные средства. Группа лекарственных препаратов, снижающих образование кишечных газов и способствующих выведению из организма при метеоризме.
- Поверхностно-активные вещества. Обладают антимикробным свойством и влиянием на ферментативные свойства микроорганизмов.
- Адсорбенты. Способствуют всасыванию газов и жидкостей.
- Пробиотики. Вещества или микроорганизмы, поддерживающие нормальную микрофлору в кишечнике.
Этиотропное и патогенетическое лечение
Этиотропное лечение направлено на устранение причины заболевания. В зависимости от заболевания, которое стало причиной метеоризма, подбирается способ лечения. Он может ограничиться специальной диетой, которая нормализует работу организма. Некоторые заболевания требуют лекарственного или хирургического лечения.
Народные методы лечения метеоризма
Употребление некоторых продуктов благоприятно сказывается на работе ЖКТ. Для их применения не нужны врачебные рецепты, они повсеместно доступны, и могут увеличить эффективность основного лечения.
Важно! Перед приемом каких-либо добавок, рекомендуется проконсультироваться с врачом, особенно если заболевание уже диагностировано и проводится его лечение. Некоторые добавки могут вступать в конфликт с лекарственными препаратами, вызывать аллергические реакции или снижать их эффективность
Наиболее эффективные народные средства:
- Лимонно-содовый раствор (1/1). Употребляется при вздутии и повышенном газообразовании сопровождающихся изжогой. Не рекомендуется людям с заболеваниями желудка.
- Мята — используется в виде отвара. Эффект наблюдается от простого пережевывания или вдыхания запаха. Применяется при метеоризме или изжоге.
- Укропная вода. Полезна как для взрослых, так и для детей. Употребляется в виде заваренных семян укропа за 10 минут до приема пищи.
- Сбор из валерианы, фенхеля и мяты. Полезен при метеоризме и вздутии живота.
Употребление народных средств не заменяет нормальное медикаментозное лечение. Их употребление должно быть согласовано с врачом, и выступать в качестве профилактики заболеваний ЖКТ.
Противопоказания
Лечение метеоризма кишечника: принципы и группы лекарств
Основной принцип лечения вздутия живота заключается в выявлении и устранении факторов, которые приводят к повышенному газообразованию.
Лучшие средства от метеоризма и вздутия живота можно подобрать только после выявления причин, которые привели к развитию заболевания, поэтому точная диагностика ― важный принцип в терапии недуга. Один из основных принципов лечения метеоризма ― это удаление скопившихся в просвете кишечника газов, восстановление двигательной функции кишечника, восстановление биоценоза (нормальной кишечной микрофлоры) и лечение основного заболевания, проявлением которого может быть метеоризм.
При лечении метеоризма у взрослых применяются препараты нескольких основных групп. Это энтеросорбенты, препараты-пеногасители (ветрогонные средства), средства, содержащие пищеварительные ферменты, спазмолитики (убирают спазм и снижают болевой синдром), прокинетики, улучшающие двигательную (моторную) активность кишечника, и средства, нормализующие баланс кишечной микрофлоры.
Причины запора у взрослых людей
Нужно четко понимать, что является запором, а что нет. Определенного стандарта для частоты дефекации не существует. Так что неверно будет утверждать, что если испражнение осуществляется реже, чем, к примеру, раз в два дня, то это — отклонение от нормы.
Для кого-то характерно многократное опорожнение кишечника в течение суток, а у кого-то это происходит лишь каждые три дня. Но, вовсе не означает, что во втором случае имеет место запор.
Речь о патологии может идти, если:
Привычный интервал между испражнениями увеличился.
Объем фекалий слишком мал.
Посещение туалета не приносит ожидаемого облегчения.
Процесс дефекации затруднен и сопровождается болезненностью.
Каловые массы слишком сухие и жесткие.
При этом в животе ощущается дискомфорт, тяжесть, боль. Нередко усиливается газообразование, возможны флатуленции. Также может присоединяться слабость, головокружение, приступы тошноты, головные боли. Это уже признаки наличия интоксикации, вызванной нарушениями испражнения.

Причины развития запоров весьма многообразны
Основные из них – следующие!
- Дисбаланс в питании, нехватка так называемой грубой пищи, богатой пищевыми волокнами и подверженной минимальной обработке.
- Хроническое недополучение организмом жидкости.
- Низкая физическая активность. Больше других подвержены запорам люди с сидячим типом работы, преклонного возраста, тяжелобольные.
- Наличие очагов воспаления в кишечнике.
- Опухолевые новообразования в ЖКТ.
- Подавление желания посетить туалет, откладывание момента дефекации на более поздний срок. Постепенно позывы к опорожнению угасают.
- Стрессы, переутомление.
- Эндокринные сбои.
- Побочные эффекты от лекарств (например, спазмолитиков, антибиотиков, успокоительных) и отравляющее действие некоторых веществ (никотина, свинца, наркотиков).
- Неврозы, синдром раздраженного кишечника.
Все запоры можно подразделить на две группы. Если патология вызвана вялостью движений, недостаточным тонусом и малой активностью кишок, то такие запоры называют атоническими. Кишечник попросту не способен интенсивно продвигать кал к точке эвакуации из тела.
Но бывает и наоборот. Кишечник «перевозбужден», его мускулатура хаотично сокращается, появляется спазмирование отдельных участков. В таких условиях фекалии просто не могут перемещаться. Их как бы защемляет в сведенной судорогой кишке. Таков механизм развития спастического запора.
При атонии больной испытывает ноющие боли в животе, также возникает ощущение распирания. Начальная порция кала спрессована в своеобразную пробку, вытолкнуть которую из прямой кишки бывает проблематично.
При этом можно травмировать слизистую или спровоцировать геморрой. Но после избавления от затвердевшего кала дальнейшее испражнение уже не такое затрудненное.
Спастические запоры характеризуются острой болезненностью в области брюшины. Может наблюдаться вздутие живота. Фекалии пересушены и выходят отдельными комочками, схожими с овечьими катышками. И хотя дефекация затруднена, она, как правило, не сопровождается особой болезненностью.
Диета после колоректальной хирургии при установке кишечной стомы
Кишечная стома, представляет собой хирургически созданный кишечник, выведенный на поверхность тела. Благодаря этой комбинации при удаленном кишечнике возможно выделение кишечного содержимого
Часто установка стомы является жизненно важной процедурой или приносит значительное улучшение здоровья.
Кишечная стома
Стома может иметь временный характер, например, в течение времени, необходимого для заживления кишечника после операции. Затем после заживления желудочно-кишечный тракт восстанавливается. Однако бывают ситуации, когда стома устанавливается на всю оставшуюся жизнь.
Операции не требует соблюдения строгих диетических принципов. Часто через некоторое время больной может определить, какие продукты он хорошо переносит, а какие – нет. Сразу после операции диета пациента зависит от длины резекции кишечника, а также от того, в каком отделе кишечника поставлена стома. Диета после операции на тонкой кишке будет отличаться от диеты, используемой при колоректальной хирургии.
В начале, чтобы избежать неприятных симптомов, рекомендуется постепенно вводить в рацион отдельные продукты в небольших количествах и наблюдать за реакцией организма. Спустя всего несколько недель после процедуры, можно вернуться к нормальному питанию с принципами здорового питания.
Наиболее важные рекомендации по питанию для пациентов со стомой заключаются в следующем:
- Прием пищи не менее 3 раз в день. Пищу следует принимать через равные промежутки времени, примерно в одно и то же время, не рекомендуется есть поздно вечером;
- Медленное и тщательное пережевывание пищи. Порции не должны быть слишком большими;
- Разнообразная диета, богатая витаминами и минералами;
- Употребление в основном свежих продуктов и блюд. Рекомендуется избегать консервантов и искусственных красителей;
- Ограничение потребления жира. Жирные продукты следует заменять продуктами, содержащими меньшие количества этого ингредиента, например, вместо жирного сыра лучше выбирать нежирный сыр;
- Умеренное количество клетчатки из цельного зерна, овощей и фруктов. Продукты, богатые клетчаткой, следует употреблять, главным образом пациентам, страдающим запорами. В случае диареи или чрезмерного выделения газа рекомендуется ограничить потребление цельнозерновых злаков, сырых фруктов и овощей, производящих газ;
- Пить 2 литра жидкости в день, предпочтительно воду – во время еды и между приемами пищи;
- Блюда, приготовленные по традиции или приготовленные на пару и по желанию запеченные в фольге. Избегайте жареной пищи;
- Избегание потребления или потребления в ограниченных количествах алкоголя, сладостей, газированных напитков, чрезмерного количества яиц, соли и острых специй. Пиво строго запрещено.

Разнообразная диета

Употребление большого количества жидкости
В случае стомы, выходящей из тонкой кишки, необходимо исключить продукты, которые не полностью перевариваются, поскольку они могут блокировать стому.
Диета после колоректальной хирургии – это индивидуальная диета. Стомия может вызывать различные недомогания, в основном запоры, диарею и повышенное количество газа с неприятным запахом.
В случае диареи, то есть когда в день отмечается более 4-6 водянистых испражнений, пациент должен употреблять:
- хлеб, сухарики, мучные блюда, лапшу;
- бананы, изюм, шоколад, какао на воде;
- белый рис, картофель, рисовую кашу;
- большее количество жидкости – горький чай, настой из сушеных ягод.
При запоре можно есть:
- свежие и сушеные фрукты и орехи;
- овощи, салаты, свеклу;
- пшеничные отруби и хлеб грубого помола;
- грубого помола льняное семя;
- фруктовые соки и кофе.
Когда пациента беспокоит повышенное количество газов и неприятный запах, стоит исключить из рациона:
- бобовые, спаржу, брюссельскую капусту, лук, чеснок, лук-порей, цветную капусту и грибы;
- яйца и яичные продукты;
- некоторые виды сыра, например, голубой сыр;
- рыбу;
- острые специи;
- газированные и алкогольные напитки;
- кофе и кофейные напитки.
В поглощении неприятного запаха могут помочь йогурт, шпинат, салат, петрушка, а также черничный сок.
Опасность и осложнения
Опасность хронических запоров таится в постоянной интоксикации организма. Повышенная нагрузка на органы выделительной системы приводит к тому, что человек, сталкиваясь с инфекцией или травмой, не может противостоять ей в нормальной степени. Ослабление защитных сил может приводить к заболеваемости ОРВИ и другими распространенными инфекциями.
Плотный и сухой кал травмирует слизистые прямой кишки, а при постоянном натуживании увеличивается внутрибрюшное давление. Это может стать причиной появления или обострения заболеваний аноректальной области: геморроя, анальных трещин, криптитов, проктитов, парапроктитов и пр.
Перерастяжение стенок кишечника газами и плотными каловыми массами при их застое может приводить к воспалительным и структурным изменениям, в том числе дивертикулезу. Известно, что токсические вещества из каловых масс всасывается обратно в кровоток. В них содержатся канцерогенные соединения, поэтому запоры достоверно являются фактором риска развития колоректального рака.
При отсутствии регулярного стула возрастает риск атеросклероза, а значит, инфарктов и инсультов.
Можно ли есть картошку, если она проросла
Общие характеристики
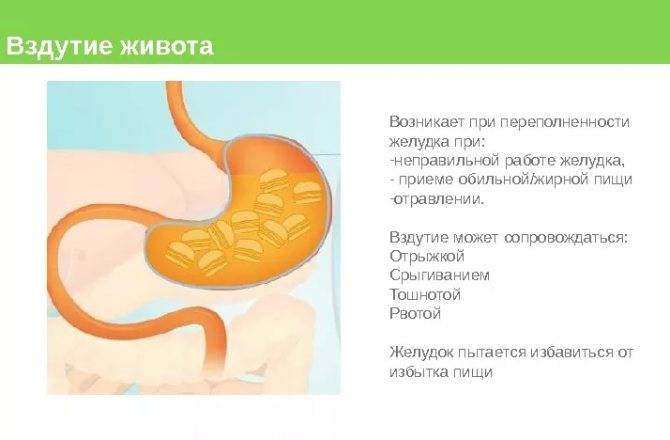
Вздутие живота или метеоризм сопровождается ощущением тяжести и распирания в брюшной области. Кроме того, бурление в животе после еды может сопровождаться тошнотой, урчанием, кишечными спазмами, расстройствами стула в виде запоров или диареи. Общее состояние улучшается после опорожнения кишечника.
Если газы скапливаются на уровне селезеночного изгиба, то дискомфорт и болевой синдром локализуется в левом подреберье с иррадиацией боли в область сердца. Если локальное вздутие наблюдается в подпеченочной области, но боль локализуется в правом подреберье с иррадиацией в подложечную область.
Кишечный метеоризм нередко сопровождается учащенным сердцебиением, одышкой, общей слабостью и расстройствами сна. Если избыточное газообразование становится хроническим, то это существенно отражается на качестве жизни человека.
Причины урчания в кишечнике
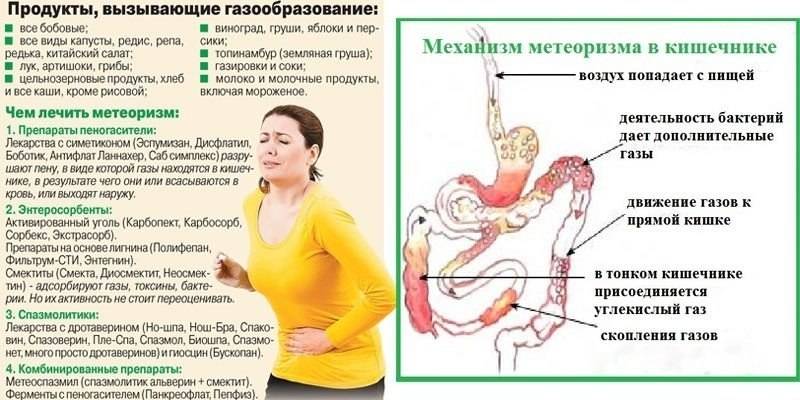
Временное урчание и бурление в кишечнике может возникать при употреблении в пищу продуктов, стимулирующих газообразование. К таким продуктам относят хлеб из ржаной муки, бобовые, белокочанную капусту, кондитерские изделия и сахаросодержащие ингредиенты, сдобную выпечку, пиво и другие напитки, изготовленные путём брожения. Еще одной причиной бурления в животе является попадание порций воздуха в желудочно-кишечный тракт при глотании. Метеоризм у пожилых людей связан с возрастными изменениями пищеварительной системы.
С возрастом кишечник становится длинней, а его гладкая мускулатура теряет тонус, что чревато развитием хронических запоров и задержкой отхождения газов.
Одной из вероятных причин вздутия живота и газообразования, является кишечный дисбиоз. Это состояние формируется при нарушении баланса кишечной микрофлоры под воздействием как внешних, так и внутренних факторов. Кроме повышенного газообразования, при дисбактериозе кишечника возникают такие симптомы, как хронические запоры или диарея, быстрая утомляемость, раздражительность, резкие перепады настроения, авитаминоз, железодефицитная анемия, расстройства сна.
К другим, не менее вероятным причинам избыточного газообразования, можно отнести:
- Острые кишечные инфекции.
- Гельминтозы.
- Злокачественные опухоли ЖКТ.
- Колит и энтероколит.
- Острый и хронический гастрит.
- Ферментативная недостаточность поджелудочной железы.
- Мальабсорбция.
- Лактазная недостаточность.
- Целиакия.
- Дискинезия желчевыводящих путей.
Ввиду анатомической близости, урогенитальные патологии также могут приводить к постоянному урчанию в животе. У женщин урчание в животе может возникать в предменструальном периоде.
При такой патологии эндокринной системы, как гипотиреоз, вздутие живота является хоть и не частым, но вероятным симптомом гипофункции щитовидной железы.
Что делать, чтобы вздутие не проявлялось?
Простые правила, снижающие риск возникновения метеоризма:
- Прием пищи должен быть медленным, с тщательным пережевыванием пищи, без отвлечения на посторонние действия.
- Откажитесь от быстрых перекусов на ходу, курения, употребления алкоголя.
- Ограничивайте употребление продуктов, повышающих газообразование.
- Откажитесь от сладких газированных напитков (ничего полезного в них нет).
- Пейте достаточное количество чистой воды в сутки.
- Соблюдайте правильный рацион питания (жареная, жирная пища не должна преобладать)3.
Перед большим застольем или при переедании о предотвращении вздутия* лучше позаботиться заранее. Для этого можно принять капсулу Креон 10000 во время еды или сразу после нее. Активные вещества, которые содержатся в препарате, помогают естественному пищеварению, снижая риск появления дискомфорта и тяжести после приема пищи.
Причины
Запор и вздутие живота могут быть связаны с нарушениями привычного рациона. Прием механически щадящей, высококалорийной пищи, нехватка клетчатки, употребление продуктов с вяжущим и закрепляющим эффектом является основной причиной неприятных симптомов нарушения работы кишечника.
В списке таких продуктов крепкий чай, кофе, творог, отварной рис, груши, гранат, гранатовый сок, айва, мучное, шоколад.

Выделяют и менее распространенные группы причин задержки стула, сочетающегося со вздутием:
- особенности образа жизни: недостаток движения, вынужденный постельный режим, сидячая работа;
- эндокринные и обменные нарушения;
- неврологические факторы;
- психогенные причины;
- гастроэнтерологические заболевания;
- проктологические заболевания.
Шульпекова и Ивашкин в своей работе указывают, что «среди причин хронического запора в возрастной группе до 20 лет доминируют анатомические особенности толстой кишки; в возрасте 20–40 лет — патология аноректальной зоны; после 40 лет — одинаково часто встречаются психогенные, неврогенные, эндокринные, гастроэнтерологические причины запоров и причины, связанные с патологией аноректальной зоны» (Шульпекова Ю. О., Ивашкин В. Т., 2004, с. 49).
Среди эндокринологических заболеваний, сопровождающихся запором, самыми частыми являются гипотиреоз и сахарный диабет. Нехватка гормонов щитовидной железы, гиперкальциемия снижают тонус мускулатуры кишечника. Результатом становится атонический запор.
Сегодня активно исследуются механизмы развития функциональных запоров и вздутия живота при синдроме раздраженного кишечника. Они также состоят в нарушениях перистальтической активности кишечных стенок. В этом случае мы говорим о спастических запорах, при которых каловые массы и газы задерживаются на определенном спазмированном участке.
Болезненность при опорожнении кишечника, связанная с тромбозом геморроидальных узлов или анальной трещиной, становится дополнительным фактором развития задержки стула.
Также причиной вздутия и задержки дефекации могут выступать лекарственные средства, среди побочных действий которых значатся эти симптомы.

Симптомы, которые подскажут причину задержки
Болит грудь и менструация задерживается. Точно сказать, есть ли беременность при задержке или нет по этому признаку нельзя. Грудь часто болит при ПМС, перед месячными и при беременности. Набухшая болезненная грудь по факту связана с отёчностью тканей, вызванной гормональными изменениями. Если молочные железы не только болят, но и увеличились в размере, беременность вполне вероятна. Все признаки беременности, можно посмотреть ЗДЕСЬ.
При задержке месячных скудные розовые или коричневые выделения. Это симптомы, указывающий трубного аборта при внематочной беременности. Если эмбрион достиг больших размеров, возможен разрыв трубы. Это состояние очень опасно. Такие же симптомы имеет привычный выкидыш на раннем сроке. Обычно это происходит по генетическим и иммунологическим причинам. Такие кровянистые выделения при отрицательном тесте не должны оставаться без диагностики, независимо ото дня задержки.
При задержке тянет поясницу, живот. Болит внизу живота. Это характерные симптомы выкидыша, внематочной или замершей беременности. Такие же боли бывают при разрыве трубы или яичника. Легкие выделения и боль также могут быть при задержке крови в матке, половых заболеваниях.
Температура при задержке – 37 и выше. Повышенная температура тела говорит о воспалительном процессе.
Если речь идет о базальной температуре (в прямой кишке), то это симптом того, что овуляция прошла. При беременности базальная температура держится в пределах 37-37.2, а при выкидыше или замирании беременности показатель снижается.
Разрешенные продукты
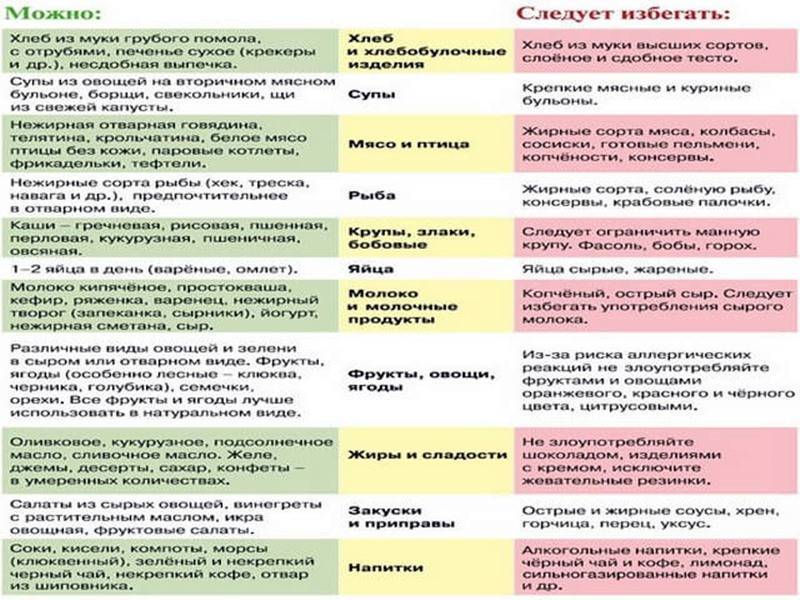
Лечебное питание при метеоризме, прежде всего, включает:
- продукты, которые не стимулируют газообразование;
- продукты, которые оказывают ветрогонное действие.
Кроме этого, необходимо употреблять блюда, которые мягко и медленно продвигаются по кишечнику, но не задерживаются в нем, то есть нормализуют стул и отхождение газов.
Учитывая изменение кишечной микрофлоры в сторону роста гнилостных и бродильных бактерий, при приготовлении пищи необходимо использовать продукты, стимулирующие рост нормальных микроорганизмов. Диета должна быть богата липотропными веществами, благотворно влияющими на желчь и кровеносные сосуды, кальцием, калием железом и витаминами.
В список разрешенных продуктов входят:
- хлеб подсушенный, сухари из пшеничной муки;
- нежирные сорта мяса и птицы (без кожи) и приготовленные на пару блюда из них: биточки, суфле, паровые котлеты, фрикадельки;
- нежирная рыба цельным отварным куском или в виде блюд из фарша;
- обезжиренные некрепкие мясные и рыбные бульоны;
- протертый творог, творожное суфле, нежирный биокефир, простокваша, некислая сметана (при переносимости);
- овощи: картофель, тыква, кабачки, свекла, морковь;
- огородная зелень: укроп, петрушка, а также «укропная вода»;
- тмин, лавровый лист;
- чай зеленый, какао на воде, отвары из черемухи, черники, шиповника;
- протертые и слизистые каши на воде: рис, манка, гречка, овсянка;
- яйца всмятку и белковые паровые омлеты.
Причины запора
Запор развивается при длительной задержке в просвете кишечника каловых масс, из которых стенками кишки впитывается слишком много воды. В результате стул становится сухим и твердым.
Запор у взрослых может быть вызван многими причинами, и точно их определить удается не всегда. Однако, в большинстве случаев, к запору приводят:
- недостаточное количество в рационе клетчатки, которая содержится во фруктах, овощах и крупах;
- резкое изменение образа жизни или характера питания;
- невозможность своевременно сходить в туалет;
- привычка терпеть позывы к опорожнению кишечника;
- малоподвижный образ жизни;
- недостаточное употребление жидкости;
- повышенная температура тела (лихорадка);
- недостаточный или избыточный вес;
- тревожность или депрессия;
- психологические последствия сексуального насилия и травм.
Лекарства вызывают запоры?
Иногда, запор может быть следствием приема лекарств. Чаще других запоры вызывают следующие типы медицинских препаратов:
- антациды, содержащие алюминий (лекарства для лечение диспепсии);
- антидепрессанты;
- противоэпилептические средства (используются для лечения эпилепсии);
- антипсихотики (лекарства, которые используют для лечения шизофрении и других психических расстройств);
- добавки с кальцием (БАД с кальцием);
- наркотические анальгетики, например, кодеин или морфин;
- диуретики (мочегонные средства);
- препараты железа для лечения анемии (малокровия).
Как правило, функция кишечника восстанавливается, как только вы прекращаете прием указанных выше лекарственных средств. Однако нельзя самостоятельно бросать лечение, даже если оно связано с появлением запоров. Обязательно обратитесь к врачу, который назначил вам данный препарат, чтобы специалист помог вам подобрать аналогичное лекарство взамен или снизил дозу.
Редкие причины запоров у женщин и мужчин
В более редких случаях запоры могут быть связаны с фоновыми заболеваниями, такими как:
- синдром раздраженного кишечника (СРК);
- диабет;
- гиперкальциемия — когда в крови повышен уровень кальция;
- пониженная функция щитовидной железы;
- мышечная дистрофия — наследственное заболевание, связанное с атрофией мышечной ткани;
- рассеянный склероз — заболевание, повреждающее нервную систему;
- болезнь Паркинсона — заболевание головного мозга, связанное с нарушением координации движений;
- травмы спинного мозга;
- анальная трещина — разрыв кожи анального отверстия;
- воспалительные заболевания кишечника — связаны с раздражением и отеком стенки кишечника (болезнь Крона, язвенный колит);
- колоректальный рак.
Запоры при беременности
Около 2 из 5 женщин испытывают трудности с опорожнением кишечника во время беременности, особенно на ранних сроках. Это связано с действием гормона прогестерона, который обладает эффектом миорелаксанта — расслабляет мышцы.
В норме кишечное содержимое передвигается по пищеварительной системе к заднему проходу с помощью перистальтики — волнообразных сокращений мышц кишечной стенки. Увеличение количества прогестерона во время беременности замедляет перистальтику, что приводит к задержке каловых масс в кишке и трудностям с дефекацией. Однако есть безопасные способы лечить запоры и во время беременности.
Плохое питание
Причиной запоров у детей может быть переедание, недостаток жидкости или избыточное употребление молока
Кроме того, для детей, как и для взрослых, важно, чтобы в рационе было достаточно клетчатки
Приучение к горшку
Убедитесь в том, что вы не оказываете чрезмерного давления на ребенка, приучая его самостоятельно пользоваться горшком или туалетом. Необходимо, чтобы в этот период малыш не испытывал стресса
Ребенку важно научиться выполнять «туалетный ритуал» самостоятельно. Ваш чрезмерный контроль за посещением ребенком туалета или пользованием горшком может вызывать у него чувство неуверенности и тревоги, что иногда провоцирует запоры
«Туалетные страхи»
У некоторых детей необходимость сходить в туалет связана с тревогой и стрессом и даже превращается для них в фобию. Одной из причин может быть боль и трудности при опорожнении кишечника. Иногда дети боятся посещать туалет в школе.
Все эти факторы приводят к тому, что ребенок начинает сдерживать позывы к дефекации, вместо того, чтобы своевременно сходить в туалет. Со временем развивается дурная привычка откладывать на потом этот важный ритуал, что еще больше усугубляет проблему запоров и ухудшает состояние.
Повышенное газообразование в кишечнике
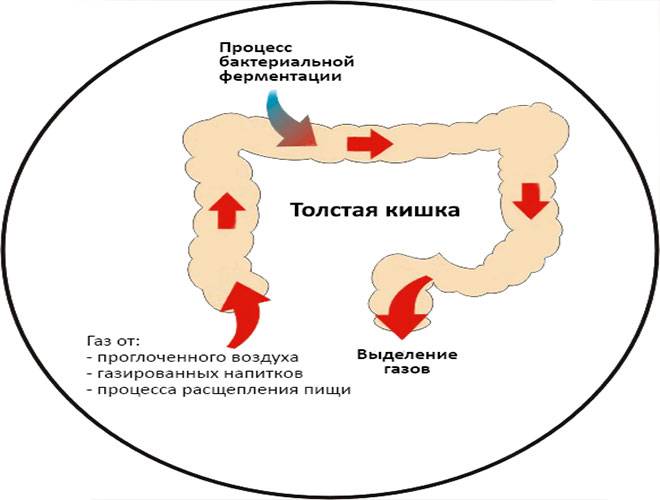
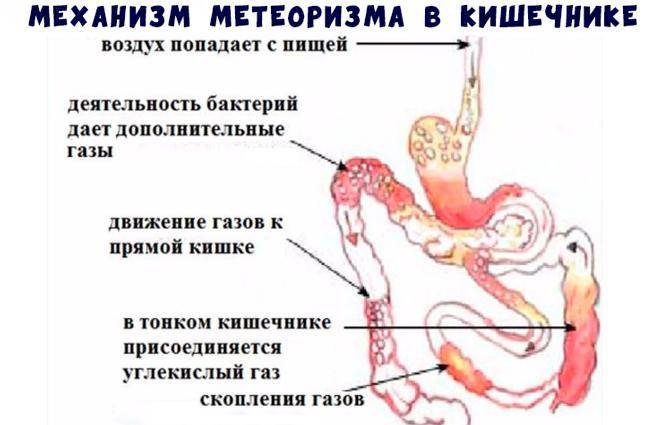
Повышенное газообразование в кишечнике — одна из нескольких причин метеоризма у взрослых. Содержание газов в желудочно-кишечном тракте может повышаться вследствие трех факторов:
- Аэрофагия или заглатывание воздуха. Избыточный газ поступает из полости рта при жевании или употребления жидкостей через трубочку.
- Повышенное газообразование в желудке. Возникает вследствие контакта кислоты желудочного сока и пищевых щелочей.
- Собственно повышенное газообразование в кишечнике. Является следствием процессов брожения и дисбактериоза.
У большинства пациентов с повышенным газообразованием причиной проблемы являются пищевые факторы — употребление определенных продуктов.