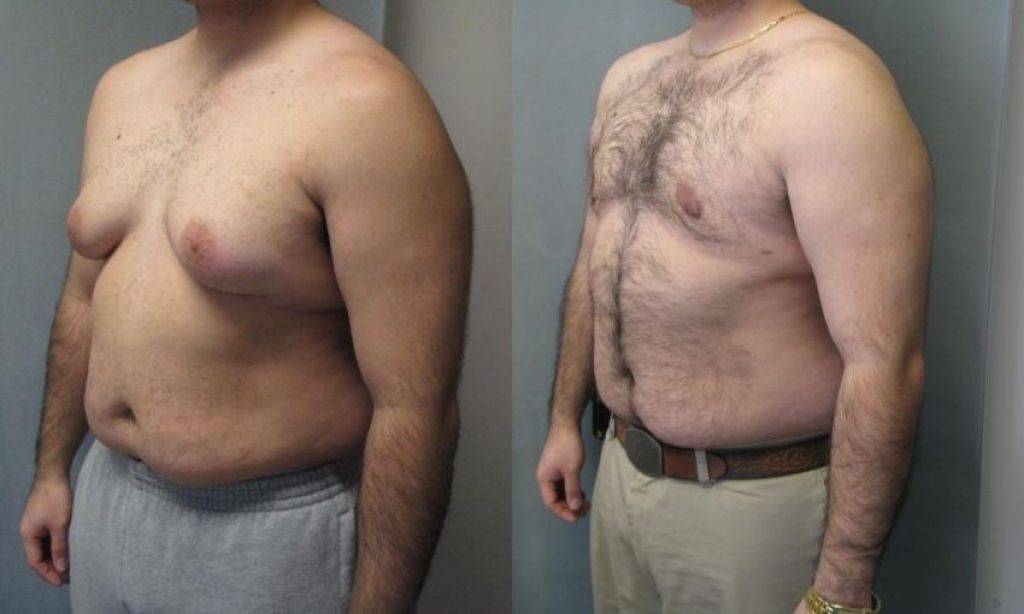
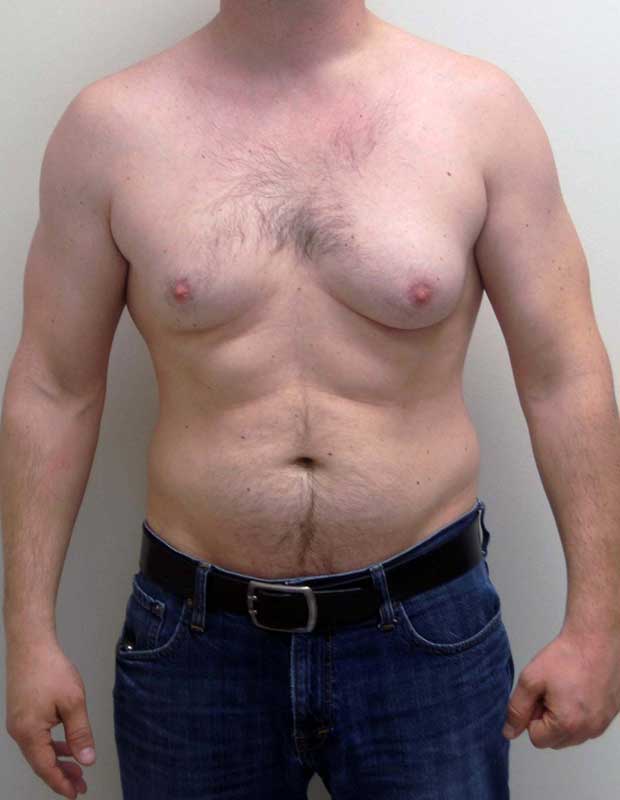
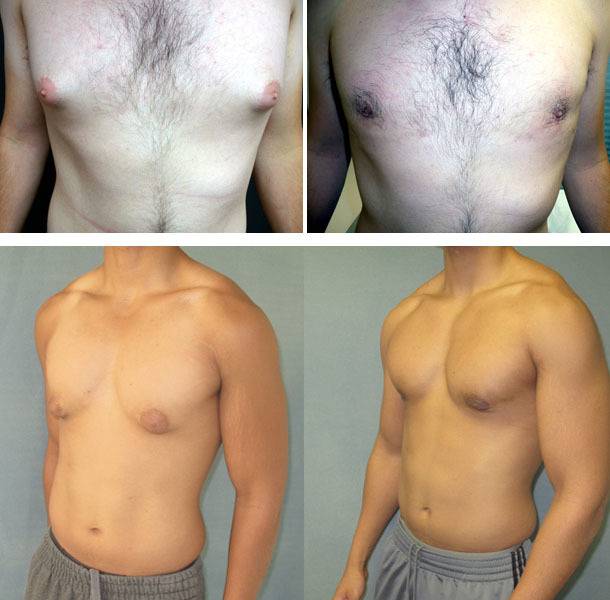
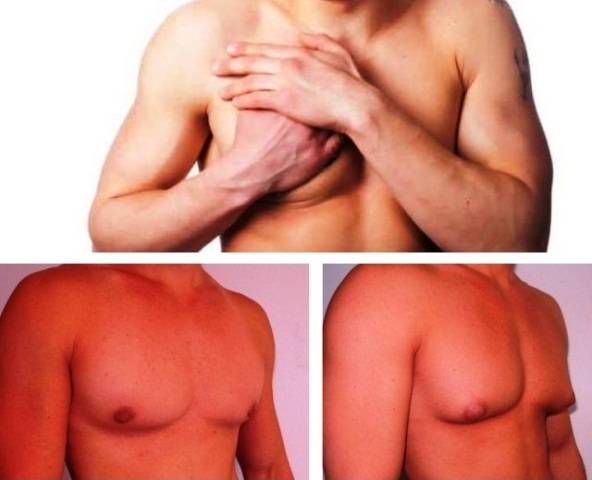
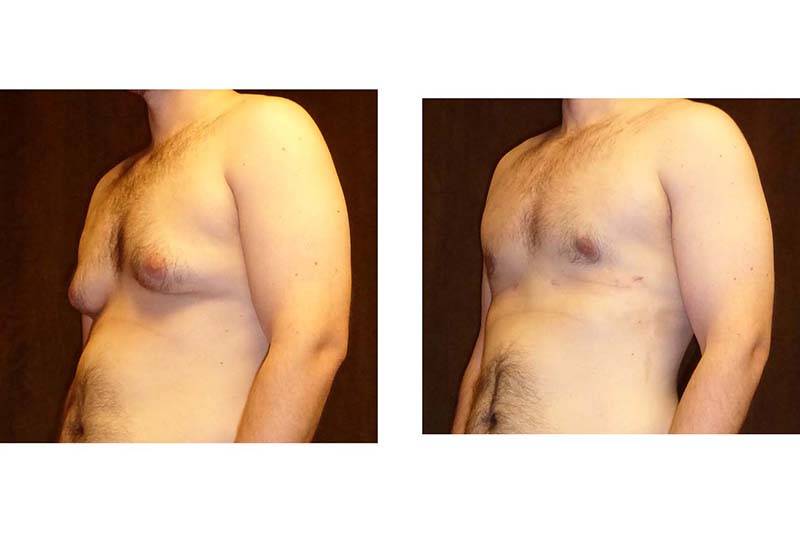
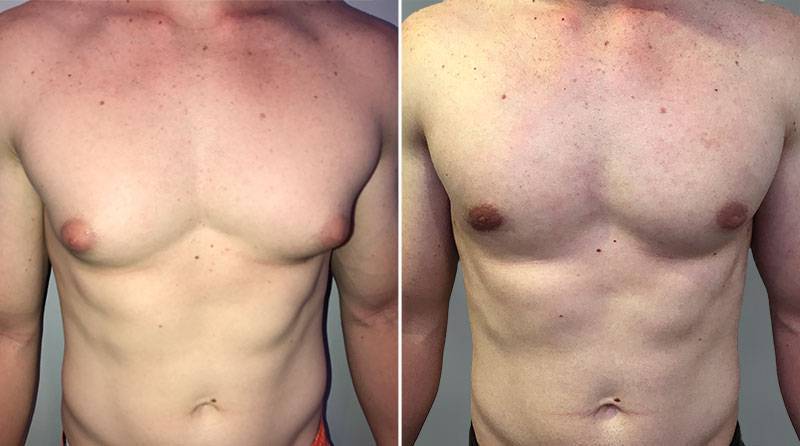
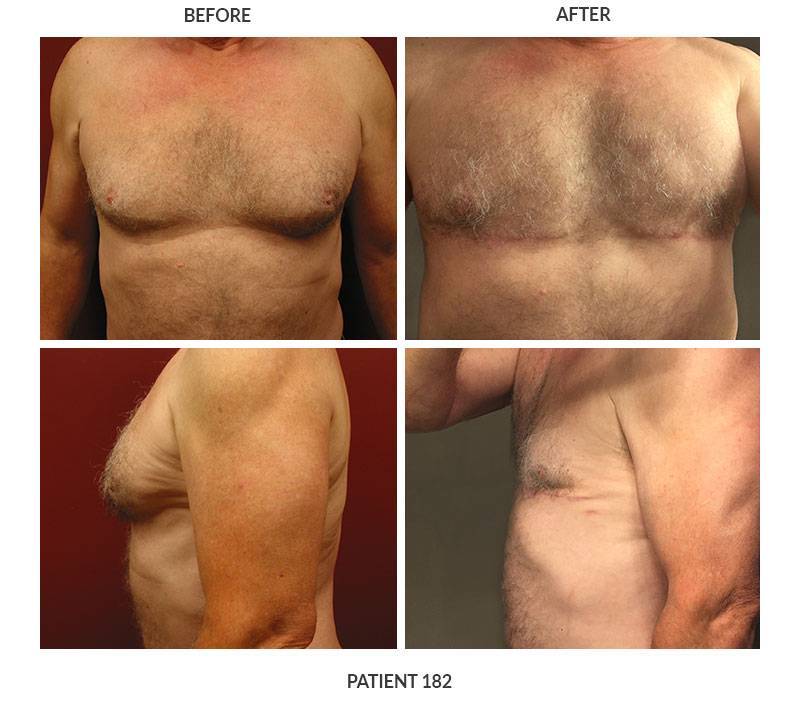
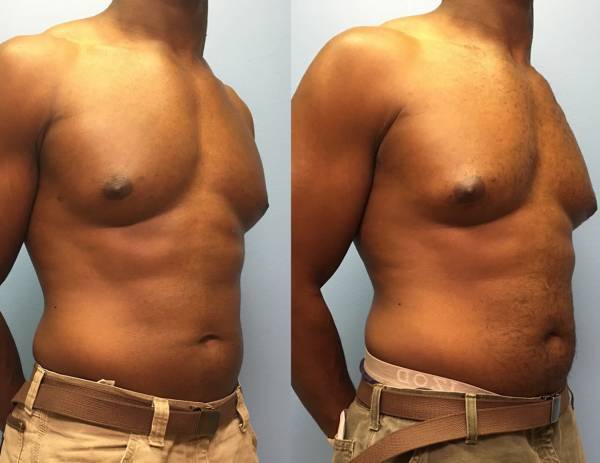
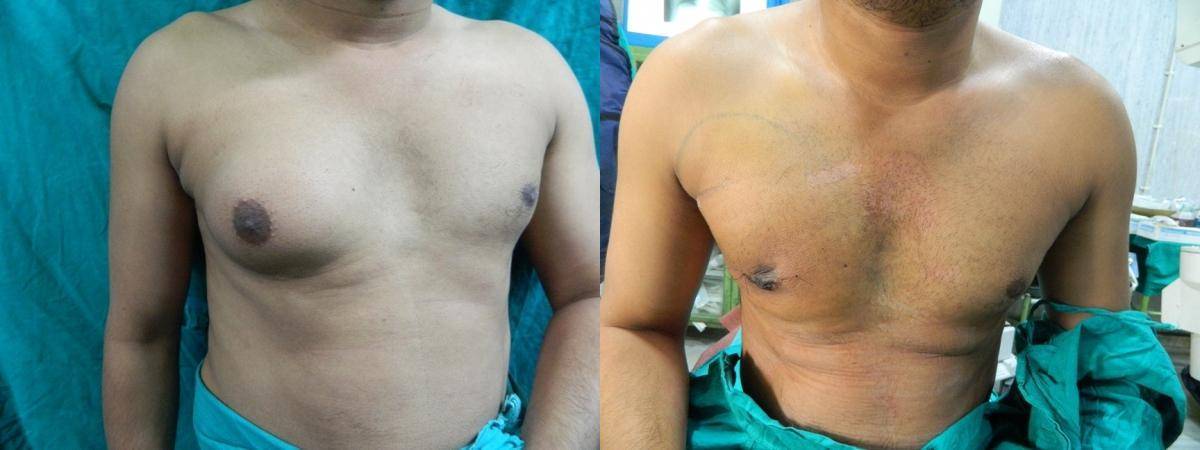
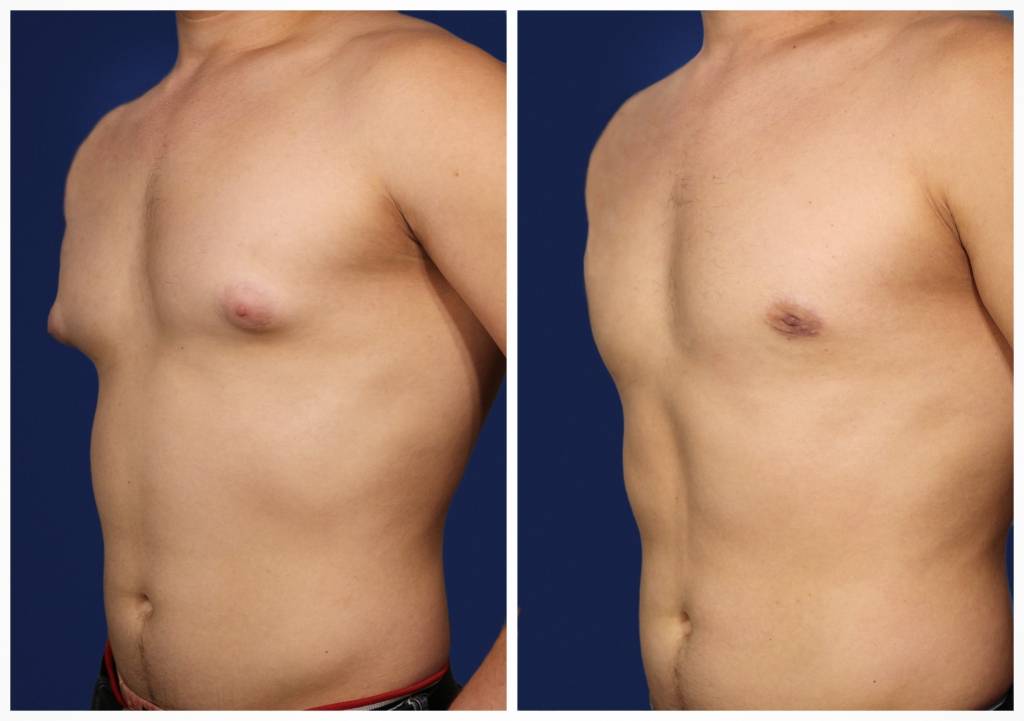
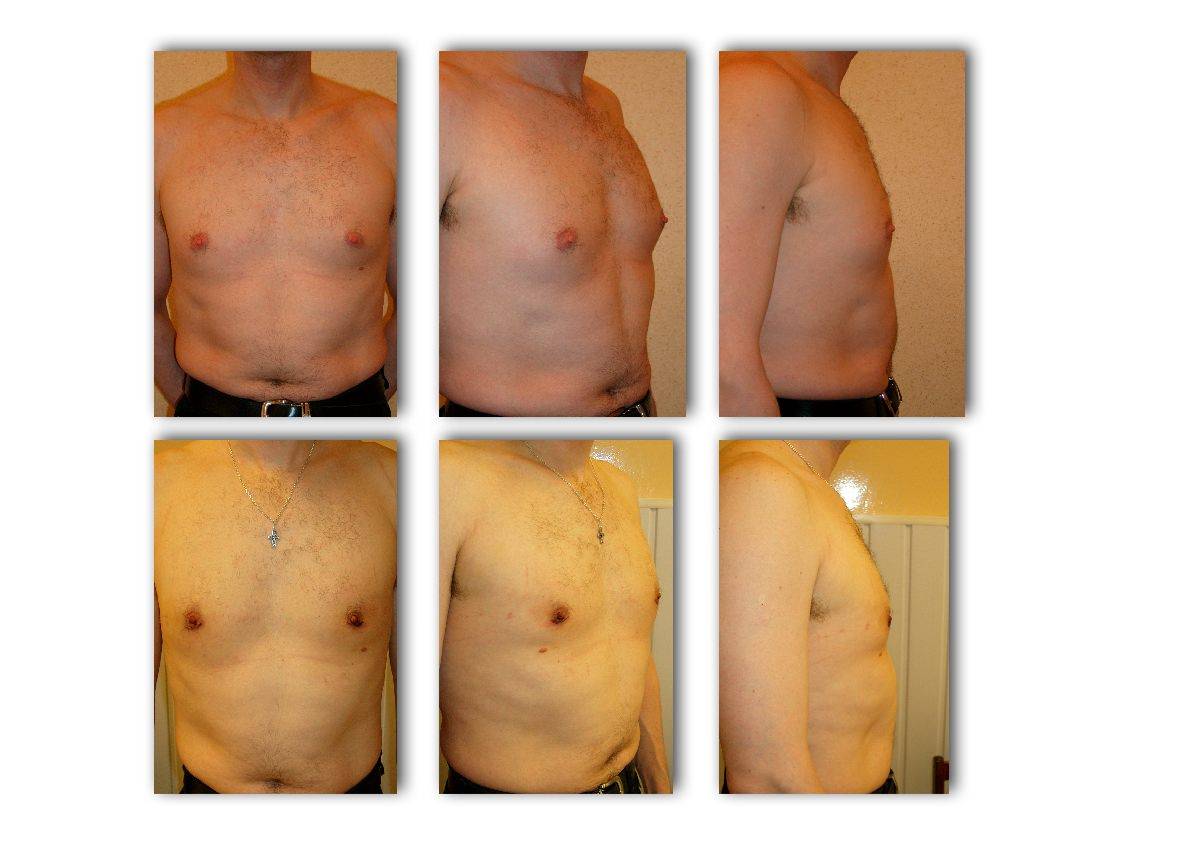
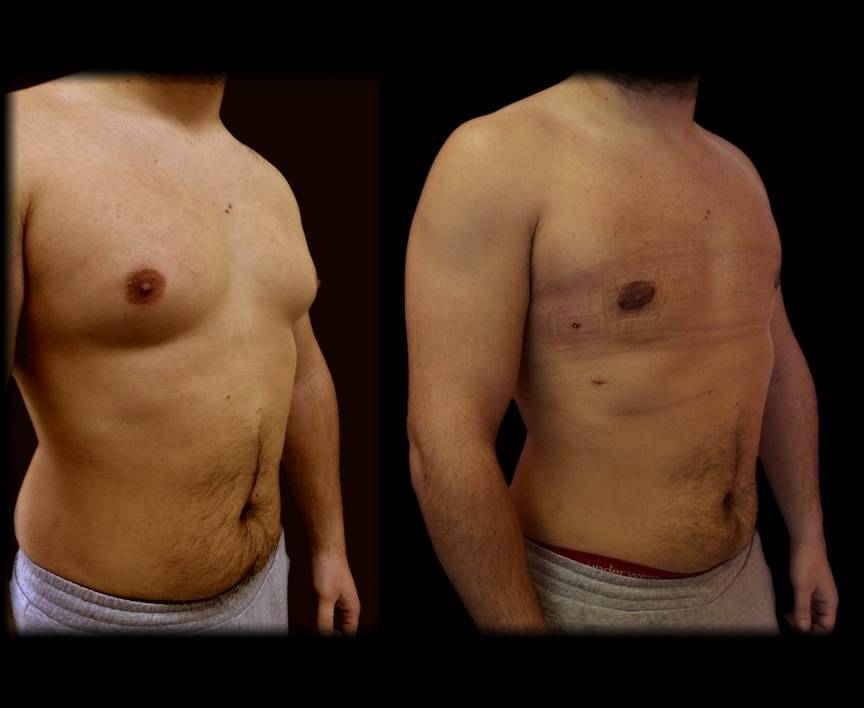
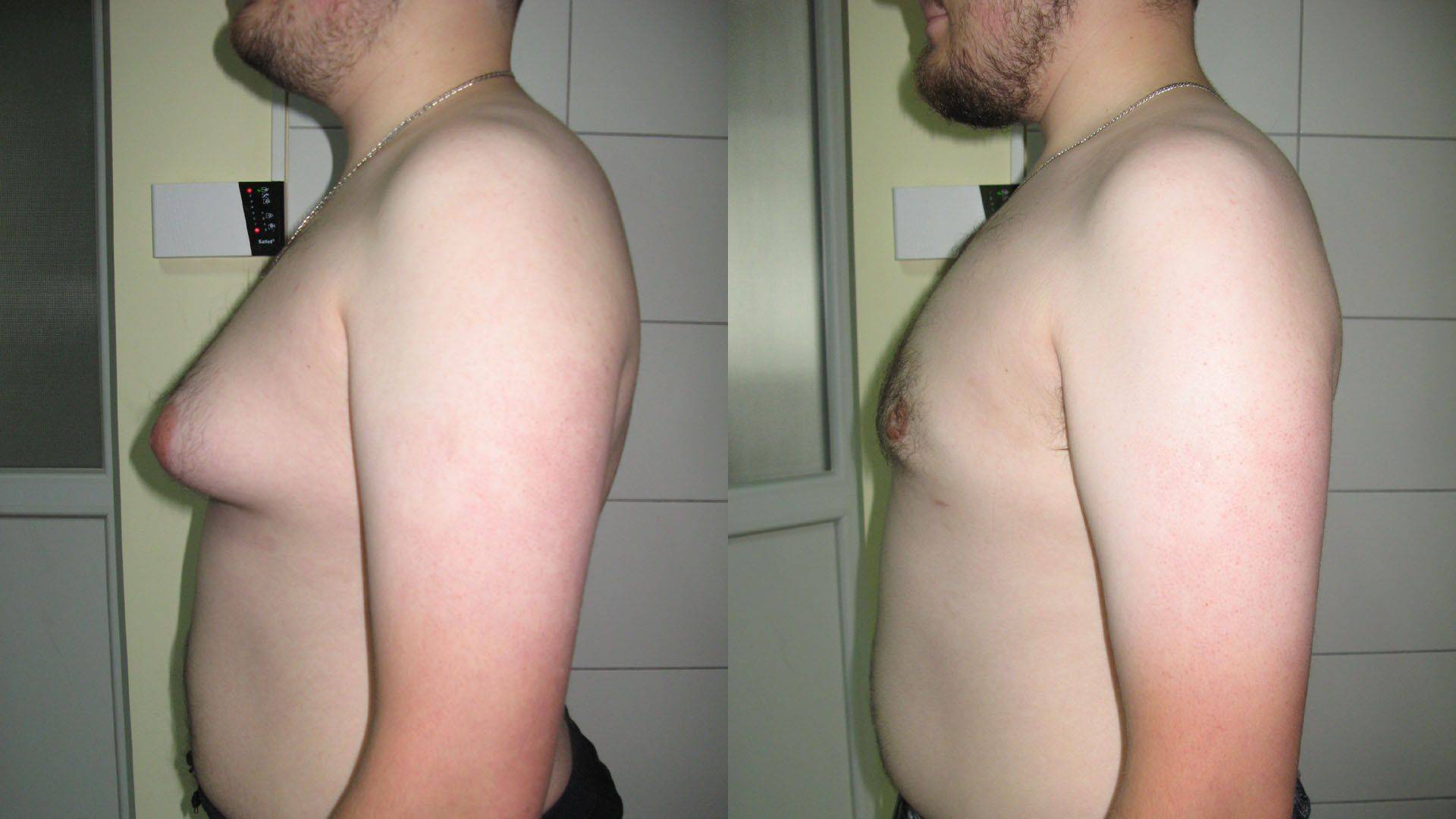
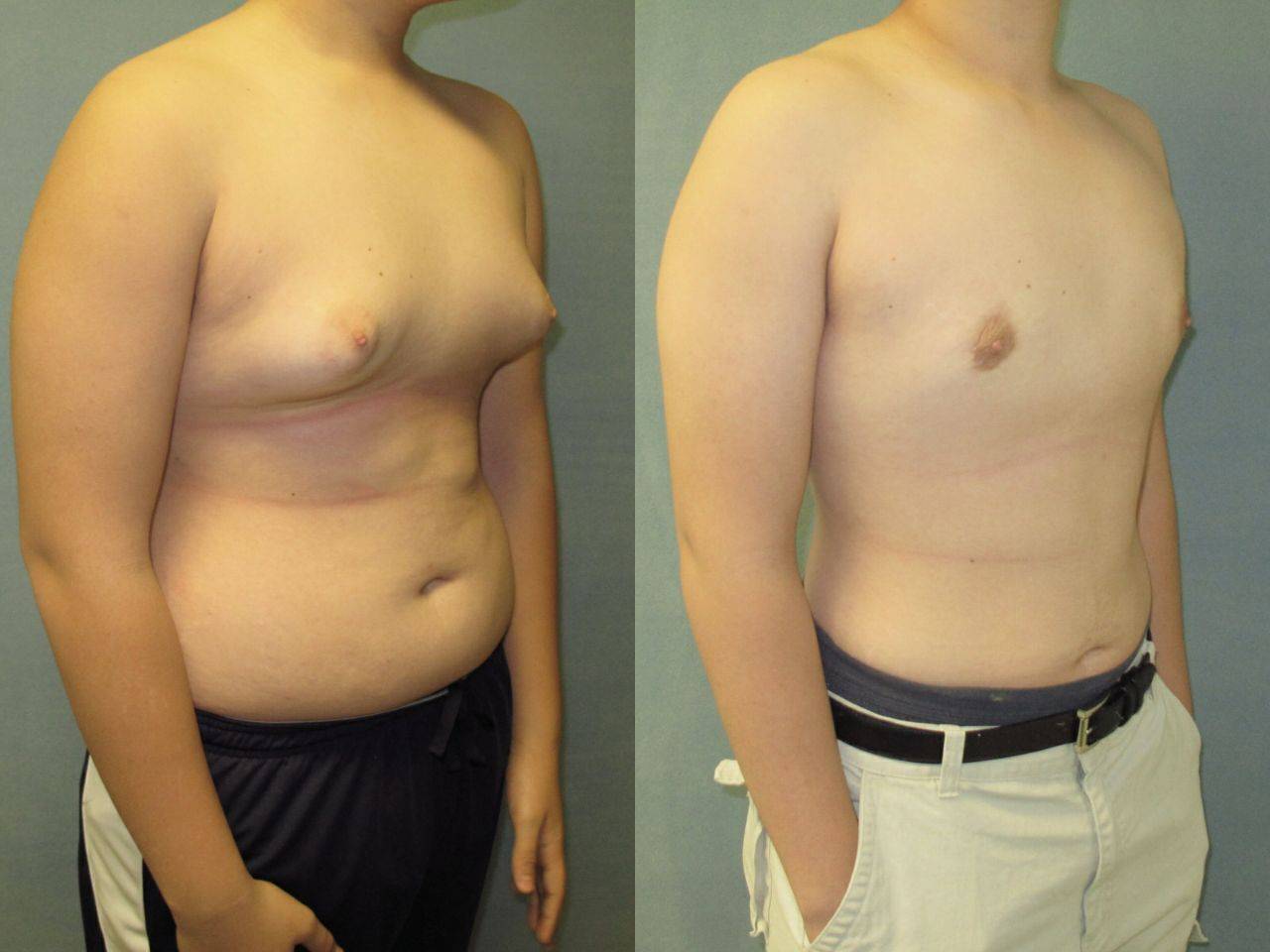
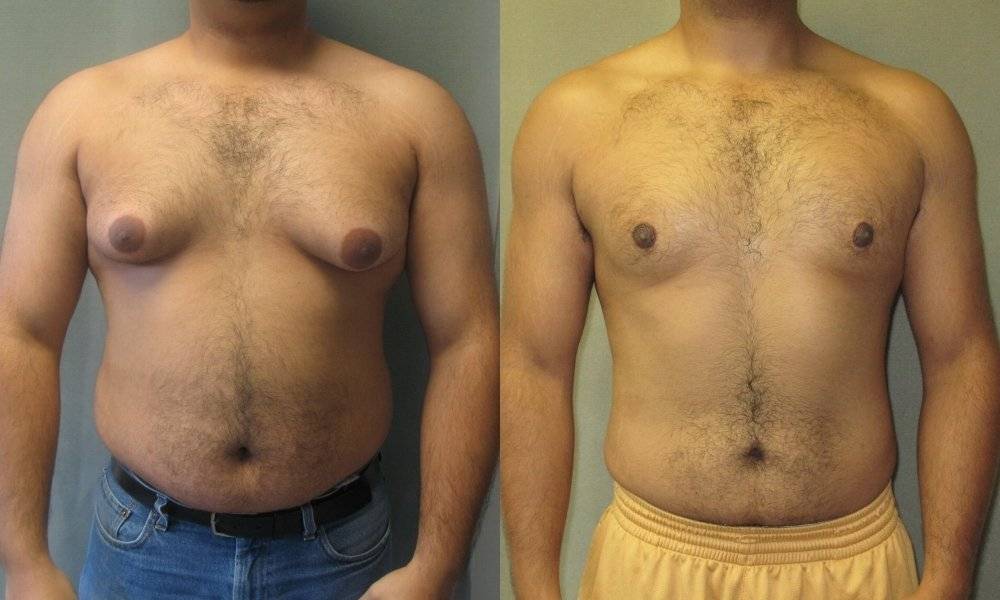
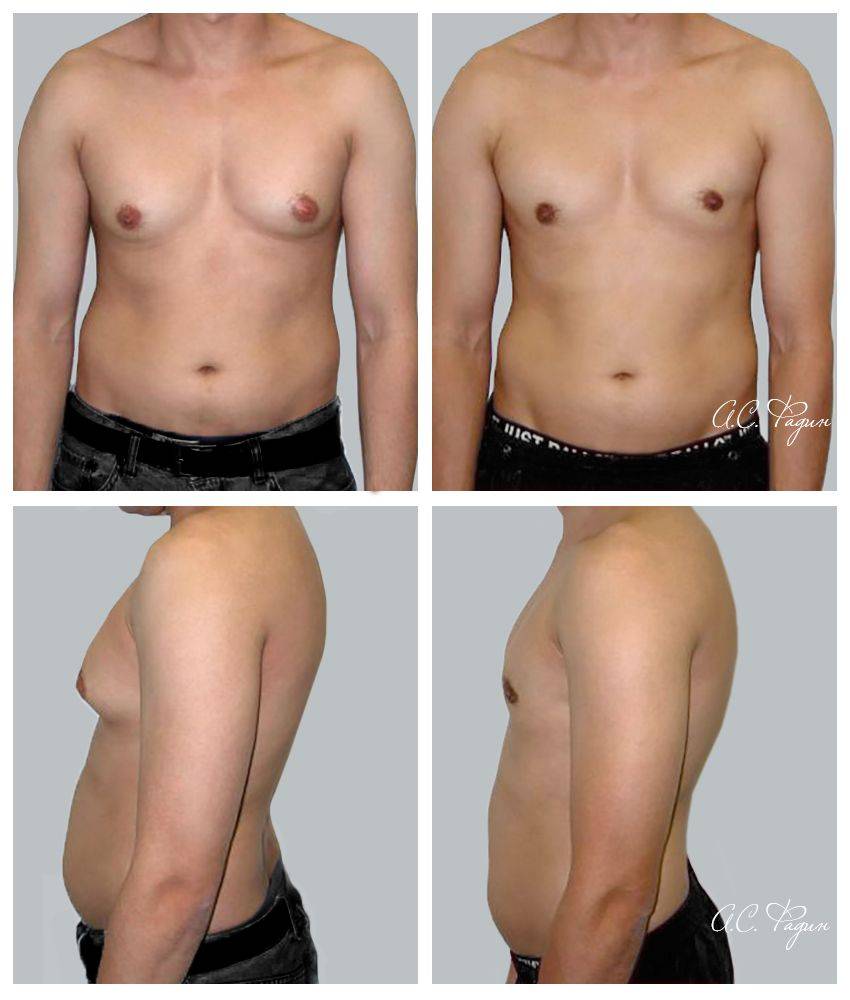
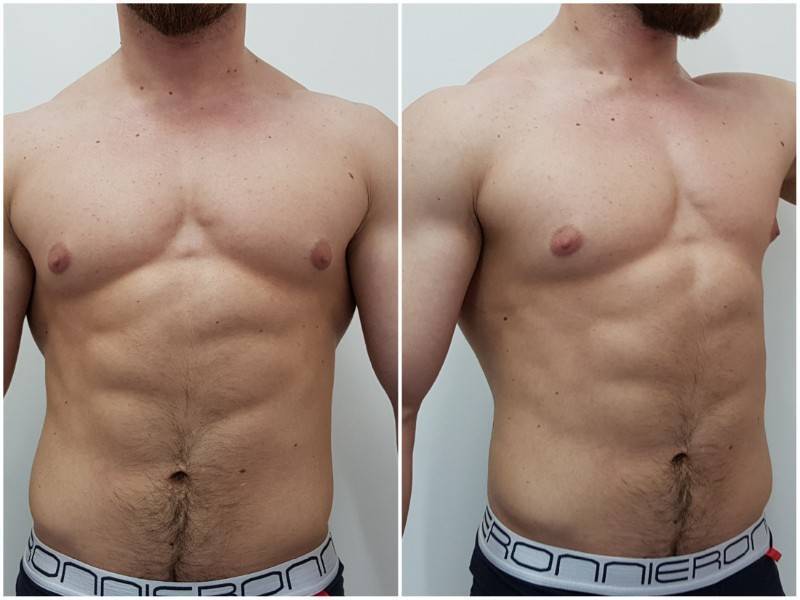
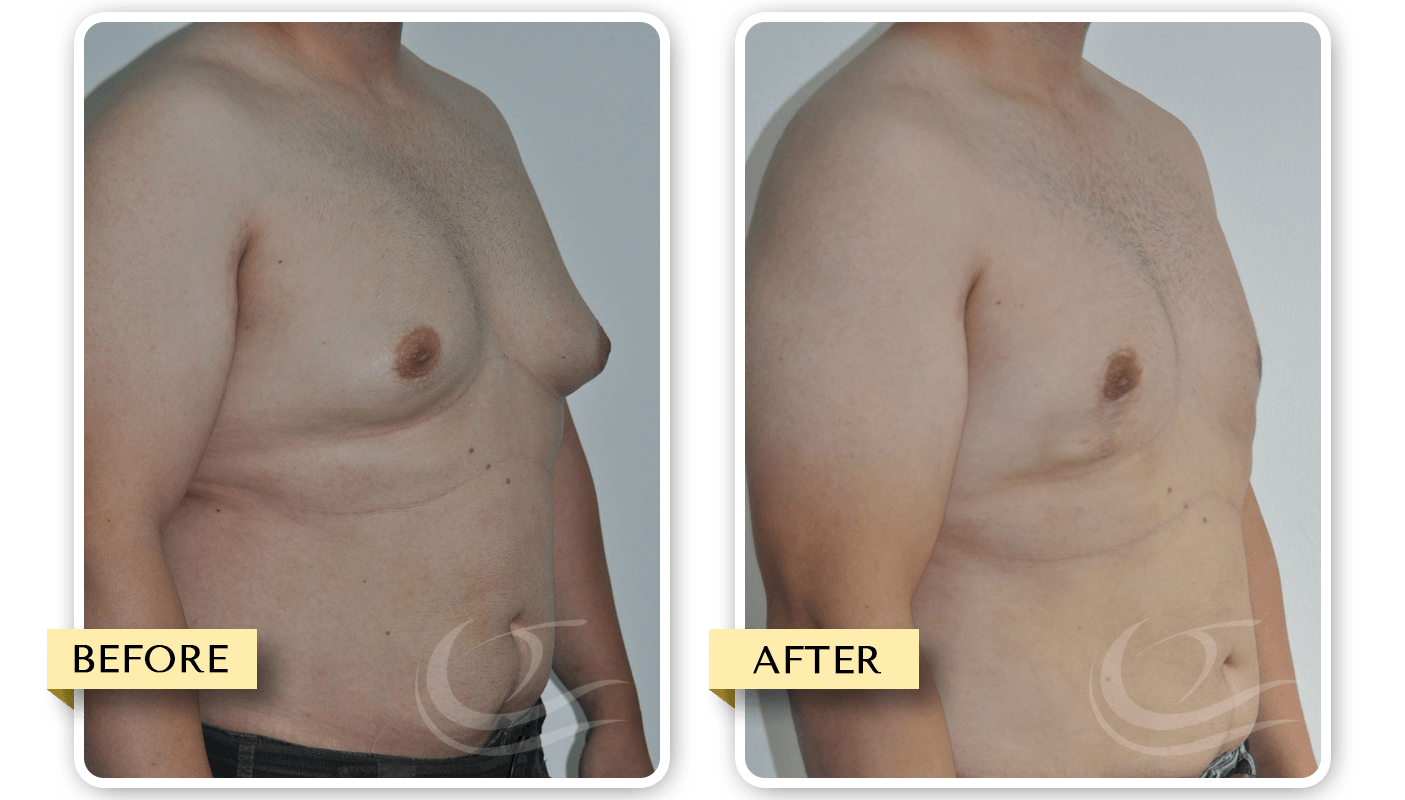
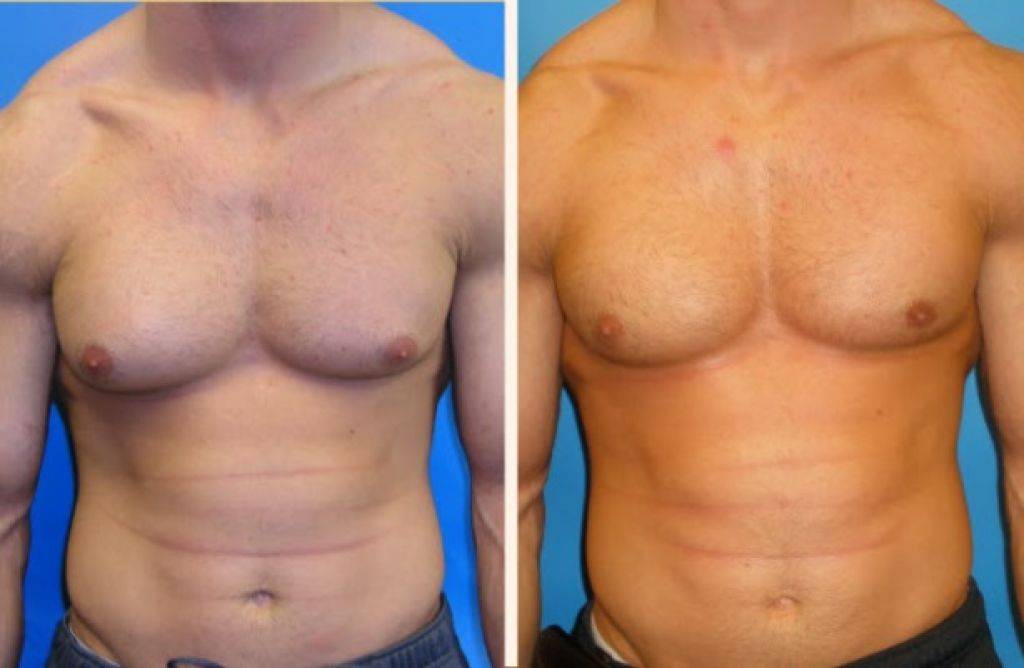
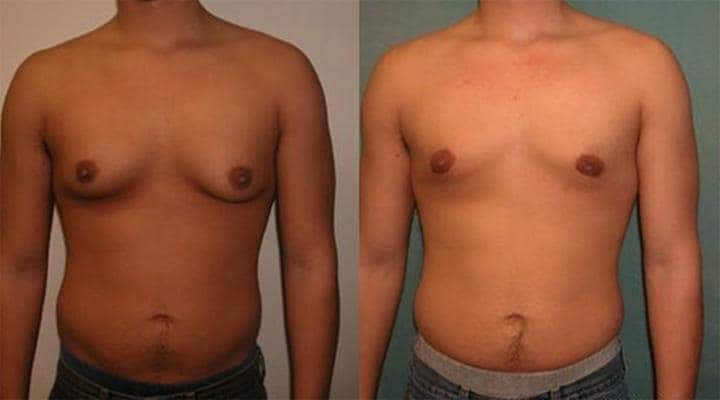
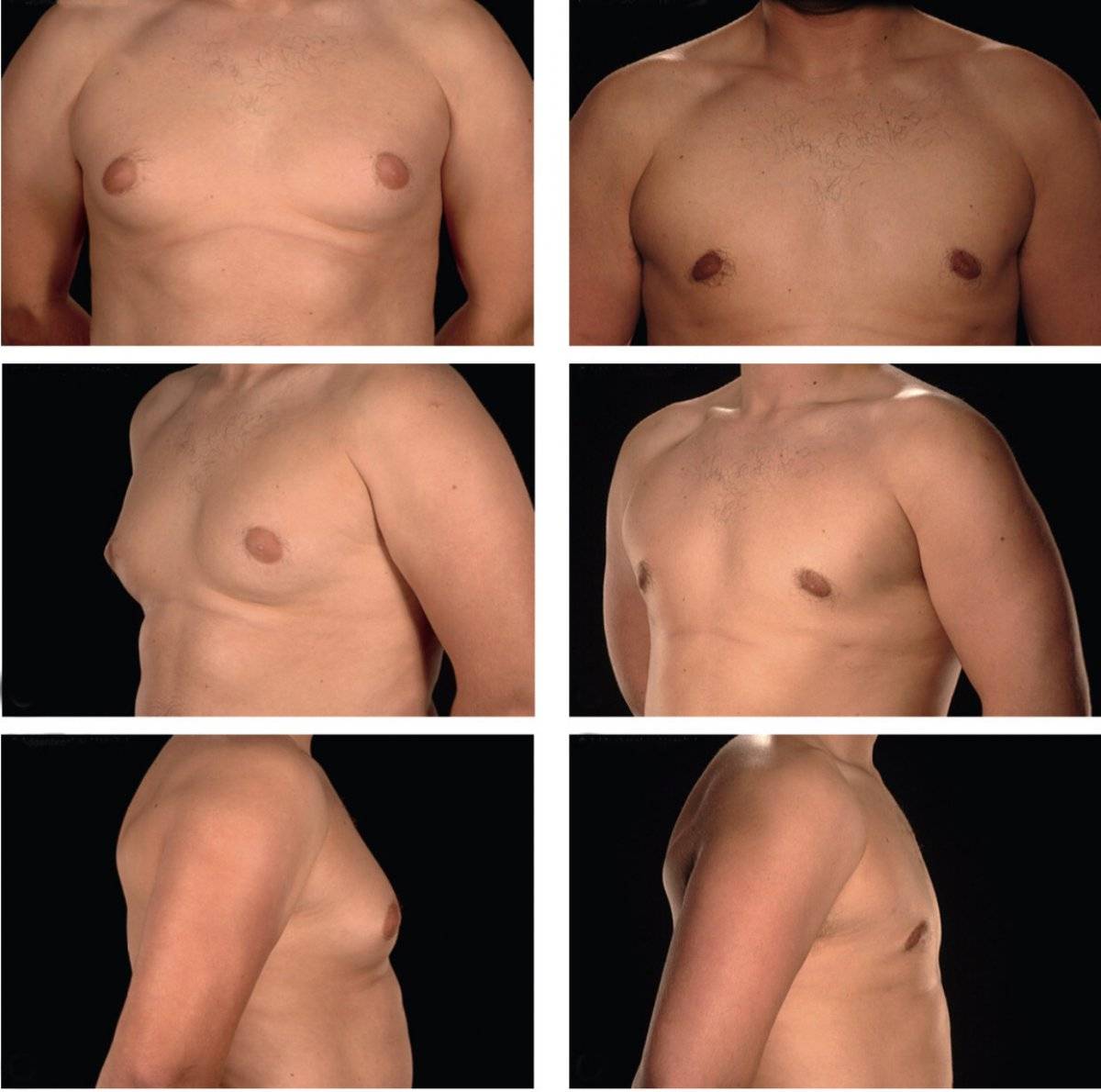
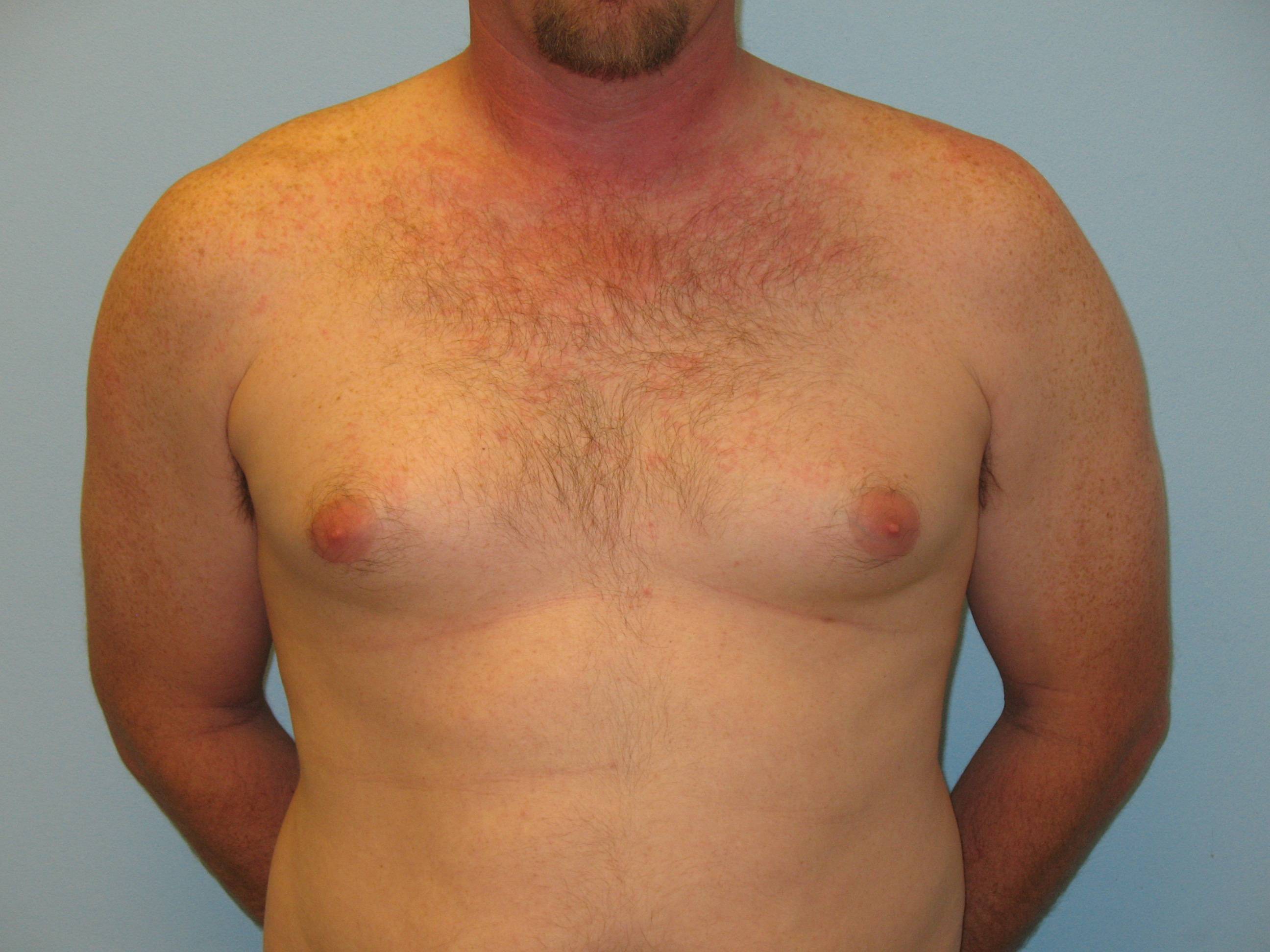
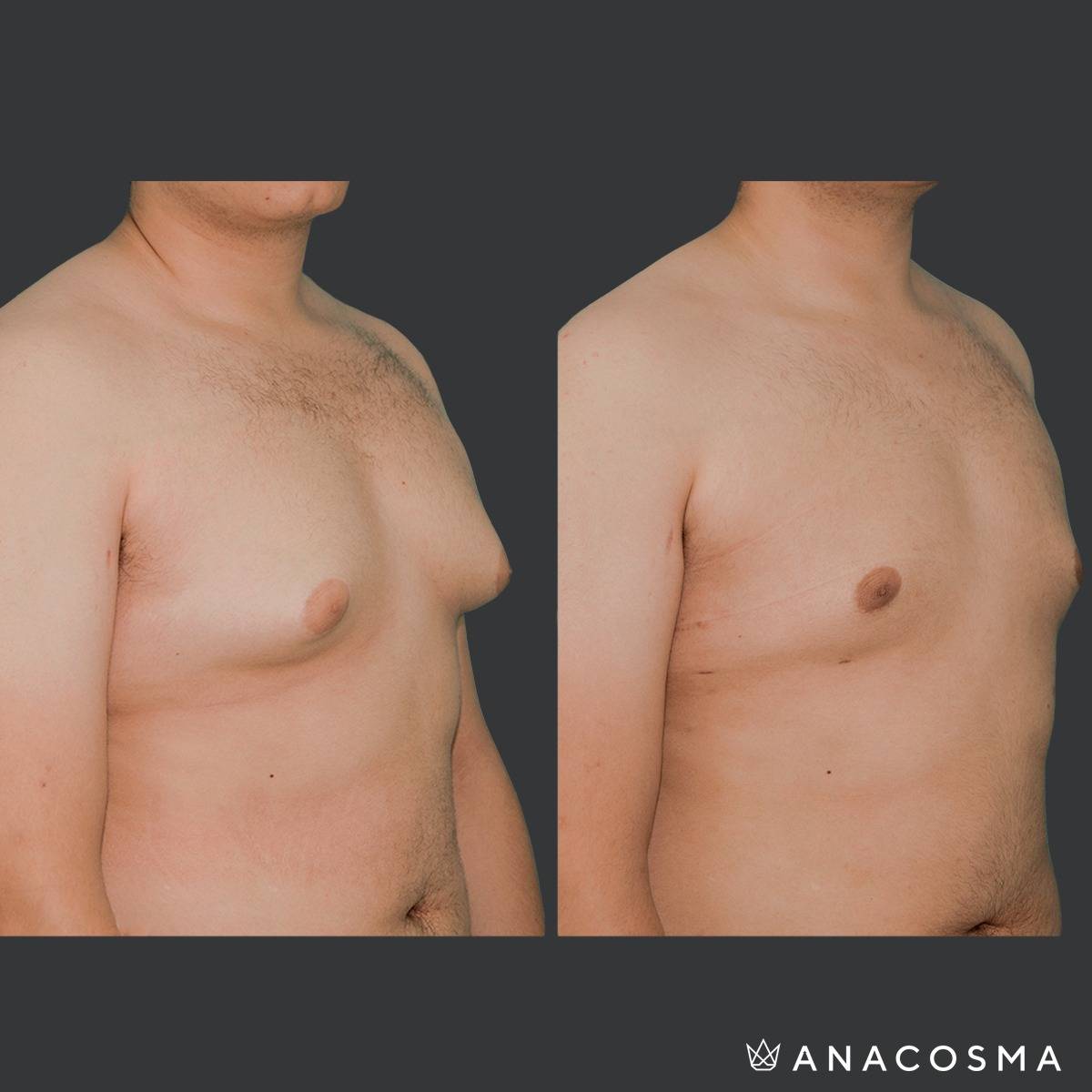
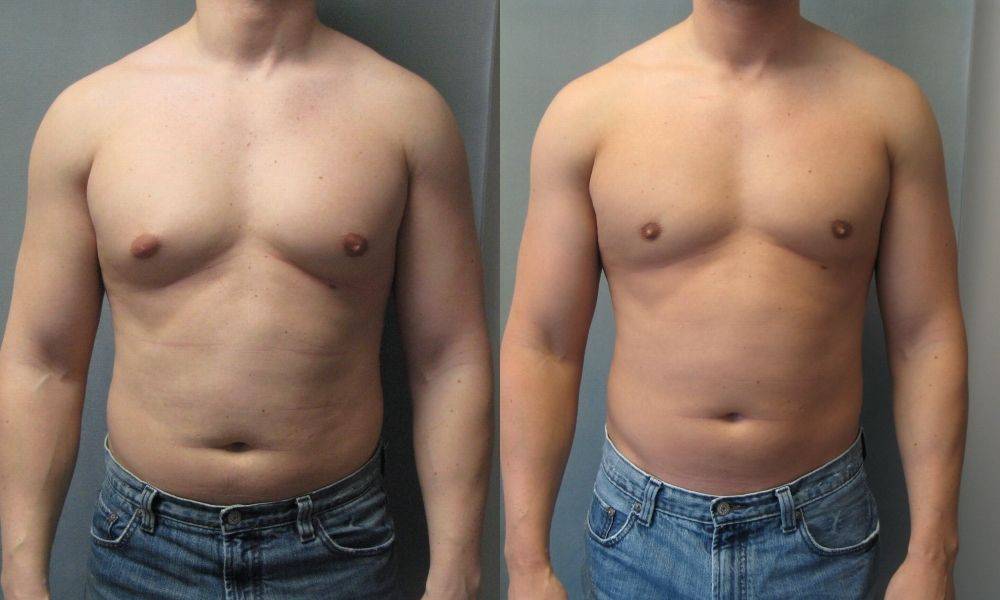
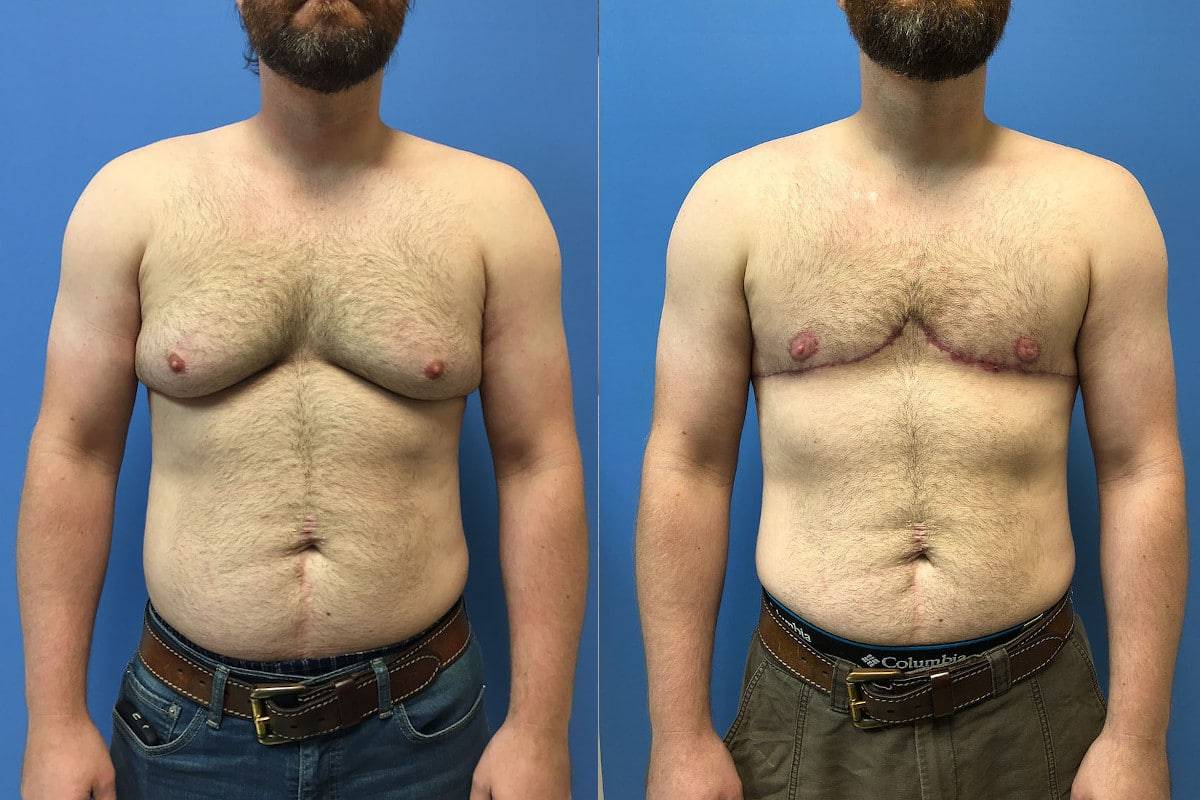
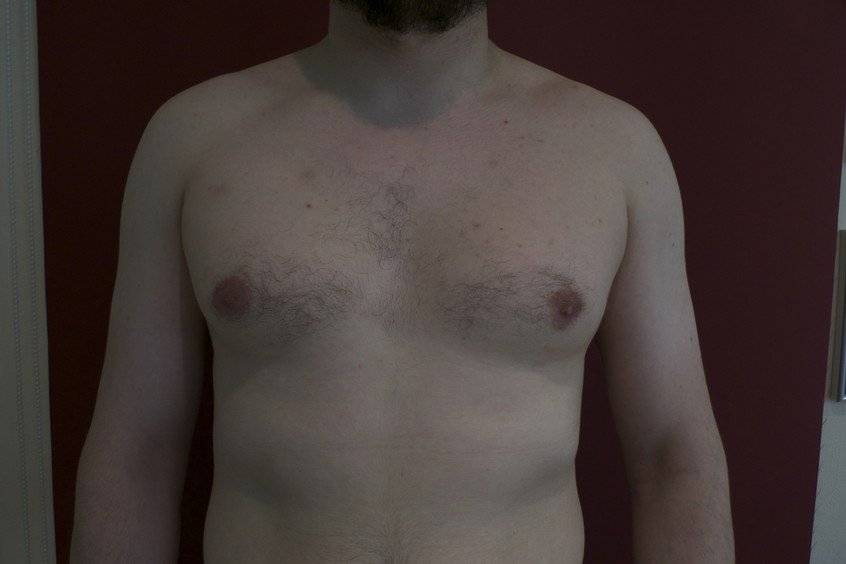
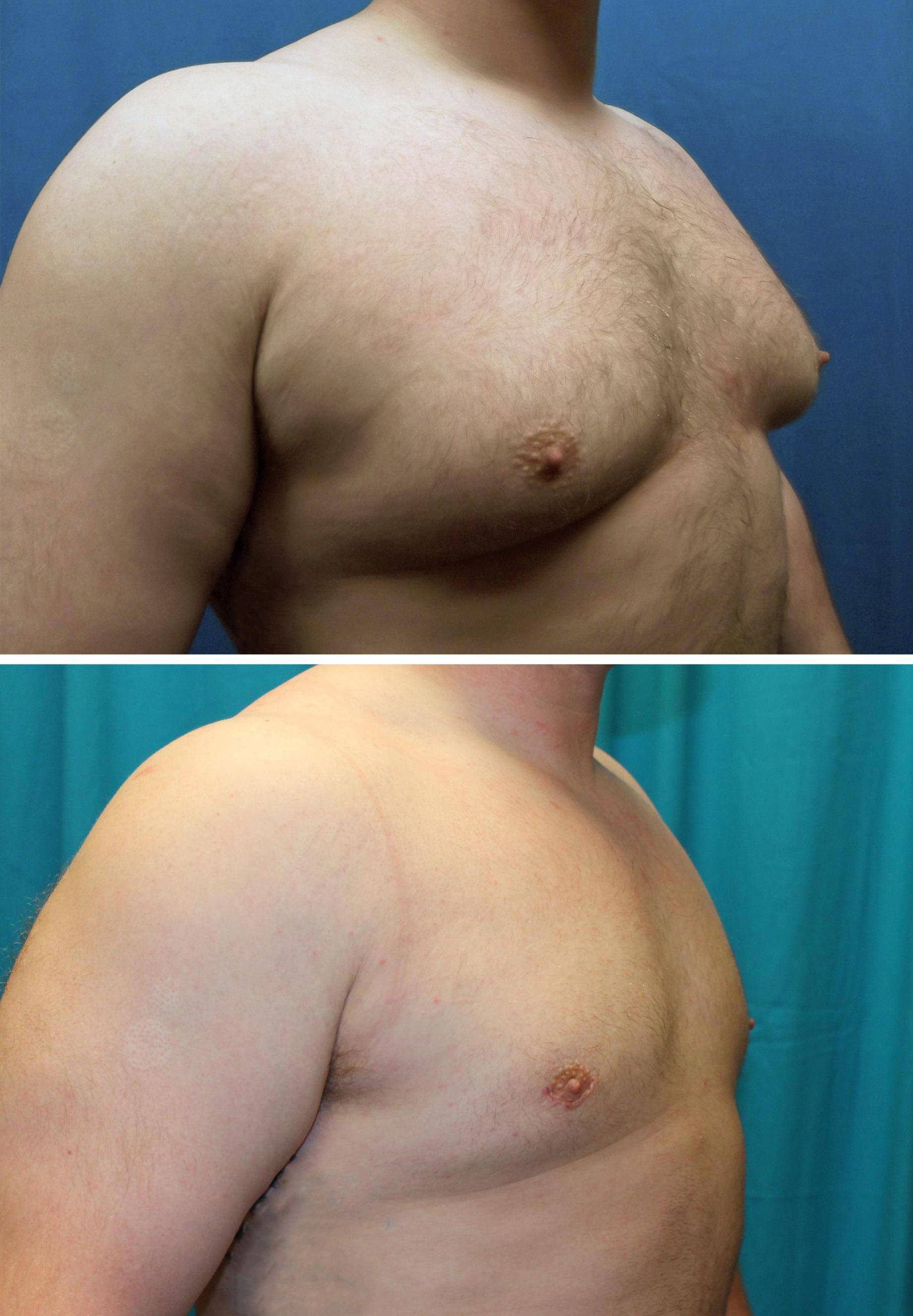
Гинекомастия и стероиды
Многие анаболические стероиды подвергаются процессу ароматизации с образованием женских половых гормонов – эстрогенов (главным образом, эстрадиол), реже причиной могут служить пролактин и прогестагены. Когда в теле атлета аккумулируется достаточно большое количество женских гормонов, он начинает замечать такие побочные эффекты, как отложение жировой ткани по женскому типу, отечность вследствие задержки жидкости и гинекомастия.
Далеко не у всех атлетов использующих стероиды проявляется гинекомастия и прочие явления гиперэстрогенизма, так как у всех разная чувствительность к женскому гормону эстрадиолу. У некоторых нежелательные эффекты могут проявиться даже от 10 мг Данабола в день. В то время как у других не будет таких проблем от 1 гр тестостерона в неделю. Это зависит от генетических данных, детерминирующих активность ароматазы.
- Препараты, превращающиеся в эстрогены: тестостерон (все эфиры), метандростенолон (данабол), метилтестостерон.
- Прогестиновые препараты, повышающие пролактин: нандролоны, тренболон.
Симптомы гинекомастии при употреблении стероидов
Обычно можно легко определить начало заболевания. Если вы чувствуете раздражение в области молочных желез, зуд вокруг сосков, пальпируемую припухлость под соском, и/или из сосков происходят прозрачные выделения, то это скорее всего говорит о гинекомастии.
Оперативное удаление
Существуют препараты, позволяющие избежать гинекомастии – антиэстрогены. Наиболее популярным из них является Тамоксифен (Нольвадекс), потому что он недорогой, легко доступен и высоко эффективен. Механизм действия Тамоксифена заключается в блокировании эстрогеновых рецепторов. Существует аналог Тамоксифена – Кломифен, с таким же механизмом действия.
Обычно 10 мг Тамоксифена в сутки достаточно, чтобы предотвратить гинекомастию.
Есть данные, что препарат может снижать эффективность анаболических стероидов, поэтому во время курса лучше использовать ингибиторы ароматазы (фермент, который превращает мужские половые гормоны в женские): Анастрозол (Аримидекс), Летрозол (Femara), Эксеместан (Aromasin). Данные препараты не блокируют эстрогеновые рецепторы, а препятствуют синтезу эстрогенов. В конце курса следует перейти на Тамоксифен, так как он обладает лучшей способностью восстанавливать собственную секрецию половых гормонов, которые подавляются приемом анаболических средств.
Последнее время получила распространение добавка 6-OXO, которая доступна в магазинах спортивного питания. 6-OXO необратимо блокирует фермент ароматазу и препятствует образованию эстрогенов.
В то время как существует много методов предотвратить гинекомастию, есть только один метод от нее избавиться – оперативный. Как правило во время операции производится разрез на границе соска и гипертрофированная ткань резецируется. Затем используется липосаксация, чтобы удалить излишки жировой ткани. Операция практически не оставляет следов. Легкие упражнения разрешаются со второй недели, а полное восстановление наступает через 4-6 недель.
Диагностика гинекомастии
С целью диагностирования патологии в первую очередь осуществляется физикальное обследование (осмотр и пальпация) грудных желез, а также абдоминальной области и яичек. В случаях, если причина патологии неизвестна, проводятся лабораторные исследования уровня гормонов (тестостерона, пролактина, фолликулостимулирующего гормона, лютеинизирующего гормона и пр.) Если все анализы в норме, пациенту может быть поставлен диагноз «идиопатическая гинекомастия» , т.е. заболевание вызвано неизвестными причинами.
Инструментальные методики диагностики включают проведение маммографии, УЗИ, иногда – биопсии. Дифференциальное диагностирование гинекомастии в основном проводится с раком грудных желез, однако злокачественные опухоли такого рода у мужчин встречаются довольно редко.
Симптомы гинекомастии
Грудные железы увеличиваются в размерах, при пальпации отмечается болезненность, уплотнение, набухание, повышение чувствительности и болезненность в области сосково-ареолярного комплекса.
В случаях, когда гинекомастия вызвана ростом уровня пролактина, развивается эректильная дисфункция вплоть до импотенции и сопутствующая олигоспермия. В некоторых случаях либидо угасает полностью, присоединяются нервные расстройства.
Выделяют 3 стадии течения заболевания:
- пролиферация – период роста железистой ткани, длительностью до 4-х месяцев, возможно обратное развитие при условии адекватного лечения;
- промежуточная – длительностью от 4 до 12-ти месяцев, разросшаяся железистая ткань созревает, обратное развитие частичное;
- фиброзная – через 1 год от начала, разрастается опорная фиброзная ткань, заполняются жировые клетки, обратному развитию не подлежит.
Опасны следующие симптомы: появление уплотнений и язв, сморщенная кожа, втянутый сосок, выделения из него, увеличение прилежащих лимфатических узлов. Эти симптомы с большой вероятностью указывают на рак грудной железы. При любых симптомах, подозрительных на развитие гинекомастии, следует обратиться к врачу-маммологу.
Диагностика гинекомастии
Объем диагностических манипуляций определяется лечащим врачом. Обязательно выполняется исследование гормонального статуса, анализы на:
- эстрадиол;
- тестостерон;
- тиреотропный гормон;
- пролактин;
- хорионический гонадотропин;
- лютеинизирующий гормон.
Для выяснения характера роста тканей требуется УЗИ грудных желез, органов брюшной полости, забрюшинного пространства, предстательной железы, органов мошонки, подмышечных лимфоузлов, надпочечников, головного мозга, при наличии пальпируемого образования – тонкоигольная аспирационная биопсия тканей железы. Диагностика включает консультацию , , онколога и обследование по их рекомендациям.
Лечение гинекомастии
Лечение гинекомастии подбирается в зависимости от причины возникновения патологии. У новорожденных и бурно растущих подростков чаще всего требуется только наблюдение, чтобы не пропустить начало патологического процесса.
Некоторым подросткам, чья половая система развивается неравномерно, требуются лекарственные средства для увеличения уровня тестостерона. Они назначаются после всестороннего обследования. Иногда препараты, содержащие тестостерон, назначают молодым мужчинам, если доказан его недостаток.
В третьей – фиброзной – стадии, а также при наличии опухолей консервативное лечение не будет успешным, поэтому используется хирургическое.
Операция при истинной и ложной гинекомастии выполняется разными способами.
При ложной гинекомастии удаляются излишки жировой ткани методом липосакции или просто иссекаются хирургически, далее формируется новая форма грудной железы, чаще с перемещением сосково-ареолярного комплекса, с целью достижения максимально удовлетворительного эстетического результата.
При истинной гинекомастии операция выполняется из разреза вокруг ареолы с сохранением соска, врач удаляет патологическую железистую ткань. При необходимости удаление сочетается с липосакцией. Наши врачи используют те разрезы и доступы, которые приняты в пластической хирургии, поэтому после заживления следов практически не остается.
В стационаре нужно находиться около 1-2х суток, а к работе можно приступать уже через неделю. После операций с применением методик липосакции обязательно ношение компрессионного белья, которое поможет ускорить процесс заживления послеоперационной раны и добиться желаемого эстетического эффекта. Через 1-3 месяца можно заниматься спортом.
При раке грудной железы проводят полный курс лечения с учетом стадии заболевания, сопутствующей патологии, гистологического строения и гормонального статуса опухоли.
Маммологи ЦЭЛТ помогут при любой стадии и форме гинекомастии. С нами могут посоветоваться родители подростков, молодые и пожилые мужчины, у которых возникло беспокойство по этому поводу.
Наши услуги
| Название услуги | Цена в рублях |
|---|---|
| Прием врача хирургического профиля (первичный, для комплексных программ) | 3 000 |
| Пункционная биопсия (без стоимости гистологического исследования) | 2 500 |
| Комплексное исследование молочных желез (УЗИ, рентгенологическое исследование) | 4 000 |
| Маммопластика (уменьшение молочных желез с подтяжкой) | 160 000 – 250 000 |
- Мастопатия
- Киста молочной железы
Причины и распространенность гинекомастии
Основными причинами гинекомастии являются нарушение соотношения андрогенных и эстрогенных эффектов вследствие существенного увеличения выработки эстрогенов, понижения производства андрогенов или комбинации указанных факторов. Избыток эстрадиола у мужчин причиняет увеличение груди путем гиперплазии эпителия и некоторых других изменений.
Гинекомастия той либо иной степени тяжести встречается в течение жизни у 32-65% мужчин . При этом пиковые показатели заболеваемости проходятся на несколько возрастных групп:
- Новорожденные. В период беременности плацента превращает дегидроэпиандростерон и дегидроэпиандростерон-сульфат в эстрон (фолликулин) и эстрадиол соответственно. После попадания в кровоток ребенка, эстрогены стимулируют пролиферацию ткани грудных желез, вызывая т.н. неонатальную гинекомастию. В случае благоприятного течения эта патология регрессирует на 2-3 неделе жизни ребенка.
- Подростки. Так называемая пубертатная гинекомастия обычно начинается у подростков в возрасте 10-12 лет и достигает пика к 13-14 годам. Во время пубертатного периода концентрация свободного тестостерона физиологически снижается, а эстрадиола – увеличивается. Пубертатная гинекомастия обычно не требует лечения (по аналогии с неонатальным типом патологии) и самостоятельно исчезает в возрасте до 17-18 лет.
- Пожилые мужчины. У мужчин пожилого возраста (около 60-80 лет) может возникнуть старческая гинекомастия. Распространенность заболевания в этой возрастной группе связана с повышенным уровнем ожирения, так как жировая ткань является основной тканью, в которой андрогены конвертируются в эстрогены.
У лиц, не входящих в вышеописанные возрастные категории, патология может возникнуть вследствие применения некоторых препаратов, наличия сопутствующих заболеваний и злоупотребления анаболическими стероидами. До 25% случаев гинекомастии возникают вследствие применение лекарственных средств, таких как фитоэстрогены, гонадотропины, кломифен, метронидазол, трициклические антидепрессанты и др. Повышенному риску возникновения патологии подвержены мужчины, страдающие:
- циррозом печени;
- гипогонадизмом;
- синдромом Клайнфельтера;
- синдромом Каллмана;
- аденомами гипофиза;
- почечной недостаточностью;
- болезнью Грейвса (диффузным токсическим зобом);
- синдромом избытка ароматазы (очень редкое состояние).
Такие факторы, как хронический стресс, голодание и постоянное недоедание, также связаны с увеличенным риском появления гинекомастии.
Препарат Креон® при остром панкреатите
Для качественного переваривания пищи необходимо определенное количество пищеварительных ферментов, вырабатываемых поджелудочной железой. При остром панкреатите железа может быть воспалена и не может выполнять свои функции. В результате пища остается частично непереваренной, начинает бродить и загнивать в кишечнике, вызывая вздутие, метеоризм и боли в животе, а также нарушение стула. Из-за гнилостных процессов повышается риск размножения инфекционных возбудителей.
Обеспечить качественное переваривание пищи и всасывание питательных веществ, помогает препарат
Креон – современный ферментный препарат, выпускающийся в форме капсул. Каждая капсула лекарства содержит сотни маленьких частиц – минимикросфер, содержащих в составе натуральный панкреатин. Такая форма обеспечивает оптимальный эффект: желатиновая оболочка быстро растворяется в желудке2, а минимикросферы перемешиваются с едой и способствуют её эффективному расщеплению и оптимальному усвоению питательных веществ, витаминов и микроэлементов.
Узнать больше
Креон может применяться не только при снижении работы самой поджелудочной железы, но и при различных заболеваниях ЖКТ, связанных с нехваткой ферментов. Ферментная недостаточность может возникать на фоне заболеваний желчевыводящей системы, пищевых инфекций и аллергии, хронического дуоденита, а также в других случаях. Креон следует принимать во время или сразу после приема пищи2. Если есть трудности с проглатыванием, содержимое капсулы можно добавить в напиток или любую мягкую кислую пищу (йогурт, фруктовое пюре).
Дозировку и курс терапии, как правило, определяет врач. В соответствии с российскими рекомендациями по лечению ферментной недостаточности оптимальной стартовой дозировкой для качественного лечения является 25000 ЕД, но может быть и больше3. Бояться большой цифры не стоит. Поджелудочная железа человека, ответственная за выработку ферментов, выделяет до 720 000 единиц липазы при каждом приеме пищи4. Поэтому препарат Креон лишь поддерживает собственное пищеварение, помогая справляться с неприятными симптомами. Подробнее о препарате можно узнать здесь.
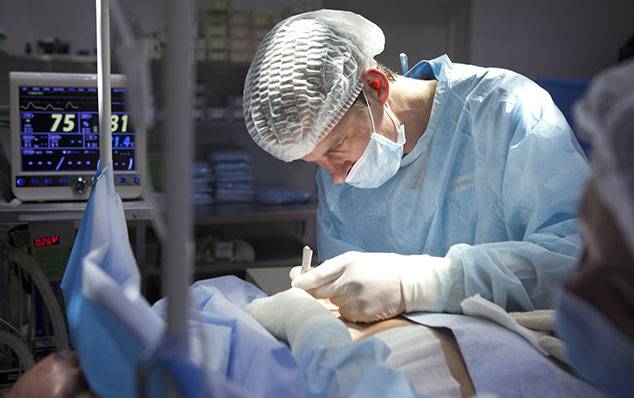
Особенности хирургического лечения гинекомастии
При всех видах гинекомастии лечение хирургическое и заключается в удалении подкожных тканей мужской грудной железы.
При первом и третьем типе производится удаление ткани грудной железы через разрез в нежней части ареолы. Это позволяет радикально удалить весь обьем тканей, выполнить адекватный гемостаз и закончить операцию наложением косметического шва по нижнему краю ареолы, благодаря чему практически полностью исключаются следы операции. При этом кожа достаточно хорошо сокращается. В редких случаях возможно применение лазерной комбинированной липосакции или лазерного липолиза для более эффективного сокращения кожи в области груди. При наличии выраженной гипертрофии (увеличения) грудной железы может потребоваться циркулярная мастопексия для уменьшения количества кожи, при этом разрез проводится по всей окружности ареолы и поле удаления кожного избытка накладывается циркулярный косметический шов, который так же эффективно маскирует следы вмешательства.
При втором типе гинекомастии чаще выполняется липосакция через один или два прокола, при которой удаляется избыток жировой ткани (жировая ловушка). Такая операция ничем не отличается от обычной липосакции. Операцию по поводу гинекомастии можно выполнять как под местной анестезией, так под наркозом. Наиболее подходящий вариант анестезии- комбинированная (сочетание местной и внутривенной анестезии). Это не сложная, быстрая и эффективная операция. Время операции 40-50 минут.
Период реабилитации проходит быстро, но характерной особенностью этой операции является возможность образования гематомы в подсосковой области, поэтому необходимо ношение специального компрессионного белья в течении 2-3 недель после операции. В зависимости от обьема удаляемых тканей могут быть назначены антибиотики после операции. После операции проводится контрольные УЗИ-обследования и гистологическое исследование удаленных тканей. В течении месяца после операции исключаются физические нагрузки. В течении 2-2,5 месяцев в зоне операции может отмечаться небольшое западение тканей, которое постепенно выравнивается и не требует в дальнейшем коррекции, при этом никаких следов операции не остается.
Эстетический результат операции виден практически сразу после удаления ткани грудной железы, и всегда оправдан.
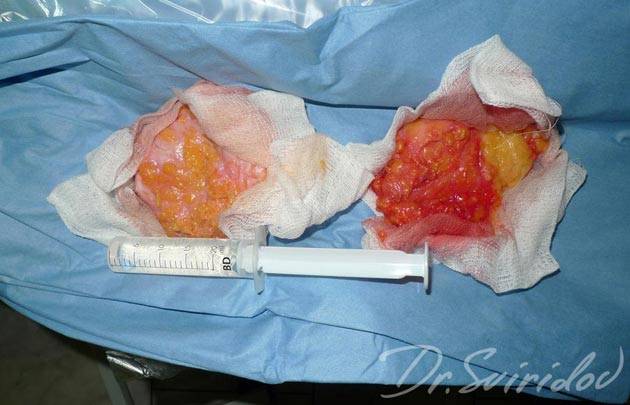 Удаленная ткань мужской грудной железы
Удаленная ткань мужской грудной железы
Диета при остром панкреатите
Первые сутки после обострения острого панкреатита врачи рекомендуют придерживаться лечебного голодания. Разрешается употреблять простую и щелочную минеральную воду без газа, отвары лекарственных трав, кисели. Суточный объем жидкости составляет 1,5-2 литра. При остром панкреатите назначают диету №5, но меню должен подобрать специалист.
Цель лечебного питания — снизить нагрузку с воспаленной поджелудочной железы и всего пищеварительного тракта, а также постепенно восстановить нарушенные функции.
Из рациона при остром панкреатите исключают все продукты и напитки, которые могут раздражать пищеварительный тракт2:
- алкоголь;
- свежий хлеб, выпечка;
- грубые крупы (перловая, пшенная, ячменная);
- бобовые в любом виде;
- жирное мясо;
- колбасы, консерванты;
- жирный бульон;
- субпродукты;
- томатная паста, соусы;
- кислые соки;
- газированные напитки.
При остром панкреатите диету соблюдают на протяжении всего периода лечения и в течение нескольких месяцев после обострения. Особенно строго следует соблюдать пищевые ограничения в первые недели после обострения. В дальнейшем меню можно расширить, включить в него легкие мясные бульоны, нежирное мясо, куриные яйца, супы, творог, нежирное молоко, йогурт, подсушенный хлеб.
Блюда рекомендуется готовить на пару или отваривать. Пища должна быть теплой, но не горячей или холодной. Ограничения касаются не только жирных и жареных блюд, но и специй, сахара и соли. Противопоказано даже незначительное переедание, которое может приводить к нарушению пищеварения и ухудшению самочувствия больного.
Симптомы острого панкреатита
Симптомы острого панкреатита зависят от того, в какой форме – легкой или тяжелой – протекает заболевание. Панкреатит легкой формы сопровождается умеренной болью и невысоким риском развития осложнений. Тяжелая форма воспаления чревата гибелью тканей поджелудочной железы, что может привести к формированию абсцессов и развитию гнойного панкреатита1.
Основные симптомы острого панкреатита1:
- тошнота и рвота, в рвотных массах иногда присутствует желчь;
- выраженная боль в левом подреберье;
- высокая температура;
- жидкий стул;
- скачки артериального давления;
- вздутие живота, тяжесть;
- появление кровоизлияний в пупочной области.
Острое воспаление протекает с нарушением оттока панкреатического сока. Поджелудочная железа начинает переваривать собственные ткани, что приводит к сильной опоясывающей боли. Боль обычно возникает внезапно, после переедания, употребления жирных продуктов или алкоголя.
При остром панкреатите начало болевого приступа часто сопровождается ростом артериального давления. Но бывает и так, что, повысившись, давление резко падает, пациент бледнеет, у него возникает сильная слабость, проступает холодный пот. Такие симптомы могут говорить о развитии шокового состояния, которое требует безотлагательной врачебной помощи.
Последствия лишнего веса у мужчин
Длительные сбои в работе сердца и сосудов могут привести к повышению артериального давления – т.н. артериальной гипертензии. Неспособность сердца стабильно прогонять кровь по кругам кровообращения ведет к сердечной недостаточности. При нарушениях в снабжении головного мозга кровью в острых случаях не исключен инсульт. А при инфаркте миокарда частично отмирает сердечная мышца, также возможны тромбоз и варикоз конечностей, что приводит к повреждению вен.
Ожирение может привести к остеохондрозу и сколиозу позвоночника, а также спровоцировать воспалительные процессы и суставные боли – то есть артриты.
Инсулинонезависимый диабет (или сахарный диабет второго типа) также связан с ожирением, вследствие которого нарушается обмен углеводами в организме. Нарушение жирового обмена ведет к атеросклерозу и гиперлипидемии. Отложение солей в почках и суставах приводит к подагре.
Ночной храп – еще одно из последствий лишнего веса. В сочетании с одышками и замедлением или остановками дыхания ночью (апное) он может быть также опасен.
Камни, образующиеся в желчном пузыре, приводят к желчекаменной болезни.
У страдающих от ожирения повышается вероятность заболеть раком прямой кишки и предстательной железы.
Перечисленные выше последствия основных проблем лишнего веса говорят сами за себя, но мужчины, больные ожирением, рискуют заболеть еще и половой дисфункцией – к ней относятся снижение либидо (полового влечения) и нарушения эрекции.
С увеличением индекса массы тела значительно снижаются качество и количество мужской спермы. Характеристики семенной жидкости ухудшаются, что может привести к частичному или даже полному бесплодию, так называемой «стерильности». Сперматозоиды мужчин, страдающих ожирением, менее жизнеспособны, могут иметь значительные дефекты, что в свою очередь приводит к невозможности оплодотворения яйцеклетки и риску развития генетических мутаций. Чем значительнее выражено ожирение – там больше вероятность генетических пороков.
У подростков наличие избыточного веса также очень опасно. Нарастание лишних килограммов ведет к дефициту выработки мужских гормонов, запускающих механизмы полового созревания. У мальчиков таким образом можно вызвать задержку полового созревания.
Как лечить в домашних условиях?
Лечение мужчин и женщин в домашних условиях включает процедуры, которые рекомендуется выполнять амбулаторно, без необходимости госпитализации.
Даже если симптоматика не вызывает у пациента сомнения в постановке диагноза, самостоятельно вылечить заболевание в домашних условиях практически невозможно, так как оно связано с гормональными изменениями. Лечение назначает врач
Это важно!
Любая терапия проводится под контролем лечащего врача, зависит напрямую от формы протекания заболевания. Чаще всего патология возникает в результате гормонального сбоя организма. Среди народных сборов и препаратов есть проверенные средства, позволяющие в домашних условиях уменьшить или полностью убрать внутренние и внешние проявления болезни, как у мужчин, так и у женщин.
Народные средства
Положительная динамика при лечении народными средствами и методами наблюдается как у мужчин, так и у женщин.
Тимьян

Продолжительность лечения тимьяном 3 недели. Заключается оно в использовании отвара. Готовят средство следующим образом:
- 2 ст.л. ложки травы тимьяна опускают в 1 л. кипящей воды и, не снимая с огня, выдерживают еще 8 минут.
- Затем получившуюся жидкость охлаждают, пропускают через марлю и пьют по 1 ст. один раз в день в любое время.
Любисток
Укрепление тела, лечение гормональных сбоев, улучшение пищеварения – вот часть положительных эффектов, которые оказывает растение на организм больного.
 Особенно действенный эликсир можно приготовить из корня любистка:
Особенно действенный эликсир можно приготовить из корня любистка:
- Горсть корней промыть, просушить, измельчить, залить 0,75 л красного вина.
- Поставить на огонь до появления пленки (при кипячении полезные свойства не сохраняются!).
- Настаивать в темном месте в течение 3 дней.
- Готовое вино процедить и принимать после ужина по 50 г.
Травяной сбор (для мужчин)

- 2 части корня женьшеня;
- 1 часть корня сибирского женьшеня;
- 1 часть корня солодки;
- 1 часть листьев малины.
- Просушенные ингредиенты перемешать, взять 1 ст. л. смеси залить 2 ст. горячей воды.
- Настоять под крышкой полчаса до остывания.
- Процедить и принимать маленькими порциями в течение дня.
Лечение необходимо продолжать 2 месяца, положительные изменения заметите в ближайшее время.
Медикаментозно
При выборе консервативного медикаментозного способа терапии врач назначает один из перечисленных ниже препаратов.
| № п/п | Название препарата | Описание | Инструкция | Стоимость препарата в Москве (в рублях) | Стоимость препарата в Санкт–Петербурге (в рублях) |
| 1. | Тамоксифен (таблетки) | Эффективное средство для подавления выработки эстрогенов, влияющих на рост молочных желез. Используется при гинекомастии, злокачественных образованиях грудных желез. Эффект от приема длительный, до 4 месяцев. | Дозировка подбирается индивидуально. Применяется только по назначению врача. При появлении побочных эффектов необходима срочная консультация специалиста. | 734 | 580 |
| 2. | Тестостерона пропионат (раствор для внутримышечного введения) | Способствует росту уровня мужского полового гормона. Прием препарата приводит к нормализации гормонального фона, что в результате оказывает влияние на уменьшение грудных желез. | Дозировка подбирается индивидуально. Применяется только для пациентов младше 50 лет, иначе выздоровление не наблюдается. | 785 | 877 |
| 3. | Анастрозол (таблетки) | Эффективное средство для пациента, который находился на курсе стероидов для наращивания массы тела. Препарат действует и как противоопухолевое средство. | Дозировка назначается врачом индивидуально. Не следует применять одновременно с эстрогенами. | 7187 | 1519 |
| 4. | Провирон (таблетки) | Препарат способствует снижению уровня эстрогенов. | Средство назначается при возникновении болевых ощущений и уплотнений в груди, которые сопровождаются жжением и краснотой. По истечению 2 месяцев приема в лечении заметна положительная динамика. | 900 | 784 |
| 5. | Прожестожель 1%. (мазь) | Действие лекарства сводится к уменьшению жидкости в тканях груди, оказывающая давление на млечные потоки. | В составе препарата – прогестерон, который блокирует синтез эстрогенов, уменьшает уровень пролактина. | 908 | 787 |
Кроме перечисленных выше лекарственных средств для повышения эффективности лечения, необходимо пропить курс витаминов А и Е, благотворно влияющих на гормональный фон всего организма.
Любая патология организма должна быть веским поводом для обращения к врачу. На нашем сайте вы найдете информацию о том, что такое ложная гинекомастия, а также узнаете о причинах, симптомах и лечении гинекомастии у подростков и детей.
Диагностика заболевания
В нашем центре диагностика при подозрении на гинекомастию у мужчин включает обязательный клинический осмотр у маммолога. Получить исчерпывающую картину позволяют:
- Опрос пациента с просьбой как можно детальнее описать собственные ощущения и жалобы на недомогание.
- Внешний визуальный осмотр груди с ощупыванием, изучение состояния других органов, изменения которых можно выявить без использования медоборудования.
- Развернутый биохимический анализ крови, на основании которого можно будет говорить о наличии или отсутствии гормонального дисбаланса.
- УЗИ или маммография, которые позволяют оценить структуру тканей, выявить причину степень их разрастания.
- Цитологическое исследование, результаты которого позволят поставить точный диагноз и убедится в доброкачественности образования.
Дополнительно может понадобиться консультация уролога, эндокринолога или терапевта. Дело в том, что гинекомастия может быть вторичным проявлением цирроза печени, хронического гепатита, заболевания щитовидной железы, опухоли яичка, печени, легких и др.