Введение
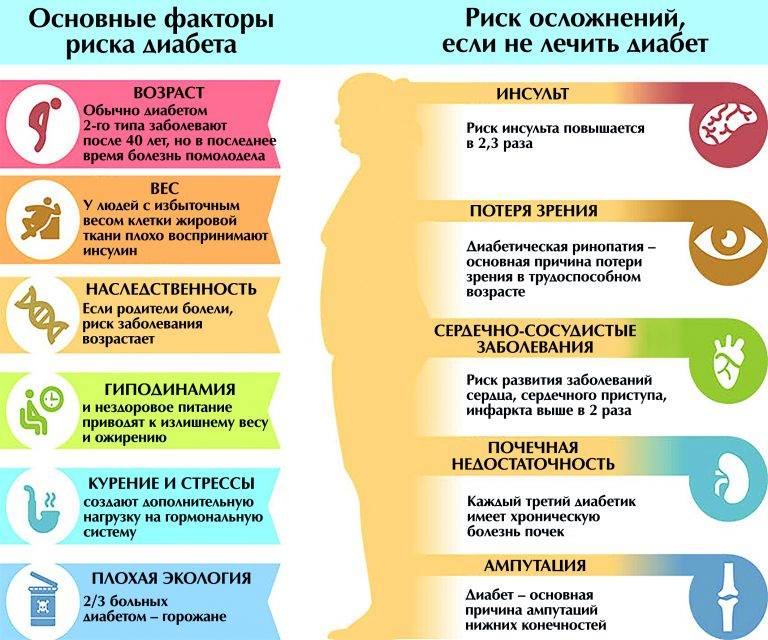
- Сахарный диабет (СД) давно признан значимым фактором риска ССЗ, причем он влияет как на показатели заболеваемости, так и смертности.
- Несмотря на то, что ишемическая болезнь сердца является наиболее часто регистрируемым осложнением СД, проводящая система сердца – так же является мишенью для пагубного воздействия гипергликемии.
- В Фрамингемском исследовании (период наблюдения — 38 лет) было показано, что СД является независимым фактором риска ФП.
- Недавно, Хаксли и соав. провели мета-анализ и выявили, что риск развития ФП у пациентов с СД на 40% выше, чем у пациентов без диабета.
- Кроме того, в последние годы появляется всё больше и больше данных, свидетельствующих о том, что гипогликемия провоцирует ЖА.
- И в то время как число больных диабетом растет день ото дня, патогенез развития аритмии при СД остается не до конца ясным.
- Вполне вероятно, что в ближайшее время связь между этими состояниями будет изучаться более пристально. А в этом обзоре изложено общее представление об имеющихся сейчас данных о связи между нарушениями ритма и СД.
Некоторые общие правила
Существуют правила, которых лучше придерживаться независимо от того, собираетесь ли вы использовать спортивное питание.
- Проверяйте уровень глюкозы в крови до упражнений и во время них. В первую очередь это касается людей с диабетом 1 типа. Эти показатели помогут понять, что и когда съесть для профилактики гипогликемии.
- Записывайте уровень глюкозы и что вы съели во время упражнений. Эта информация поможет врачам дать вам советы по оптимизации питания.
- После упражнений проверяйте уровень глюкозы регулярно в течение 12 часов. Возможно, вам понадобится дополнительная порция углеводов или более низкая доза инсулина перед сном.
- Если вы занимаетесь спортом, почти наверняка вам потребуется больше углеводов.
- Пейте достаточно воды, не допускайте обезвоживания.
Кливлендская клиника дает некоторые дополнительные рекомендации:
- Не начинайте упражняться, если у вас низкий или высокий уровень глюкозы.
- За 1-3 часа до упражнений перекусите, блюдо должно содержать большую долю углеводов.
- Всегда имейте с собой какой-либо углеводный продукт – конфету, цукаты, печенье.
- Ваши друзья и тренер должны знать, что у вас диабет. Расскажите им о симптомах гипогликемии и о мерах первой помощи.
- Если вы пользуетесь инсулином, дополнительно проконсультируйтесь с врачом, как корректировать дозу перед упражнениями.
- Планируйте перекусы во время физической активности, которая длится более часа.
Занятия спортом при сахарном диабете
— Очень важно придерживаться грамотного режима спортивных тренировок, то есть начинайте с разминки (5 – 7 минут), далее переходите к основному комплексу и заканчивайте все пятиминутной заминкой. Так вы сможете не повредить мышцы и связки, и обеспечите неспешное включение в процесс тренировок и выход из него, что безопасно для легких и сердца
— Диабетику всегда надо носить с собой два – три кусочка сахара либо несколько карамельных конфет. Эти средства облегчат самочувствие больного диабетом, если у последнего закружится голова или возникнут симптомы свойственные гипогликемии.
Также после упражнений, надо иметь при себе сок, свежие фрукты, рекомендованные для диабетиков либо кефир.
— В процессе занятий спортом и тренировок пейте как можно больше воды, также это правило действует и после окончания тренировочного процесса.
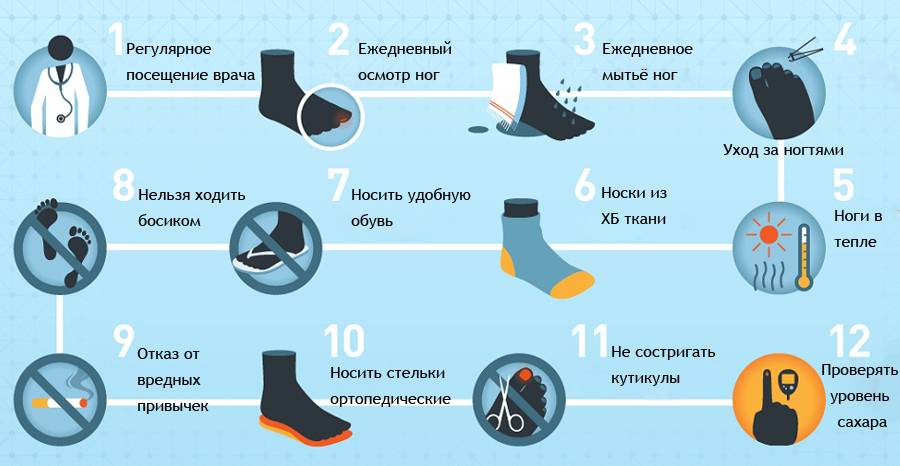
— Особое внимание уделите выбору обуви для занятий, так как необходимо снизить возможность появления потертостей либо мозолей, так как любые повреждения будут заживать у вас намного медленнее, чем у полностью здорового. Обязательно перед началом осмотрите свои стопы, если заметите повреждения, то занимаетесь таким видом физической активности, при котором это вас не будет слишком сильно беспокоить, а когда это пройдет вернитесь к предыдущему
Обязательно перед началом осмотрите свои стопы, если заметите повреждения, то занимаетесь таким видом физической активности, при котором это вас не будет слишком сильно беспокоить, а когда это пройдет вернитесь к предыдущему.
Лечение диабета спортом
Но спортом при диабете заниматься все равно надо, особенно если вы решили лечиться всерьез, а не только сделать вид. Ведь, когда человеку реально надо, то он может тренироваться даже лежа. Хоть плаванием при котором вы даже не будете прикасаться к земле, кстати одним из лучших видов спорта для диабетиков.
Просто надо сделать выбор что важнее хорошее самочувствие и счастливая дальнейшая жизнь или иногда немного дискомфортные тренировки, которые также принесут вам огромную радость после того как вы к ним привыкните. Начать всегда тяжелее всего, но когда начнете потом будете безмерно благодарны в первую очередь самому себе.
— В период спортивной активности обращайте внимание на свое самочувствие, если почувствуете недомогание, занятия надо прекратить. — Не старайтесь выполнять упражнения через боль, так как это может спровоцировать осложнения
— Не старайтесь выполнять упражнения через боль, так как это может спровоцировать осложнения.
Ко всему вышесказанному следует добавить, что обычно спорт советуют только выносливым, у которых уровень сахара находится практически в норме.
Однако мы уверены что не принципиально, какова степень заболевания сахарного диабета, так как, даже начиная с малого можно существенно улучшить свое самочувствие, а в некоторых случаях и вылечиться.
Помните что спорт помогает не только понизить уровень сахара в крови у диабетика, но и улучшить его психологический настрой, который также играет не последнюю роль при любом заболевании, о чем подробнее можно узнать в статье о здоровье и счастье.
Поверьте, даже обычные ежедневные пешие прогулки в неспешном темпе принесут больше пользы, чем простое самобичевание и отказ от каких-либо действий по улучшению своего состояния, и более того чаще всего чем прием огромного количества новомодных и дорогих лекарств.
Самое лучшее средство для хорошего самочувствия это не лекарства, а именно регулярные занятия спортом и правильное питание при диабете, о котором вам тоже стоит прочесть отдельно. Ну а на этом мы прощаемся и в следующей статье читайте о других, уже народных способах лечения диабета.
Лучший вид спорта при сахарном диабете
У нас на портале обучения и саморазвития есть много статей о лучших видах мирового спорта, которые подойдут и при диабете, а также отдельно вы можете узнать о самых безопасных видах.
При сахарном диабете к примеру медики рекомендуют заниматься ходьбой, фитнесом, волейболом, бадминтоном, велосипедным спортом, пешим туризмом, гимнастикой, плаванием, лыжным спортом, но без экстрима и фанатизма.
В том случае, если человек занимается профессиональным спортом и узнал, что у него диабет, бросать прежний спорт не стоит, так как ваше тело к нему уже привыкло и есть множество живых примеров, когда диабетики прекрасно совмещают свое заболевание с профессиональной спортивной деятельностью. Можно умеренно заниматься даже боевыми искусствами, которых естественно существует бесчисленное множество видов, о том как их правильно выбрать у нас на портале даже есть отдельная книга.
Являются ли силовые упражнения полезными для страдающих диабетом второго типа?
Некоторые важные выводы
Для полного ответа на этот вопрос мы должны обратиться к текущим исследованиям актуальной литературы, напечатанным в издании «Уход при диабете» под руководством Ивза и Плотникова (Eves and Plotnikoff, 2006). Авторы проанализировали 20 исследований, специально проведенных для определения эффективности силовых упражнений для гликемического контроля и метаболических параметров у пациентов с диабетом второго типа.
Ниже приведены самые последние открытия из всех рассмотренных исследований.
Данстэнд (Dunstand) и др. (2002). Группа лиц старшего возраста была разделена случайным образом на две части: возрастающие интенсивные нагрузки в сочетании с потерей веса для одной части и умеренное похудание с гибким графиком нагрузок – для другой. По сравнению с контрольной группой пациенты, усиленно занимавшиеся тренировками, показали быстрое уменьшение А1С и массы тела.
Кастанеда (Castaneda) и др. (2002). 62 пожилых человека были случайным образом поделены на две группы – одной прописывались силовые упражнения с возрастающей нагрузкой под наблюдением, другая была освобождена от них. Результаты оказались аналогичными исследованию Данстэнда: группа с силовыми упражнениями показала уменьшение А1С, понижение кровяного давления и увеличение содержания гликогена в мышцах. Не было замечено никаких отличий в показаниях, связанных с кардиоваскулярным риском (таких как HDL, LDL и объем холестерола). Однако исследование показало, что уменьшение массы тела значительно влияет и на уменьшение А1С
Важно подчеркнуть, что эта работа доказала, насколько сократились дозы приема медикаментов в группе, занимавшейся силовыми тренировками.
Балди (Baldi) и др. (2003) провели исследование, включавшее специальную программу по гипертрофии мускулов. Они показали, насколько силовые упражнения важны для уменьшения А1С, глюкозы в крови и массы тела. В определенных исследованиях использовались не только силовые упражнения, но также сочетание их с аэробикой – для оценки самого эффективного способа профилактики.
Майорана (Maiorana) и др. (2001) продемонстрировали, как совокупность аэробики и силовых упражнений вносила значимые улучшения в максимальное потребление кислорода и мышечную силу и понижала уровень А1С и сахара в крови.
Кафф (Cuff) и др. (2003). Группа женщин в периоде постменопаузы с диабетом второго типа была случайным образом разделена на три части: контрольную, занимавшуюся аэробикой, и группу с комбинацией силовых упражнений и аэробики. Оба режима тренировок привели к значительному уменьшению массы тела и брюшного ожирения, однако только комбинированные упражнения привели к улучшению инсулиновой чувствительности и метаболизма глюкозы.
Бальдучи (Balducci) и др. (2004) также продемонстрировали, что совмещенные умеренные занятия аэробикой и силовыми упражнениями три раза в неделю на протяжении года могут привести к значительным улучшениям в профиле липидов, уменьшению тучности и снижению кровяного давления. Исследование продемонстрировало, что даже при средней интенсивности упражнений, изменив их продолжительность (в данном случае – на протяжении года), возможно достичь тех же результатов в снижении кардиоваскулярного риска и поддержке гликемического гомеостаза, что и при более коротких и напряженных программах.
Диабет и аритмии желудочкового генеза
- И хотя основным связующим звеном между ЖА, ВСС и СД является ИБС, в формирование этого явления принимают участие проявления атеросклероза другой локализации (вне венечных артерий):
- Вегетососудистая дистония,
- Микроваскулярное поражение сердца,
- Структурные и электрические изменения желудочков.
- В связи с распространённостью атеросклеротических поражений сердца, а также с их обширностью этих поражений у пациентов с СД, в этой группе неминуемо выше распространённость
- Желудочковых аритмий (ЖА)
- И внезапной сердечной смерти (ВСС).
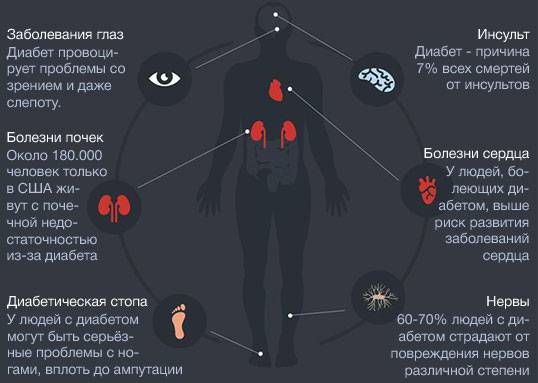
- Сердечно-сосудистые заболевания – ведущая причина смерти пациентов с СД;
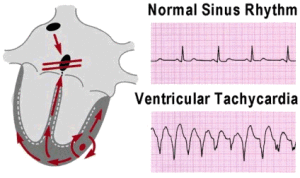
- Нарушение реполяризации желудочков
- Определяется по удлинению интервала QT
- И ассоциировано с более высоким риском ЖА.
Поскольку СД предрасполагает миокард к возникновению аритмий, вероятно, он же и является пусковым механизмом их возникновения.
- Работа Chen-Scarabelli и соавт. была посвящена изучению взаимосвязи между уровнем HbA1c и риском ЖА у пациентов с имплантированным ранее электрокардиостимулятором.
- В исследование вошли 141 пациент с СД, 195 пациентов — без.
- Была показано, что частота спонтанных ЖА
- В значительной мере зависит от уровня HbA1c (8%-10), а значит хронической гипергликемии и неполноценного гликемического контроля,
- И не зависит от удлинения QT.
- В одном небольшом исследовании было показано, что другой предвестник ЖА (микроальтернация (МА) зубцов Т) встречается в группе пациентов с СД без ранее выявленных ССЗ значительно чаще, чем в контрольной.
- При этом оказалось, что у пациентов с нетипичной формой МА зубцов Т был значительно повышен уровень HbA1c:
- А неполноценный гликемический контроль связан с более высоким риском спонтанных ЖА, независящих от продолжительности интервала QT.
- Подобные результаты свидетельствуют о том, что у диабетиков миокард склонен к электрической нестабильности,
- С другой стороны, вегетососудистая дистония, развивающаяся при СД, приводит к непропорциональному воздействию симпатики на миокард,
- Усугубляя электрическую нестабильность
- И предрасполагая к развитию летальных аритмий.
- Ещё одной серьезной проблемой является диабетическая сенсорная нейропатия, которая может приводить
- Как к развитию ЖА,
- Так и к внезапной сердечной смерти (при развитии безболевой/немой ишемии миокарда).
- В другом рандомизированном проспективном исследовании авторы рассматривали связь между эпизодами гипогликемии и ЖА у пациентов с СД 2 типа и верифицированным ССЗ:
- 30 пациентов, получали инсулин и/или препараты сульфонилмочевины;
- Для контрольной группы с учётом возраста были подобраны 12 пациентов, получавших терапию препаратами с низким риском развития гипогликемии.
- В основной группе были выше частота
- Гипогликемий
- «Молчащих» ЖА.
- Дальнейшее изучение гипогликемии на риск развития ЖА изучали Pistrosch и соавт. на более крупных когортах пациентов с СД:
- Было показано, что гипогликемия может провоцировать развитие ЖА и
- Что не менее интересно, низко-нормальный уровень тиреотропного гормона, свидетельствующий о субклиническом гипертиреозе, является независимым фактором развития ЖА.
- И, несмотря на то, что два вышеупомянутых исследования не дают представления о причинно-следственных связях между гипогликемией и ЖА у пациентов с СД,
- Можно уверенно утверждать, что гипогликемия может служить провоцирующим фактором для развития ЖА
- Как вызывая чрезмерную стимуляцию симпатического отдела ВНС,
- Так и за счёт удлинения интервала QT.
- Можно уверенно утверждать, что гипогликемия может служить провоцирующим фактором для развития ЖА
- Интересно, что в другом исследовании наличие связи между СД и ЖА в группе пациентов с тяжелой сердечной недостаточностью не подтвердилось;
↓
- Итак, помимо того, что СД, является фактором, повышающим заболеваемость ИБС и ухудшающим её течение
- Он также может играть определяющую роль в образовании субстрата для возникновения ЖА;
- И/или может непосредственно провоцировать развитие ЖА.
- В противовес этому, имеются клинические данные за то, что СД является протективным в отношении ЖА фактором (по крайней мере, в определённых группах пациентов).
- Увы, рандомизированных крупномасштабных исследований, которые могли бы предоставить однозначный взгляд на патогенетические взаимоотношения между СД и ЖА до сих пор не проводилось.
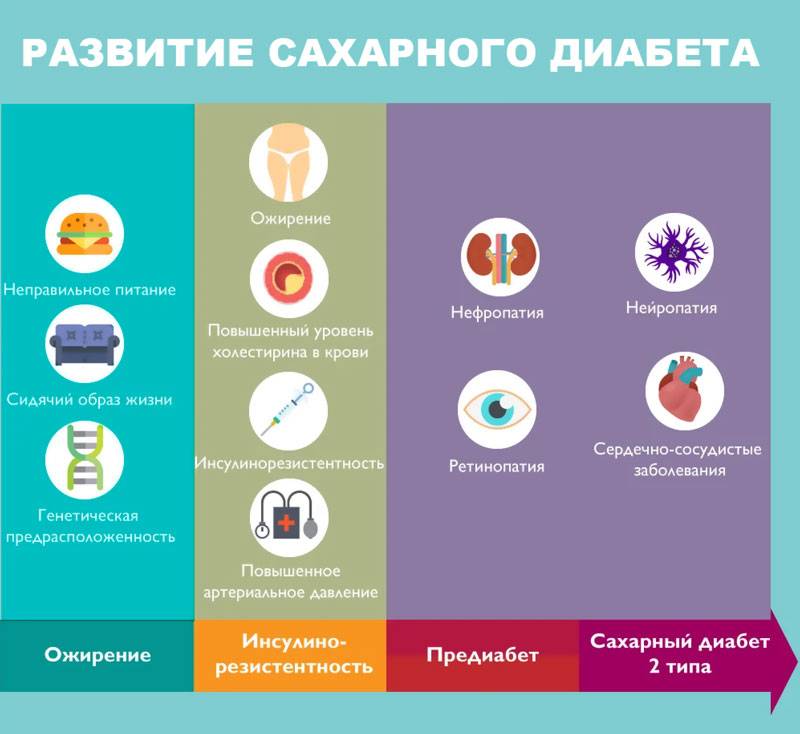
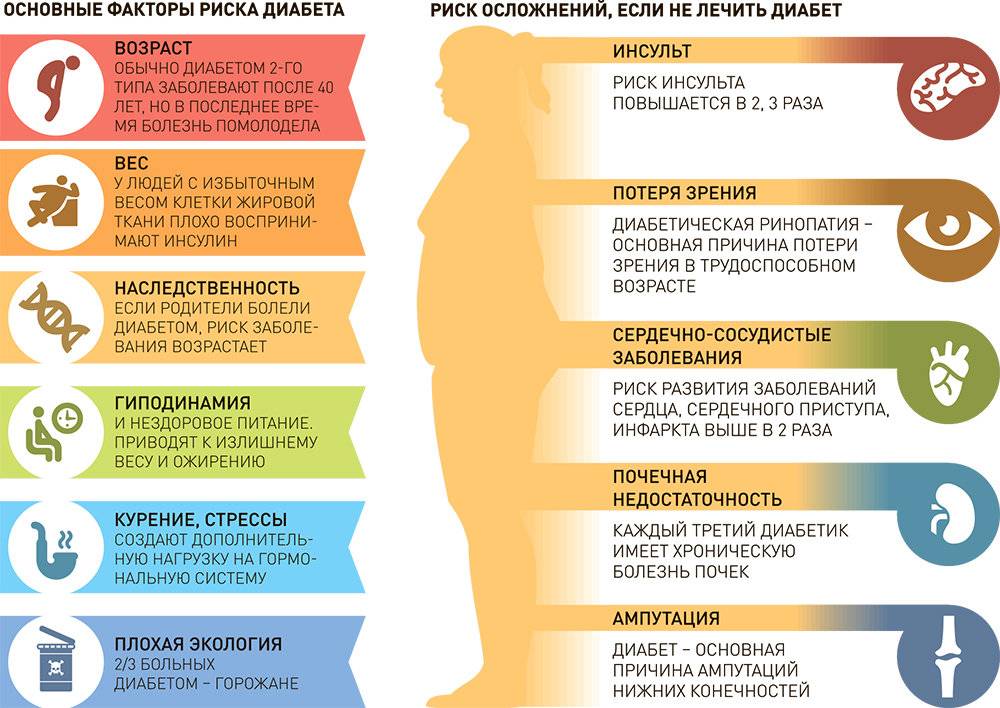
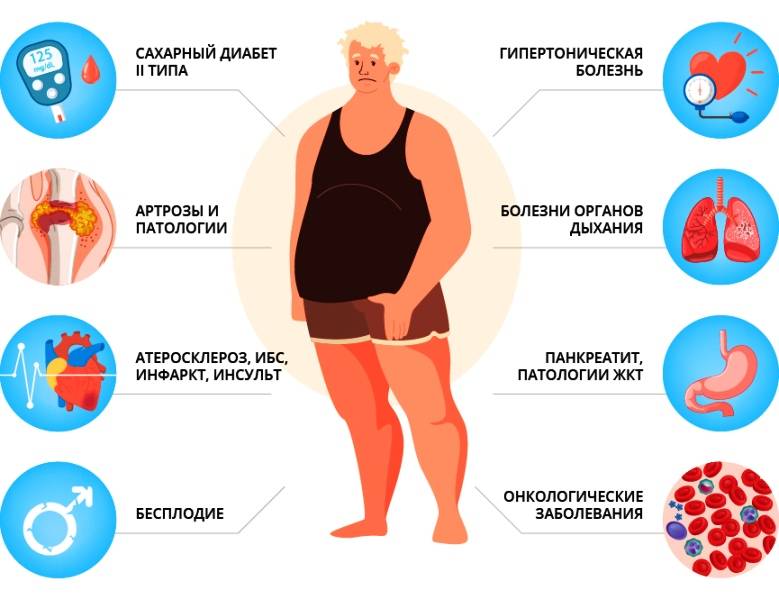
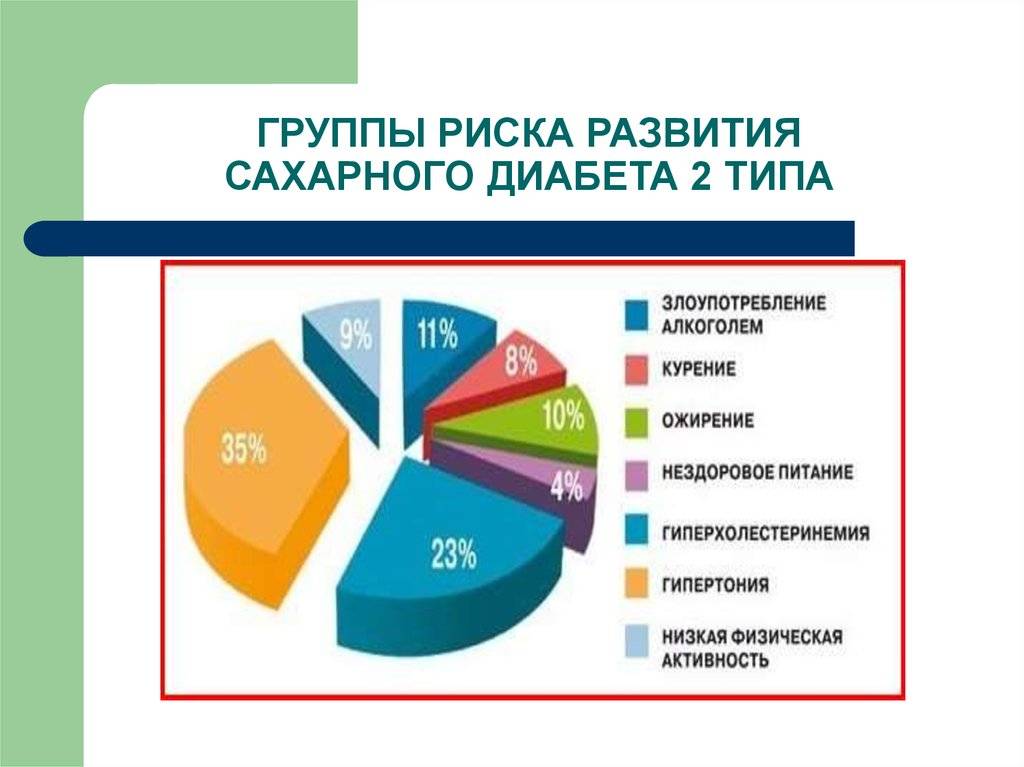
Изменение образа жизни и предупреждение диабета второго типа
Примерно с 1980-х годов многочисленные исследования позволяют установить связь между образом жизни и началом диабета. Большей частью это наблюдения клинических групп или изучение историй болезни. Два основных исследования, которые подчеркнули, как образ жизни в настоящее время может предотвратить наступление болезни, были проведены в Соединенных Штатах Америки (Программа предотвращения диабета, 2002) и Финляндии (Исследования предотвращения диабета, 2003). Обе работы проводились на достаточно большой выборке пациентов и в соответствии с планом экспериментального исследования (Тестирование на случайной контролируемой выборке, Randomised Controlled Trial1, RCT).
Патологии поджелудочной железы
Когда начинает тренироваться здоровый человек, не страдающий сахарным диабетом, у него снижается выработка инсулина, а уровень глюкагона повышается. Ранее была установлена так называемая «трофическая» роль упражнений в деятельности клеток поджелудочной железы. При этом, экспериментов, на основании которых можно было бы установить корелляцию между разными видами панкреатитов и физическими упражнениями, не проводили.
Когда бета-клетки поджелудочной железы начинают плохо функционировать, это играет ведущую роль в развитии СД. Постепенное изнашивание организма, его старение также может привести к тому, что у человека будет нарушен углеводный обмен. При этом повышается устойчивость к лечению инсулином либо происходит нарушение его выработки.
Существует ряд механизмов, несущих ответственность за низкую секрецию инсулина у пожилых людей. Прежде всего, это:
- низкий уровень экспресии бета 2-адренорецепторов;
- низкая активность кальциезависимых сигнальных путей;
- наличие хронического стресса.

Есть вероятность того, что в процессе старения организма возникает прямая связь патологического соотношения «инсулин-глюкагон». Это оказывает большое влияние на переносимость пожилыми пациентами физических нагрузок. Немаловажную роль играют и митохондрии бета-клеток при выработке инсулина. При митохондриальной дисфункции в этих клетках секреция инсулина и глюкагона уменьшается.
Этот гипотетический механизм развития патологии в дальнейшем был подтверждён на практике. Теперь можно говорить о том, что митохондриальные нарушения у пожилых пациентов, страдающих сахарным диабетом, оказывают негативное влияние на «метаболическую гибкость» митохондрий. В свою очередь, «метаболическая гибкость» нужна для того, чтобы клетки быстрее адаптировались к изменениям в организме, происходящим при физических нагрузках.
Реакция, даваемая островками Лангерганса на физнагрузку у пациентов с неосложнёнными формами сахарного диабета — новая сфера, в которой скоро будут проведены очередные исследования и эксперименты.
Физические нагрузки как один из способов терапии сахарного диабета-2
Кардиореспираторная выносливость — основной момент, определяющий насколько целесообразно и безопасно назначать больным СД тот или иной комплекс физических упражнений. Если позволяет состояние больного, врач должен проработать для него индивидуальную терапевтическую стратегию, позволяющую повысить толерантность организма к физической нагрузке.

Регулярные упражнения часто способствуют предотвращению дальнейшего развития болезни, даже если вес пациента не снижается в процессе тренировок. Согласно результатам проведённых исследований, сам процесс тренировки способствует тому, что пациенты лучше переносят физнагрузки. Тем не менее, всегда необходимо помнить о показателях смертности, остающихся под вопросом.
Например, результаты исследования группы Look Ahead не показали повышения выживаемости у пациентов, ведущих регулярную физическую активность. В данном случае имел место низкий риск летальных исходов как таковой — частично по причине отсутствия у людей серьёзных и запущенных форм сердечной патологии. В целом, исследование, проведённое Look Ahead, доказало: если больные с СД-2 меняют свой образ жизни на более активный, это улучшает качество их жизни и заставляет тратить меньше денег на лекарственные препараты. Также и сахароснижающая терапия становится менее необходимой, чем раньше.
Если у пациентов уже наблюдаются необратимые нарушения деятельности разных органов, вызванные прогрессированием болезни, переносить физические нагрузки они, безусловно, не могут.
Можно и нельзя
Спортивным питанием называют продукты, которые легко есть и усваивать во время упражнений. Они улучшают результативность тренировок и могут помочь избежать гипогликемии. Некоммерческая организация Diabeted UK дает рекомендации, как рационально пользоваться этими продуктами:
- Спортивные напитки и гели часто содержат много сахара. Их стоит использовать только если они действительно нужны, чтобы выполнить программу нагрузок без гипогликемии. Эти продукты могут потребоваться при интенсивных или длительных (дольше одного часа) упражнениях. Эксперты советуют принимать их из расчета 30-60 грамм углеводов в час.
- В определенных случаях спортивное питание не требуется. Например, людям с низким риском гипогликемии при легких упражнениях вроде ходьбы. Его лучше заменить цельными продуктами вроде фруктов и орехов. После таких нагрузок нужно тщательно следить за уровнем сахара в крови, он может упасть через некоторое время.
- Электролитные напитки без сахара не противопоказаны. Но эндокринологи считают, что в большинстве случаев можно просто пить достаточное количество воды.
- Белки лучше по возможности получать их обычной пищи, а не их спортивного питания. Эти средства не нужны для выполнения упражнений, их используют для восстановления после нагрузок.
- Ученые предостерегают профессиональных спортсменов с сахарным диабетом 1 типа от увлечения спортивными добавками. Опасность могут представлять средства, которые содержат эфедру, хитин, триглицериды, моногидрат креатина, андростенеодин.
Значение физических упражнений в клиническом течении СД
К сожалению, физическая активность пациентов с СД ограничена, а кардиореспираторная выносливость (КРВ) низка. У них очень низкий уровень аэробной способности, которая при выполнении упражнений должна быть максимальной. Под аэробной способностью понимают потребление организмом человека кислорода. Если сравнивать этот показатель у больных СД, он будет ниже примерно на 20%, чем аналогичные цифры у здоровых людей (норма, в среднем, колеблется от 20 до 25). Их нужно обязательно учитывать, так как именно они оказывают решающее статистическое влияние на подсчёт уровня летальных исходов вследствие сердечно-сосудистых осложнений.
Ещё один аспект, который ограничивает возможности больных СД в плане физических нагрузок, — это медленное поглощение кислорода. Организм не может подстроиться под нужды тканей в его большом количестве, когда человек начинает выполнять какой-нибудь комплекс тренировок.
Специалисты говорят о связи КРВ у диабетиков с резистентностью к инсулину. Также играют роль дисфункция эндотелия, слабая перфузия сердечной мышцы, высокое ДЗЛА, медленный кровоток в конечностях и сбои в работе митохондриальной системы мускулатуры. При этом КРВ нарушено у больных любого возраста, даже если диагноз сахарного диабета был установлен недавно, а выраженные отклонения в работе сердца пока отсутствуют.
Низкий уровень КРВ находится в слабой зависимости с ожирением либо низкой физической активностью в результате заболевания.
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!