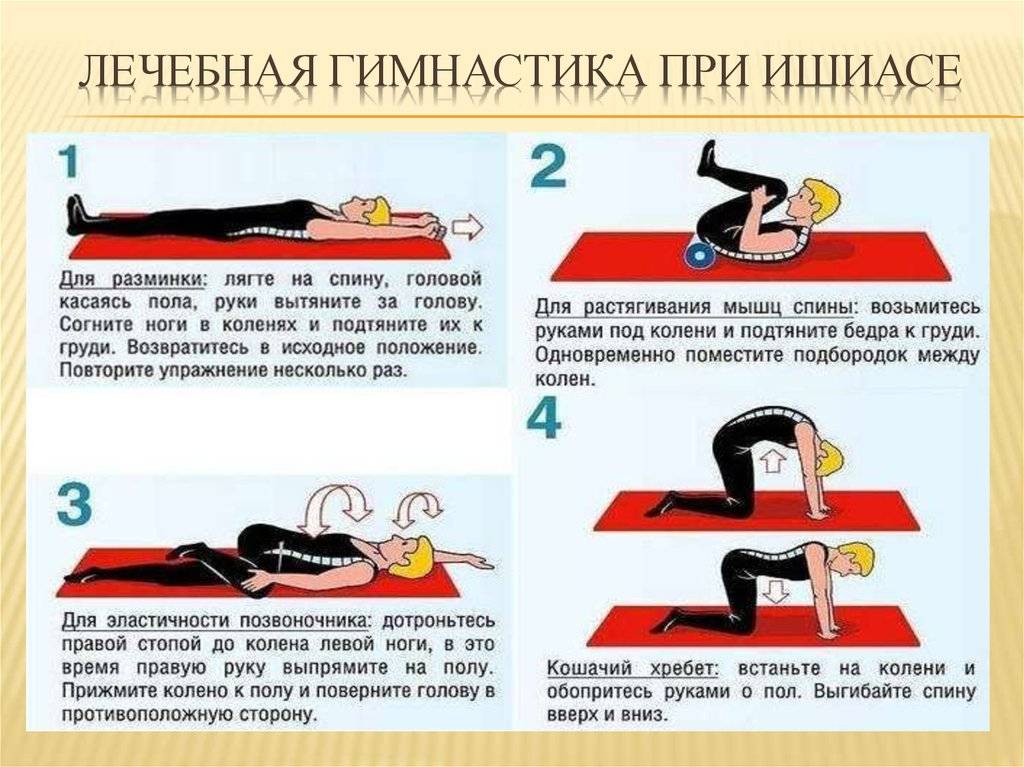
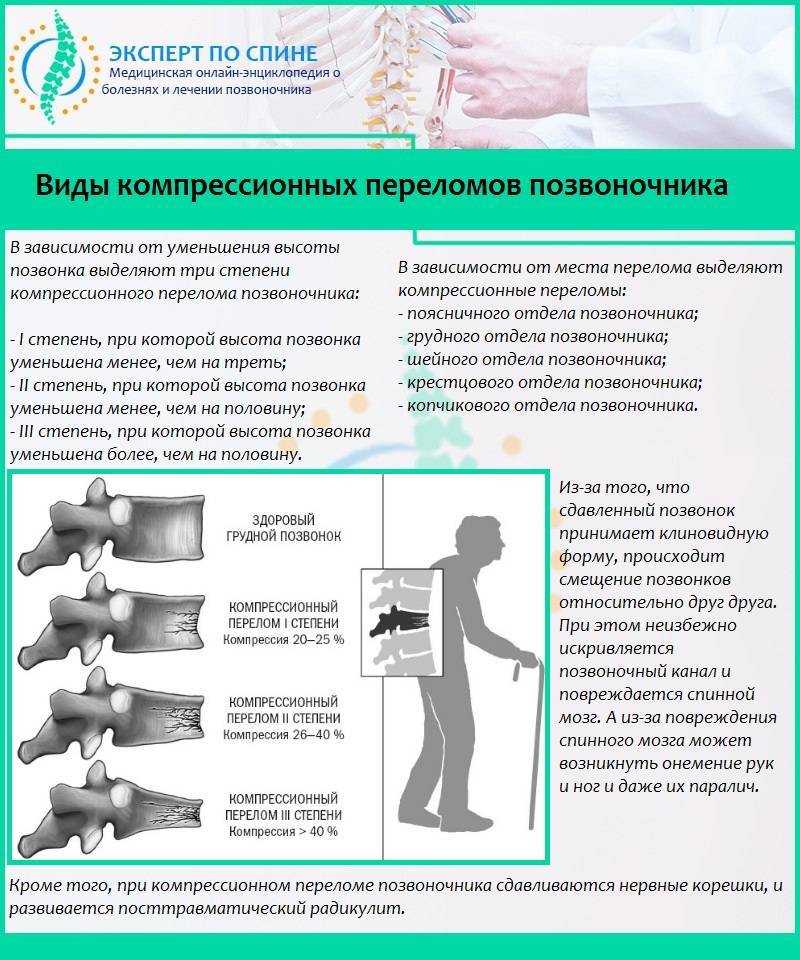
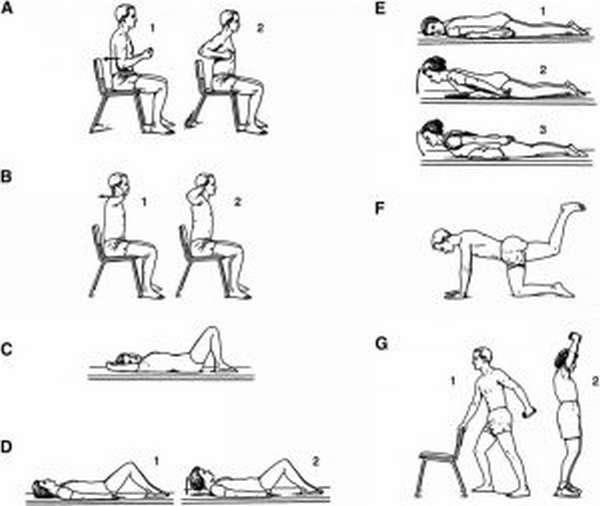
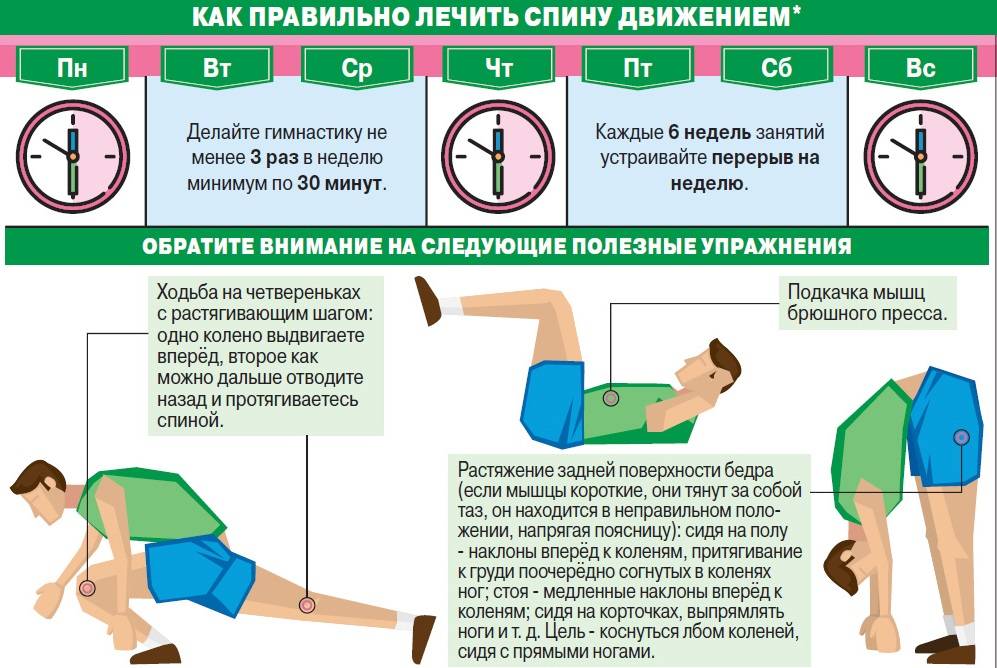
Содержание статьи:
Самые важные сигналы, которые нельзя игнорировать:
- боль и напряжение в пояснице, особенно когда болезненность идет дальше – в пах, ноги, ягодицы;
- ощущение мурашек в ногах, онемение, чувство, что ноги будто «ватные»;
- судороги в ногах;
- боли в коленях и тазобедренных суставах;
- тревожность, «сосание под ложечкой»;
- у женщин – болезненные менструации, нарушение цикла, проблемы с зачатием;
- у мужчин – эректильная дисфункция, проблемы с потенцией;
- боли в области копчика, малого таза, особенно когда они усиливаются, если вы меняете положение тела и паритесь в бане;
- проблемы с ЖКТ, которые не получается вылечить у гастроэнтеролога;
- усиление боли при долгом положении сидя, что часто бывает у водителей и офисных работников;
- невозможность долго стоять из-за болей в спине.
Выяснить причины боли в пояснице вы можете на приёме у нашего специалиста. Адрес нашей клиники: Санкт-Петербург, ул. Большая Разночинная, 27 м. Чкаловская
Частые вопросы по заболеванию
Я профессионально занимаюсь танцами, но в последнее время у меня стал болеть голеностопный сустав с одной стороны. К каком врачу мне обращаться?
Можно начать с травматолога. При необходимости он направит вас к другому специалисту.
Берут ли в армию при артрите голеностопа?
При стойком нарушении суставной функции не берут.
Пациенты часто интересуются, чем лечить артрит суставов стопы и голеностопа. Это неправильный подход. Нужно искать не средство от данного заболевания, а клинику, которая поможет с ним справиться. В московской клинике «Парамита» есть все необходимое для того, чтобы помочь любому пациенту с артритом голеностопа. Обращайтесь, не пожалеете!
Литература:
- Гражданов К.А., Барабаш А.П., Барабаш Ю.А., Кауц О.А., Зуев П.П. Технология лечения гнойных артритов голеностопного сустава // Современные проблемы науки и образования. – 2018. – № 3.
- Мартинович A.B., Инфицированные повреждения и посттравматические деформации голеностопного сустава. // Дисс. канд.мед.наук. Минск 1990. – С.128.
- Perez Busquier M., Calero E., Rodriguez M. et al. Comparison of aceclofenac with piroxicam in the treatment of osteoarthritis. Clin Rheumatol 1997;16(2):154—9.
- Kornasoff D., Frerick H., Bowdler J. et al. Aceclofenac is a well–tolerated alternative to naproxen in the treatment of osteoarthritis. Clin Rheumatol 1997;16(1):32–8.
Профилактика грыжи позвоночника
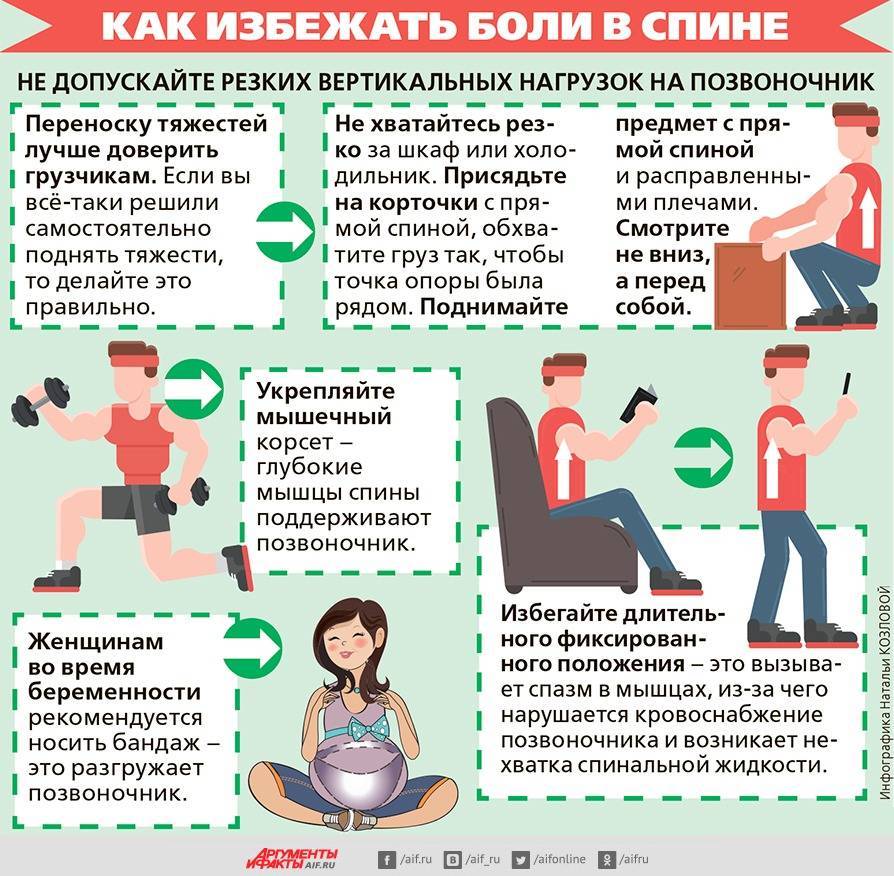
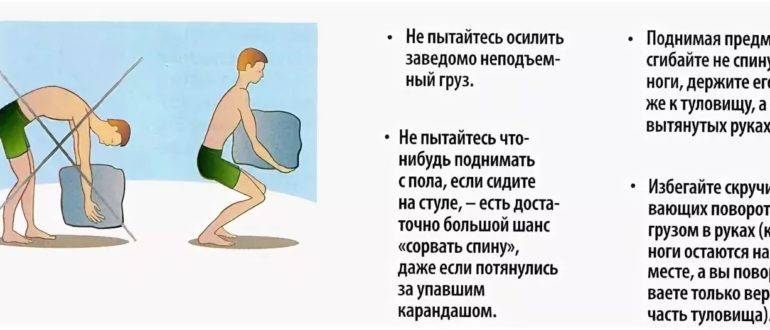
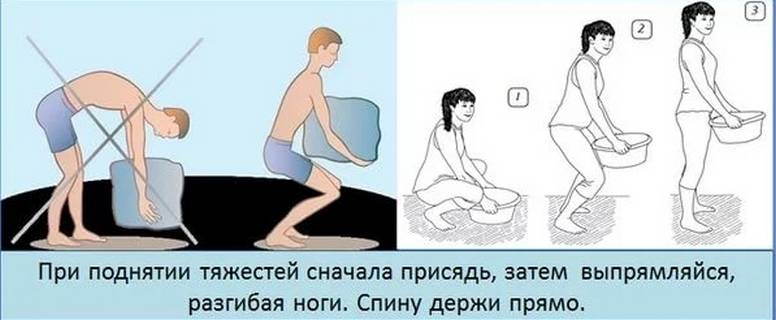
Чтобы избежать боли в спине и грыжи позвоночника, следует вести активный образ жизни, регулярно заниматься спортом, следить за осанкой и, если приходится поднимать тяжести, делать это правильно. Рассчитывайте свои силы, чтобы не «сорвать» спину.
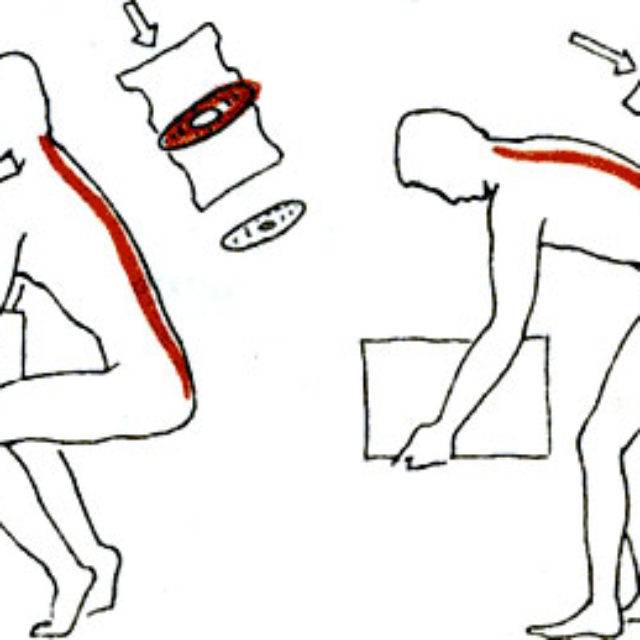
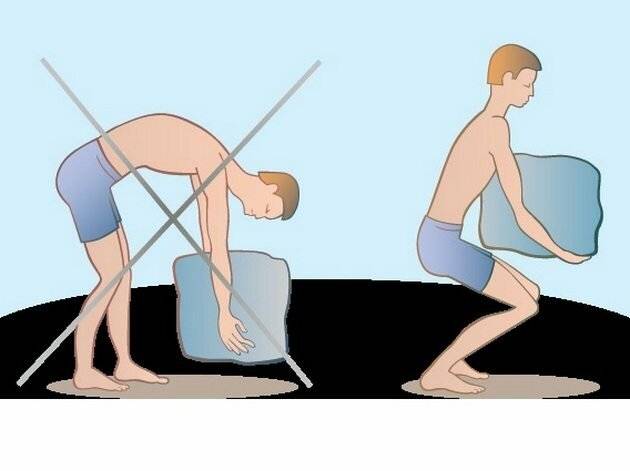
Если необходимо поднять что-то тяжелое, старайтесь соблюдать следующие правила:
- слегка наклонить спину вперед и присесть при подъеме тяжелого предмета;
- держать предмет ближе к талии;
- не поворачивать корпус и не наклоняться вбок;
- держать голову прямо и смотреть вперед.
Регулярные занятия спортом помогают замедлить износ межпозвоночных дисков, связанный со старением, а также делают поддерживающие мышцы спины сильными и гибкими. Перед тренировкой или занятиями спортом и после них необходимо делать разминку и заминку, включая упражнения на растяжку. Во время восстановления после грыжи позвоночника следует избегать занятий с большой нагрузкой на позвоночник, таких как бег и аэробика.
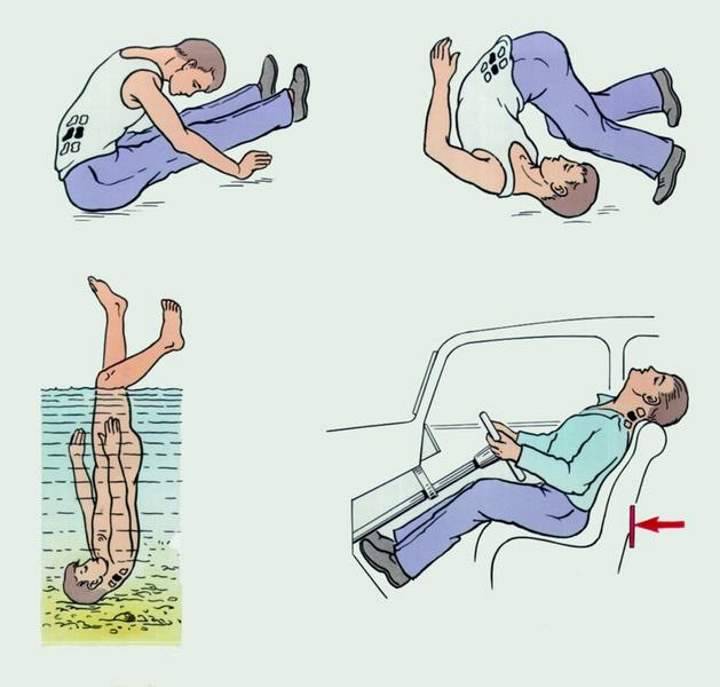
Если вам приходится долго сидеть за столом или в автомобиле, сиденье должно быть удобным. По возможности нужно регулярно делать растяжку и разминаться. При работе за компьютером следует делать перерывы и на несколько минут отходить от рабочего места. Монитор компьютера должен располагаться на уровне глаз прямо перед вами, чтобы не приходилось поворачиваться или наклоняться.
Сидеть нужно в удобной позе, вокруг должно быть достаточно места, чтобы свободно двигаться. Не нужно слишком долго находиться в одном положении.
Следите за правильной осанкой. При ходьбе или в положении стоя голова и плечи должны быть слегка отклонены назад. Сидя за столом, следует убедиться, что высота стула соответствует высоте стола: ноги должны твердо стоять на полу, а колени быть согнуты под прямым углом.
Отдельное внимание в профилактике грыжи диска нужно уделить поддержанию нормальной массы тела. Избыточный вес налагает дополнительную нагрузку на спину, поэтому похудение поможет облегчить давление на позвоночник
Определить, соответствует ли ваш вес норме можно с помощью индекса массы тела.
Лечение артрита голеностопного сустава
Как лечить артрит голеностопного сустава у того или иного пациента, решает врач. Основной задачей лечения артрита голеностопного сустава является устранение болевого синдрома и подавление прогрессирования заболевания. Во время ремиссии проводится реабилитация для восстановления функции голеностопа и стопы.
Индивидуально подобранное комплексное лечение артритов стопы и голеностопа включает в себя медикаментозную терапию, различные виды немедикаментозного лечения и народные средства.
Медикаментозная терапия
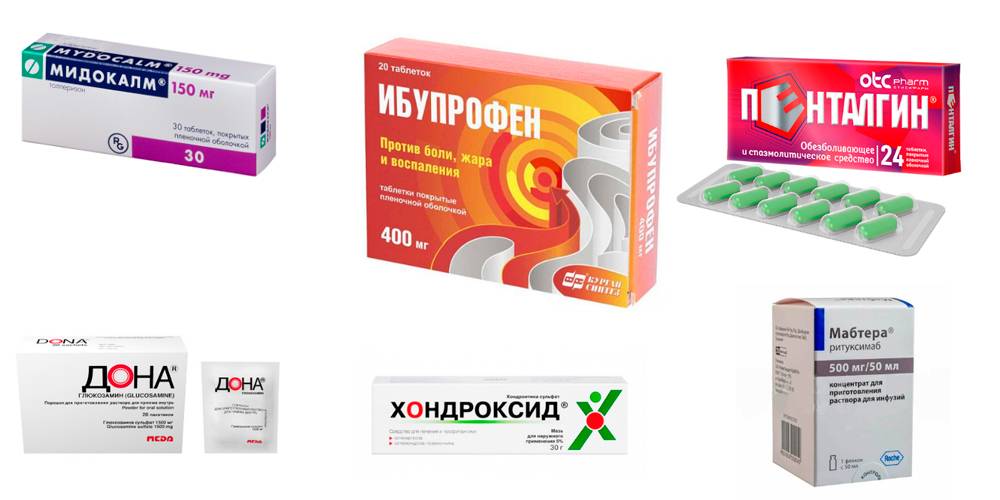 Препараты для лечения артрита голеностопа
Препараты для лечения артрита голеностопа
Подбор лекарственных препаратов зависит от клинической формы артрита суставов стопы и голеностопа, особенностей его течения, наличия у пациента сопутствующих заболеваний.
Для устранения болей, воспаления и отека назначают лекарственные препараты из группы нестероидных противовоспалительных средств – НПВС (Диклофенак, Нимесулид, Ибупрофен и др.). В зависимости от выраженности симптомов лекарство назначается в виде инъекций (уколов), таблеток для приема внутрь, ректальных суппозиториев (по эффективности свечи не уступают инъекционному методу), наружных средств (гелей, кремов, мазей – эмульгель Вольтарен, гель Пенталгин).
При выраженной отечности и болях, не устраняющихся НПВС, назначают глюкокортикостероидные гормоны (ГКС). Их вводят короткими интенсивными курсами, что приводит к быстрому устранению отечности. Часто растворы ГКС вводят непосредственно в суставную полость.
Болевой синдром значительно усиливается за счет мышечного спазма. Чтобы его устранить, назначают миорелаксанты (Мидокалм). Для улучшения обмена веществ в хрящевой ткани применяют хондропротекторы (Хондроксид, Терафлекс, Дона). А для активизации общего обмена – витамины и минералы.
Артрит суставов стопы и голеностопа, в основе которого лежит аутоиммунный процесс, лечат лекарствами, подавляющими активность иммунной системы. Это препараты базисной терапии (Метотрексат, Сульфасалазин, Лефлуномид), а также препараты из группы биологических агентов, в состав которых входят антитела и цитокины (ритуксимаб – Мабтера, Реддитукс).
Если причиной артрита суставов стопы и голеностопа является инфекция, назначают антибиотики.
Немедикаментозные методы
Лечение артрита голеностопного сустава немедикаментозными методами включает:
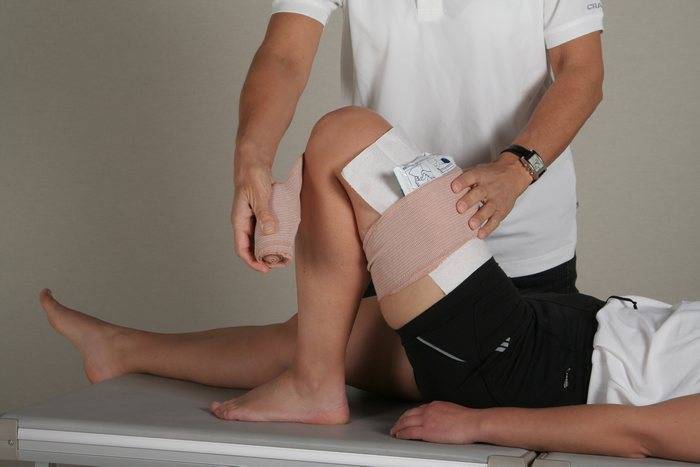
- Иммобилизацию голеностопа и стопы при выраженных воспалительных процессах. В настоящее время с этой целью чаще всего назначают ношение ортезов – ортопедических устройств, фиксирующих голеностоп и стопу в определенном положении. Ортез эффективно снижает нагрузку на голеностоп, устраняет его дополнительное травмирование при ходьбе. Все это способствует восстановлению функции конечности.
- Физиотерапевтические процедуры – включаются в сосав комплексного лечения артрита на любой стадии. Электрофорез с анальгетиками и ГКС хорошо устраняет отек и боль, лазеро- и магнитотерапия способствуют восстановлению суставной функции.
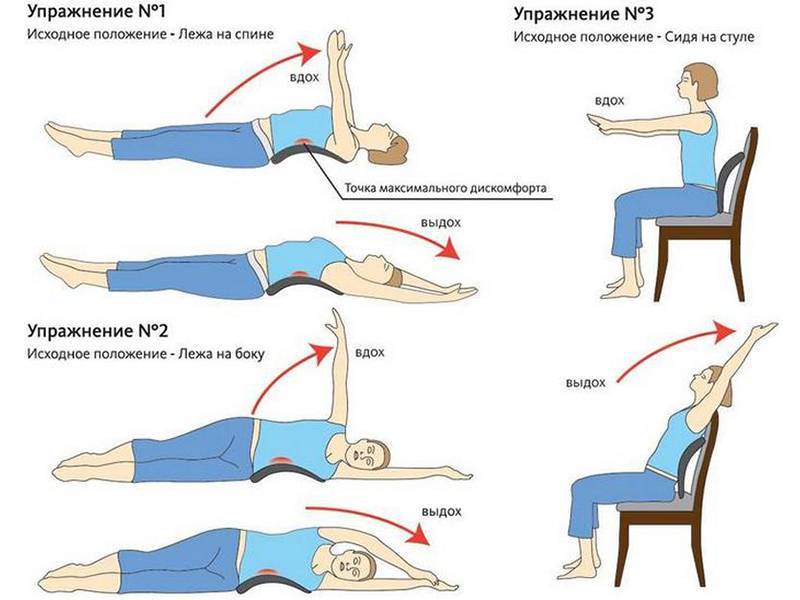
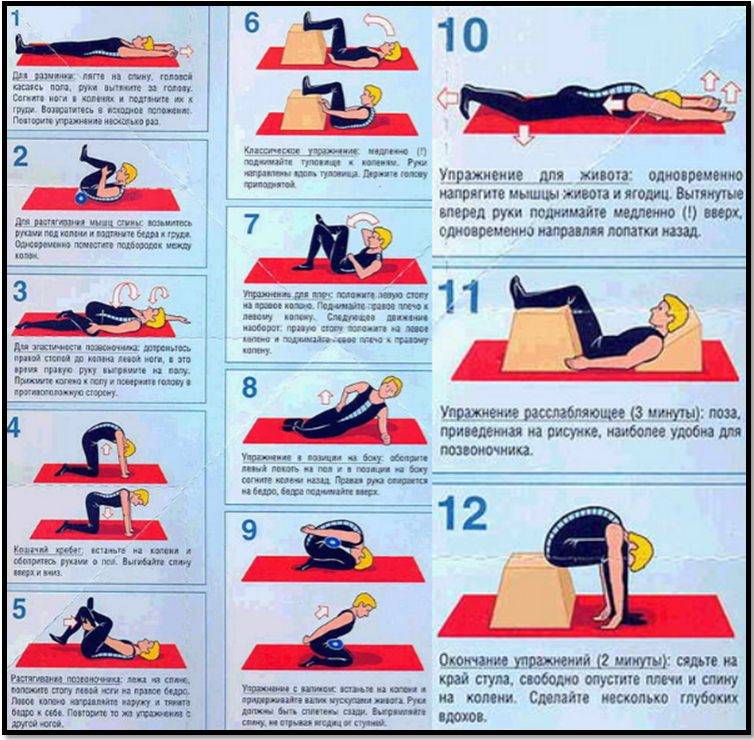
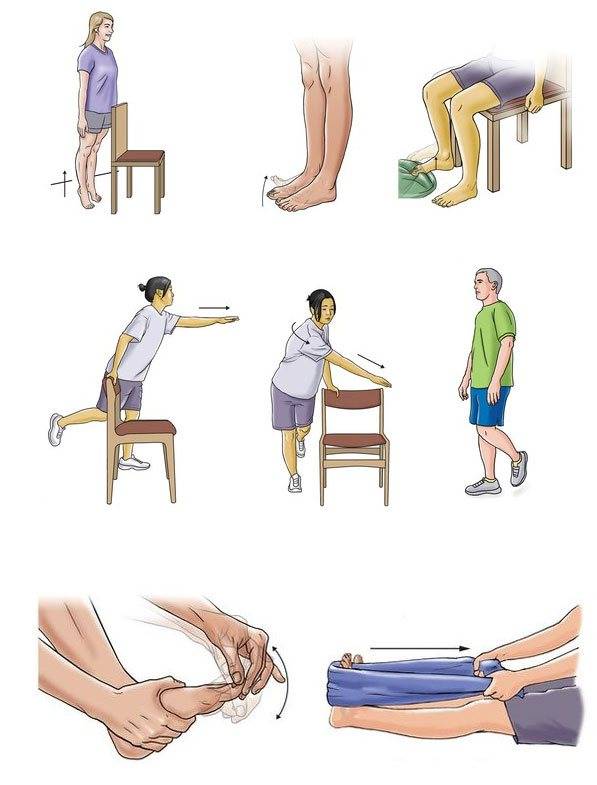
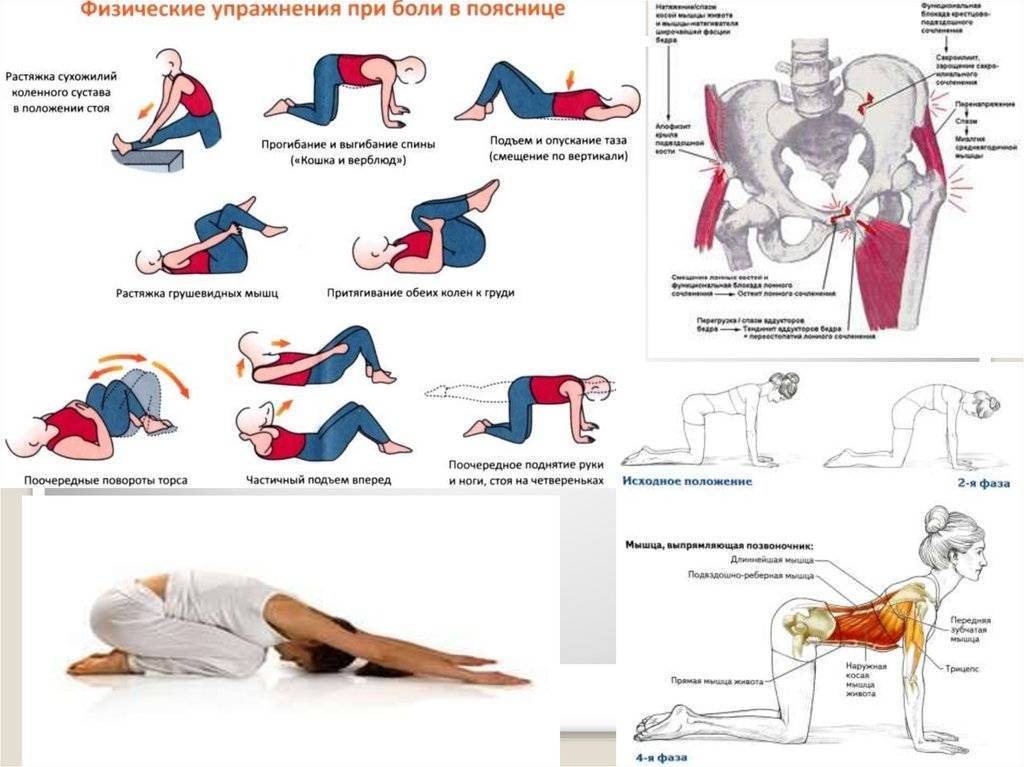
- Лечебная физкультура (ЛФК) – назначается при лечении артрита стопы и голеностопа сразу после устранения сильных болей и отека, предупреждает развитие анкилозов. Комплекс упражнений назначается врачом и осваивается под контролем инструктора ЛФК. Результатом систематического выполнения упражнений является восстановление функции голеностопа.
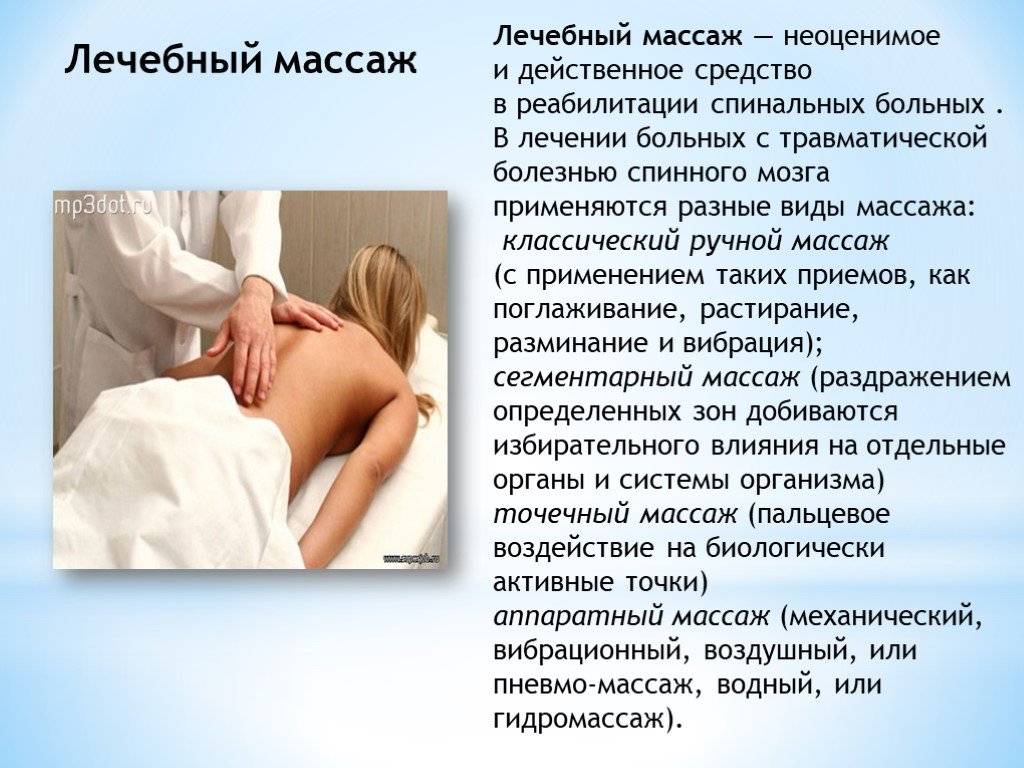
- Массаж проводится на стадии ремиссии, улучшает кровообращение, способствует восстановлению суставных тканей.
- Рефлексотерапия (иглоукалывание, моксотерапия, точечный массаж) – отлично снимают воспаление, боль, восстанавливают работу голеностопа и стопы.
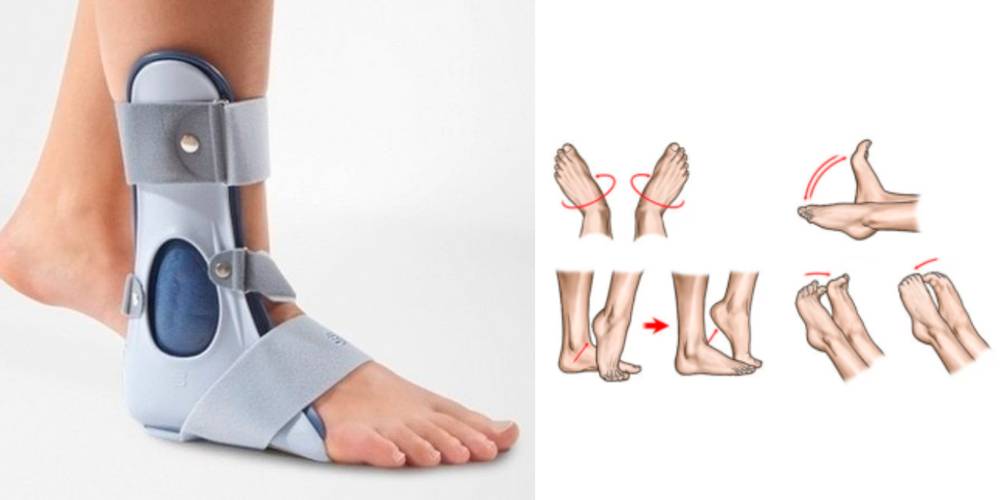 Ортез для иммобилизации голеностопного сустава и упражнения ЛФК для лечения артрита голеностопа
Ортез для иммобилизации голеностопного сустава и упражнения ЛФК для лечения артрита голеностопа
Народные методы
Лечение артрита стопы и голеностопа народными методами может входить в состав комплексного лечения по назначению врача:
- растирание; взбить белок одного яйца, добавить по чайной ложке сухой горчицы (без горки) и камфорного масла, 2 чайных ложки водки; смешать, хранить в холодильнике, втирать в область голеностопа и стопы на ночь;
- обезболивающие компрессы; кору вяза высушить, измельчить в порошок, добавить немного воды для получения кашицеобразной массы, выложить на салфетку, приложить к голеностопу, сверху прикрыть полиэтиленом, утеплить и оставить на ночь;
- обезболивающая мазь; смешать в равных объемах высушенные и растертые в порошок листья черной смородины, траву донника, корень одуванчика; 10 г смеси смешать с 40 г вазелина и использовать как обезболивающую мазь.
Хруст в суставах – когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
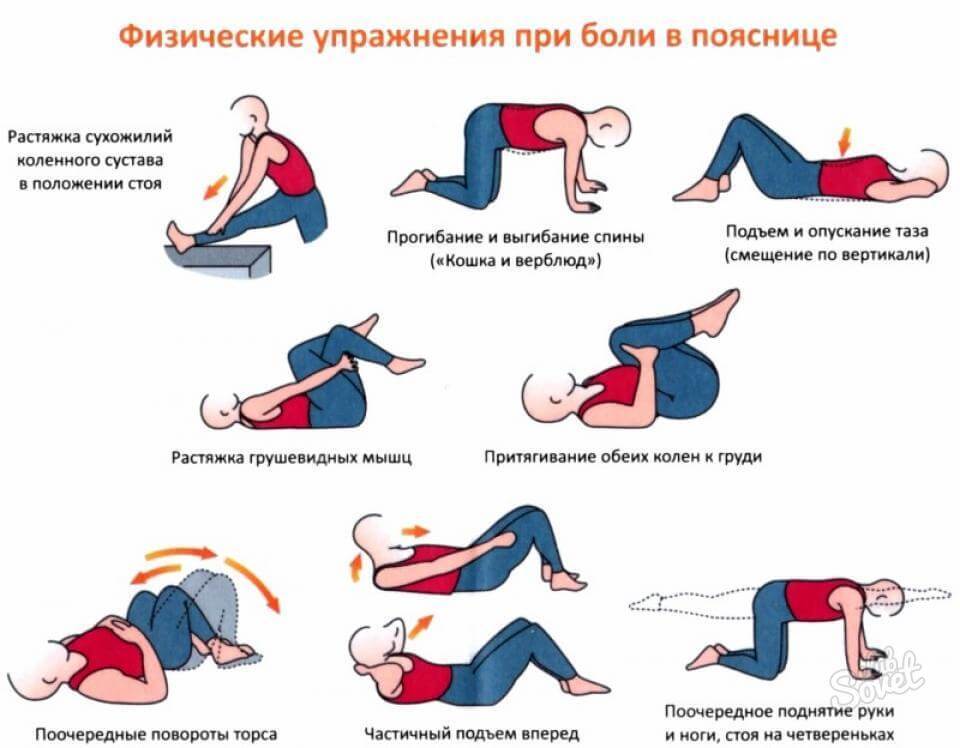
Как лечить боль в спине
Основной задачей лечения является снятие болевого синдрома и подавление перехода остророго патологического процесса в хронический. С этой целью назначают лечение основного заболевания, а также симптоматическую медикаментозную терапию и немедикаментозные методы лечения.
Алгоритм лечение острого болевого синдрома:
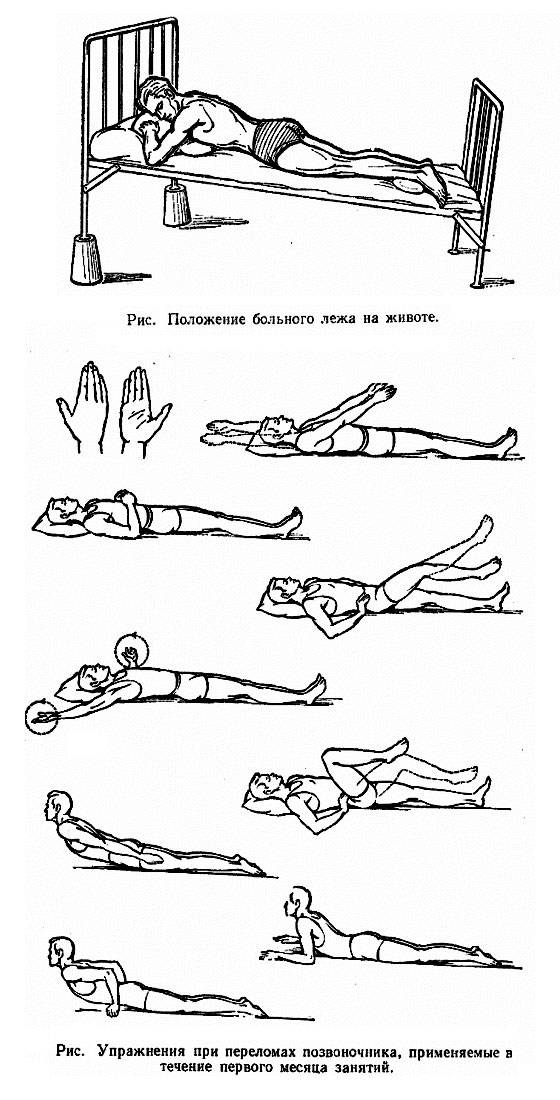
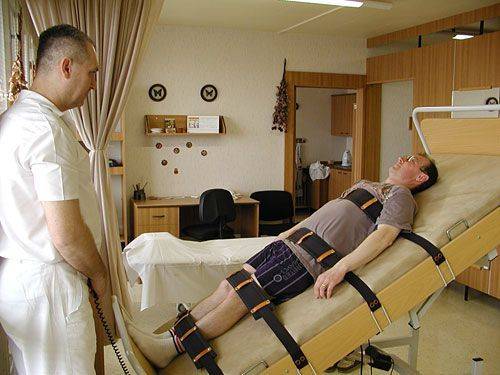
- кратковременный постельный режим (2 – 5 дней) в сочетании с медикаментозной терапией и рефлексотерапией (РТ); длительное соблюдение постельного режима способствует переходу острого процесса в хронический; возможно назначение краткого курса ношения ортопедических приспособлений: шейного воротника при патологии в верхней части спины и шее или поясничного пояса;
- полупостельный режим в следующие 7 – 8 дней; курс медикаментозной терапии и РТ продолжается, присоединяют легкие физические упражнения, физиотерапевтические процедуры (электрофорез с обезболивающими лекарственными растворами);
- режим двигательной активности с небольшими ограничениями (10 – 20 день); медикаментозная терапия проводится по показаниям; физиопроцедуры (лазеро- и магнитотерапия), РТ; присоединяют курс мануальной терапии и массажа;
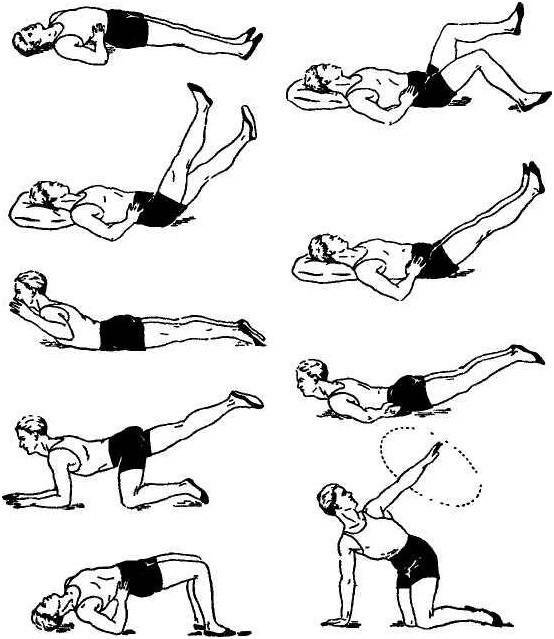
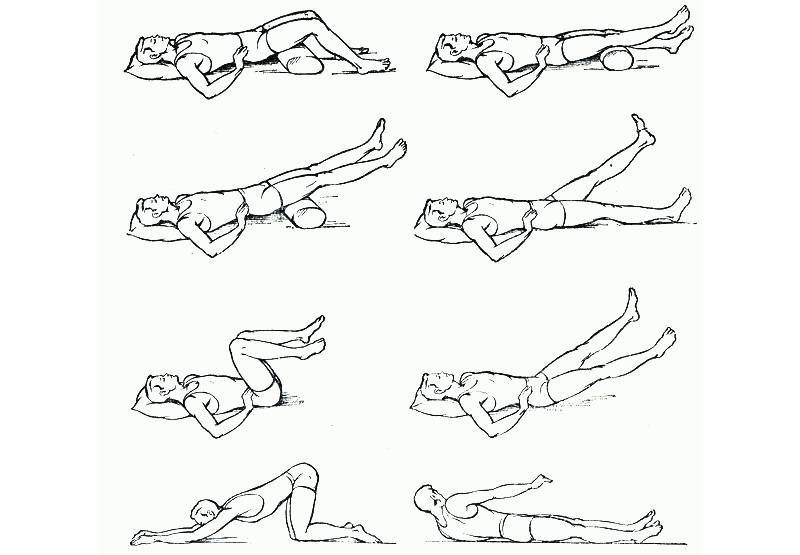
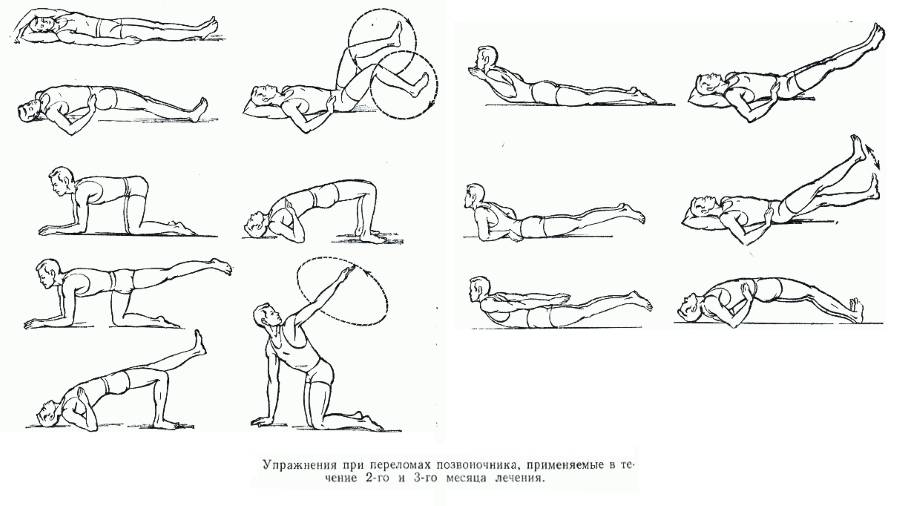
- режим двигательной активности без ограничений (но без поднятия тяжестей) с выполнением специально подобранных упражнений ЛФК;
- профилактика болей – регулярные занятия ЛФК и посильными видами спорта для того, чтобы поднять качество жизни на новый уровень.
Медикаментозная терапия
Так как проведенное обследование не всегда выявляет причины болей, в лечении учитывается ее характер (ноцецептическая, нейропатическая):
- При очень сильных резких болях проводятся паравертебральные блокады с новокаином. Если болевой синдром не снимается, проводятся эпидуральные блокады – обезболивание путем введения анестетиков в эпидуральную полость, расположенную между твердой мозговой оболочкой и надкостницей позвоночного столба.
- Менее выраденный болевой синдром снимается внутримышечным введением лекарств из группы НПВС. Подбор лекарств проводится индивидуально с учетом свойств препарата и индивидуальных особенностей больного. Самое эффективное средство – Диклофенак, может давать осложнения со стороны ЖКТ, поэтому при наличии у больного заболеваний желудка обезболить спину помогут более современные НПВС (Целебрекс, Найз, Мелоксикам).
- Для устранения спазма мышц спины назначают миорелаксанты – Мовалис, Сирдалуд.
- Витамины группы В (В1, В6, В12) оказывают благоприятное действие на периферическую нервную систему и усиливают обезболивающее действие НПВС. Эти препараты можно вводить в виде инъекций отдельных витаминов или в виде раствора Мильгаммы, в состав которой входят все 3 витамина и обезболивающее средство лидокаин. После улучшения состояния можно принимать внутрь таблетки Мильгаммы Композитум или Нейромультивита.
- При нейропатических болях, связанных с вовлечением в процесс нервных волокон, в состав комплексного лечения вводят антидепрессанты (амитриптилин) и противосудорожные средства (прегабалин). Это средства помогают устранить боль.
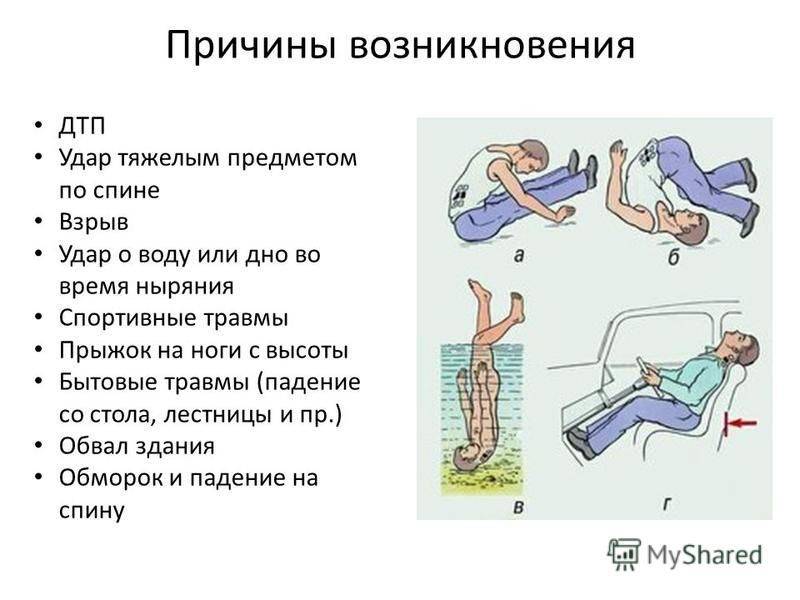
Как понять, что спина сорвана?
В зависимости от того, какой характер травмы, срыв спины можно определить по-разному, хотя большинство симптомов сходятся.
- Чувствуются болевые ощущения в пояснице, особенно при подъеме тяжелых предметов, например, ведра воды. Подобная боль постепенно может «уходить» на область ягодиц, таза и ног, сменяться покалыванием и онемением.
- Резко вставать и совершать движения быстро не получается, сначала нужно несколько секунд потратить чтобы выпрямить спину, а уж потом выполнять какие-то действия.
- Иногда смещение позвоночников видно на ощупь, так как они слегка выпираются наружу.
- Сложно ходить в туалет «по большому», у женщин может ощущаться боль в области матки, у мужчин – импотенция.
Как диагностируют и лечат грыжу Шморля?
Ренгенография явлется максимально информативным исследованием при диагностике такого заболевание, как грыжа Шморля. Помимо этого метода диагностики используют еще исследования МРТ и КТ. Наиболее быстро и эффективно лечиться заболевание тогда, когда она обнаружено своевременно.
Специалист в индивидуальном порядке расписывает программу терапии при лечении грыжи Шморля, учитывая пол, возраст и профессиональную деятельность пациента. Основная задача во время лечения заболевания – избавление от недуга, который спровоцировал возникновение заболевания.
В том случае, если причиной появления грыжи Шморля стала травма – употребляют лекарственные препараты, который способны укрепить скелет: витамин D, кальций. (Детям еще могут назначить рыбий жир).
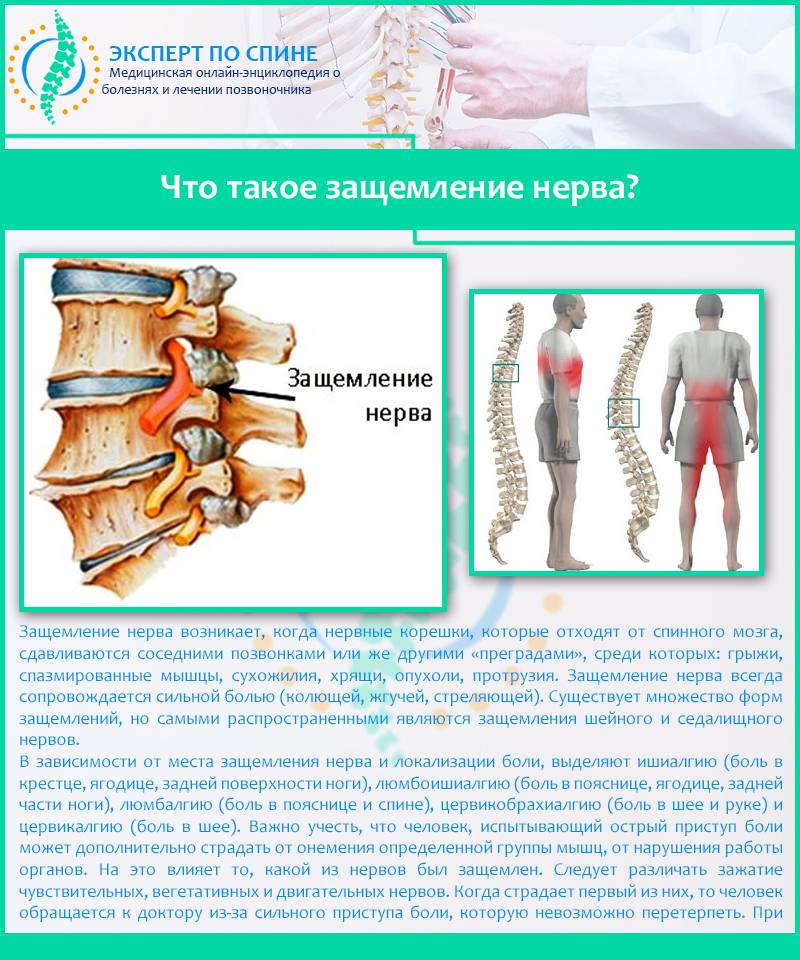
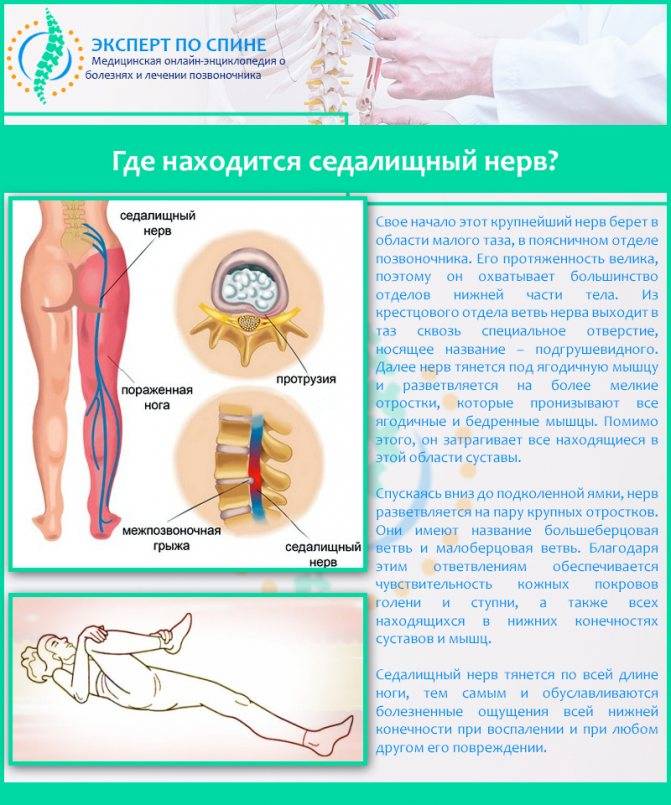
Причины, по которым может защемить нерв в пояснице
Стоит знать не только о том, что делать, если защемило нерв в пояснице и боль отдает в ногу, но и почему это может произойти, чтобы предотвратить возможные риски. К причинам защемления нерва относятся:
- Сильное мышечное напряжение – достаточно поднять слишком тяжелую вещь, чтобы защемило спину, из-за этого страдают спортсмены и люди, выполняющие тяжелую физическую работу.
- Травмы – защемление нерва происходит, если смещается диск или позвонок.
- Остеохондроз – из-за того что расстояние между позвонками сильно сокращается, происходит защемление нерва.
- Протрузия – это происходит, когда межпозвоночный диск смещается в канал позвоночного столба. Заболевание представляет собой стадию остеохондроза, за которой следует грыжа.
Если у вас защемило в пояснице, нельзя медлить с визитом к доктору, поскольку от этого будет зависеть ваше самочувствие и возможность нормального функционирования позвоночника и конечностей в будущем.
Спина и колени
Фото: unsplash.com
Длительное пребывание на грядках на коленях, особенно на сырой и холодной земле, может стать причиной обострения заболеваний суставов. Во избежание этого специалист советует работать не более 3−4 часов в день. Быть в хорошей форме на огороде помогает гимнастика. Упражнения могут быть простыми и незатейливыми, но выполнять их нужно регулярно.
При болях можно принять нестероидные противовоспалительные препараты, но злоупотреблять ими не стоит. Бесконтрольный прием таких лекарств способен спровоцировать у гипертоников проблемы с давлением, у больных язвой желудка — вызвать ее обострение.
Эксперт добавила, что, работая на огороде, надо стараться держать спину как можно прямее и не наклоняться лишний раз. Не стоит длительно выполнять одни и те же действия, виды деятельности нужно чередовать. Однообразные движения приводят к перенапряжению сухожилий и связок. В перерывах между работой полезно будет разминать затекшие суставы и спину. При варикозе не нужно забывать про эластичные бинты или ортопедические чулки.
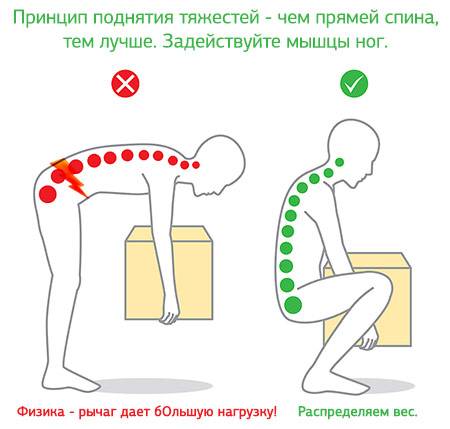
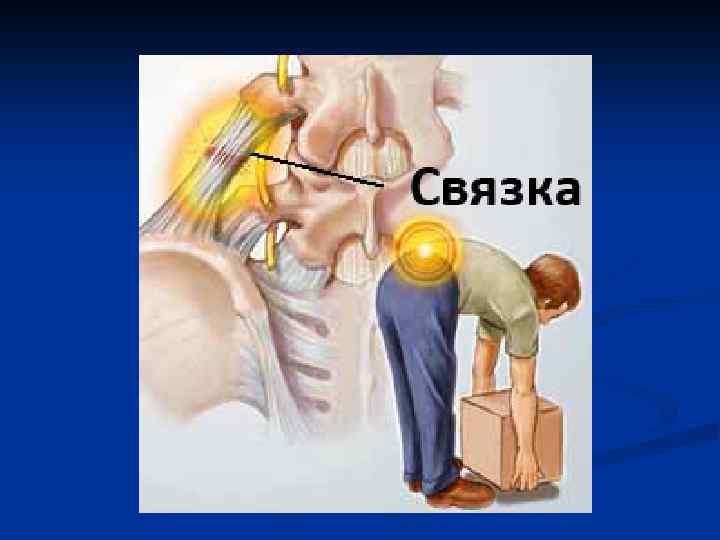
Чтобы не «сорвать спину» при подъеме тяжести, наклонитесь вперед, согните ноги в коленях и присядьте. Основная нагрузка должна приходиться на ноги, а не на спину. Так вы убережете себя от травмы позвоночника. Груз старайтесь распределять симметрично.
Если все-таки разболелась спина, следует лечь на жесткую поверхность, чтобы расслабить свой позвоночник. Пострадавшее место натереть мазью, которая обладает противовоспалительным и обезболивающим эффектом, прекратить на время нагрузки.
Защита от солнца
В самый пик солнечной активности работать нельзя. Не стоит пренебрегать головным убором, одежду лучше надевать светлых тонов из натуральных, дышащих тканей. Это защитит от солнечного удара, перегрева и ожогов. Нужно также учитывать, что жара может отразиться на значениях артериального давления (как в сторону снижения, так и повышения), влиять на частоту сердечных сокращений. Если пульс участился, значит, нагрузка на сердце и сосуды повышена.
— Летом желательно работать до полудня и после трех часов, в жаркий период отдыхать в теньке. С потом испаряется много влаги из организма, из-за чего может подскочить давление и разболеться голова. Поэтому следует пить много жидкости, лучше воды или несладкий морс из ягод.
Что такое боль в желудке
Боль в области желудка называют гастралгией. Ее причиной может быть множество факторов. Это и серьезные патологии внутренних органов, и незначительное недомогание временного характера, например, после слишком обильной еды.
Боль в желудке легко спутать с неприятными ощущениями в других органах, расположенных в брюшной полости и забрюшинном пространстве:
- тонком и толстом кишечнике,
- почках,
- аппендиксе,
- селезенке,
- желчном пузыре,
- печени,
- поджелудочной железе.
Часто боль в желудке сопровождается другими симптомами нарушений работы желудочно-кишечного тракта — тошнотой, рвотой, диареей.
Как болит желудок
Чтобы определить, что болит именно желудок, нужно представлять его анатомию. Желудок располагается в брюшной полости сразу под диафрагмой. Его форма и размер постоянно меняются в зависимости от количества съеденной пищи. Большая часть органа расположена слева непосредственно под ребрами, а меньшая — сразу под грудиной (рис. 1). Эта область называется эпигастральной.
К задней стенке желудка примыкают поджелудочная железа, селезенка и верхняя часть левой почки.
Боль в желудке обычно локализуется в верхней части живота — эпигастрии, но в этой же области болевые ощущения могут появляться при панкреатите, желчнокаменной болезни и даже при инфаркте миокарда и аневризме аорты (рис. 2).
Острая и сильная «кинжальная» боль характерна для прободения язвы желудка и перитонита. При расстройстве желудка боль локализуется слева под ребрами, признак хронического гастрита с пониженной кислотностью — боль в середине живота, при поражении тела желудка жалобы связаны с болезненными ощущениями над пупком.
Но локализация боли — не однозначный признак заболеваний желудка. Например, боль в левой части живота часто возникает при остеохондрозе и сердечно-сосудистых патологиях. У женщин такая боль может появляться при патологиях яичников и матки.
С наибольшей вероятностью о проблемах с желудком свидетельствует боль, появляющаяся после еды или при длительном перерыве между приемами пищи. Но и в этом случае установить ее причину можно только после всестороннего обследования.
Чем опасен артрит голеностопа и стопы
Болезнь опасна тем, что часто протекает незаметно и приводит к полной утрате суставной функции, то есть, человек становится инвалидом. Опасны также и острые гнойные осложнения артрита голеностопного сустава.
 Артриты стопы и голеностопа начинаются постепенно, незаметно
Артриты стопы и голеностопа начинаются постепенно, незаметно
Стадии
Выделяют несколько стадий развития болезни. Воспалительный процесс при этом развивается постепенно, переходя в дегенеративно-дистрофический:
- Ранняя – воспаление. Отекает синовиальная оболочка, в суставной полости появляется воспалительный экссудат. Боли умеренные отечность и покраснение отсутствуют или выражены незначительно.
- Явная – воспалительно-пролиферативный процесс. Синовиальная оболочка увеличивается в объеме, на хряще появляются эрозии, в суставной полости разрастаются мягкие грануляции соединительной ткани (процесс пролиферации – разрастания). Усиливается воспалительный процесс. Внешне это проявляется усилением отеков, покраснения и болей.
- Прогрессирующая – мягкий анкилоз. Хрящ разрушается, мягкие грануляции превращаются в плотную соединительную ткань, разрастающуюся в полости сустава. Появляются костные разрастания. Сустав постепенно теряет свою подвижность. Боли, отечность и покраснения продолжают беспокоить постоянно или на фоне обострений.
- Запущенная – полная неподвижность (костный анкилоз). Хрящевой ткани нет, костные разрастания соединяют суставные поверхности голеностопа, что исключает движения в голеностопе и стопе (анкилоз голеностопа). Боли постоянные, развивается артрит стопы с ограничением ее функции.
Возможные осложнения
Если артрит голеностопного сустава не лечить или лечить самостоятельно домашними средствами, то возможно развитие следующих осложнений:
- гнойные процессы – абсцессы, флегмоны, сепсис;
- подвывихи и вывихи голеностопа;
- развитие артрита стопы;
- неподвижность голеностопа и невозможность передвигаться без вспомогательных приспособлений.
Как лечить
Курс лечения утверждается врачом после постановки диагноза. Продолжительность терапии зависит от степени тяжести травмы и общего состояния здоровья пациента.
Терапия заключается в следующем:
- Снять воспалительный процесс и боль (три раза в день использовать нестероидные противовоспалительные средства).
- Убрать напряжения в мышцах и связках (проколоть миорелаксанты).
- Привести в нормальное состояние подвижность позвоночника (физиопроцедуры).
Первая помощь
Оказание первой помощи при сорванной спине:
- Больной должен занять горизонтальное положение на твердой и ровной поверхности, не сгибая спину, чтобы избежать новых болевых приступов.
- Вызвать скорую помощь или самостоятельно транспортировать больного в больницу.
- По возможности сделать холодный компресс пострадавшему, что может облегчить его состояние.
- Пораженный участок зафиксировать тугой повязкой.
Медикаментозное лечение
Лечение медикаментозными препаратами назначается врачом с учетом отсутствия у больного аллергических реакций.
- Для устранения острой боли изначально используют медикаменты в виде уколов. После перерастания сильной боли в ноющую, назначают таблетки (Анальгин, Баралгин).
- Чтобы убрать воспаление и отек тканей используют Диклофенак, Ибупрофен и другие нестероидные препараты.
- Для устранения такой симптоматики как спазмы мышечной ткани, применяют миорелаксанты (Мепротан, Баклофен).
- На третий день основного лечения используют согревающие гели (Капсикам, Финалгон и другие) и бальзамы.
- Для профилактики дистрофических процессов назначают Хондроксид, Мукосат.

Физиотерапия и массаж
Ускорить процесс восстановления мышц и связок возможно благодаря таким физиологическим процедурам как:
- Электрофорез — ультразвуковая процедура, с помощью которой лекарство быстро проникает к поврежденному участку.
- Ударно-волновая терапия.
- Лечение лазером.
- Иглоукалывание.
- Прогревание.
- Массаж.
- ЛФК.
Народные средства
Если спина сорвана в легкой форме, после обращения к врачу можно прибегнуть к народной медицине. В первые двое суток нельзя использовать тепло или холод на пораженный участок.
Быстро вылечить спину дома можно простым и доступным средством — соляным компрессом. Для его приготовления нужно 1 ст. л. соли растворить в 1 литре кипяченой воды. К больному месту прикладывают намоченную солевым раствором овечью шерсть, фиксируют полотенцем на 1,5 часа.
Хирургическое вмешательство
Если назначенное лечение не помогает пациенту, специалисты предлагают больному оперативное вмешательство. Чаще всего оперируют людей с межпозвоночными грыжами, со смещением позвонков, радикулитами.
Причины
Причины развития артрита голеностопного сустава разные. Очень часто суставное воспаление развивается после перенесенной травмы. Закрытая травма сопровождается асептическим воспалением, которое может пройти самостоятельно.
Причиной развития гнойного артрита голеностопа и стопы –последствия попадания в суставную полость кокковой инфекции после открытых травм, оперативных вмешательств или внутрисуставных инъекций. Иногда причиной патологического процесса является перенесенная некоторое время назад половая или кишечная инфекция. Такой артрит называют реактивным, и он имеет наследственную предрасположенность. Еще одно заболевание, имеющее генетическую основу – ревматоидный артрит, механизм развития которого связан с аутоиммунными процессами (аллергией на собственные ткани больного). Инфекционный артрит развивается на фоне специфических инфекций: бруцеллеза, сифилиса, гонореи, туберкулеза. Голеностоп при этом поражается относительно редко, обычно при гонорее.
Причиной артрита могут быть также псориаз, подагра, заболевания желудочно-кишечного тракта (ЖКТ), соединительной ткани и др.
Для наследственной патологии характерно наличие пусковых (триггерных) факторов, дающих толчок началу заболевания. Это перенесенные инфекции, переохлаждения, стрессы, наличие очагов инфекции и сопутствующих заболеваний, лишняя масса тела, малоподвижный образ жизни, тяжелые физические нагрузки, неблагоприятные условия жизни. Есть и профессиональные вредности. Риск развития артрита голеностопа повышается у лиц таких профессий, как танцоры, грузчики, спортсмены-тяжелоатлеты, военные некоторых родов войск и др.