Возможные осложнения при гипогликемии
Если при наличии симптомов гипогликемии, которые описаны выше, не будет оказана необходимая помощь, развивается вторая стадия гипогликемии. Она характеризуется появлением слуховых, обонятельных и зрительных галлюцинаций, парестезий ー ложных ощущений (ползания мурашек по коже, фантомных болей и др.).
Далее у больного пропадает зрение, развиваются судороги, он теряет сознание и впадает в кому.
Отличить гипогликемическую кому от других можно по таким признакам:
- падение артериального давления, слабый пульс;
- поверхностное дыхание;
- кожа бледная, холодная, влажная и липкая;
- тонус глазных яблок снижен;
- от человека не пахнет ацетоном (как при кетоацидотической коме у диабетиков).
Клинические различия между формами аутоиммунной гипогликемии
И при инсулиновом аутоиммунном синдроме, и при инсулинорезистентности типа В могут наблюдаться гипогликемия натощак, постпрандиальная гипогликемия или оба варианта. Дифференциальная диагностика между этими двумя синдромами, как правило, основана на клинической и биохимической оценке (табл. 1) .
Таблица 1. Дифференциальная диагностика форм аутоиммунной гипогликемии
Характеристики | Инсулиновый аутоиммунный синдром | Инсулинорезистентность типа В |
Тип гипогликемии | Натощак, постпрандиальная, обе | Натощак, реже постпрандиальная |
Гипергликемия | Непостоянно | Часто |
Уровень инсулина | Очень высокий | Высокий |
Уровень С-пептида | Очень высокий | Высокий |
Уровень проинсулина | Очень высокий | Высокий |
Пол | Мужчины и женщины | В основном женщины |
Возраст, лет | 40–80 | 40–50 |
Раса | В основном европеоиды | Афроамериканцы |
Черный акантоз | Редко | Часто |
Гиперандрогения | Нет | Часто |
Сопутствующие ревматологические заболевания | Да | Часто |
Сопутствующие гематологические заболевания | Да | Часто |
Провоцируется лекарственными препаратами | Да | Нет |
Антитела к инсулину | Повышены | Обычно нет |
Антитела к рецептору инсулина | Обычно нет | Повышены |
Ответ на терапию | Обычно хороший | Слабый |
Адаптировано из Lupsa B.C., Chong A.Y., Cochran E.K., Soos M.A., Semple R.K., Gorden P. Autoimmune Forms of Hypoglycemia Medicine. May 2009; 88 (3): 141–153
При ИАС уровни инсулина, C-пептида и проинсулина чрезвычайно высоки , значительно выше, чем при инсулинорезистентности типа В. Все пациенты с ИАС имеют высокие титры специфических для инсулина аутоантител, и эти антитела вызывают ложное повышение уровня инсулина. При инсулинорезистентности типа В повышены антитела к инсулиновым рецепторам .
Большинство пациентов с ИАС хорошо отвечают на терапию глюкокортикоидами, при этом эпизоды гипогликемии либо становятся более редкими, либо ликвидируются. У пациентов с инсулинорезистентностью типа В реакция на терапию вариабельна, они хуже отвечают на терапию .
Определение, симптомы и классификация гипогликемии
В международной практике гипогликемия определяется как уровень глюкозы в сыворотке ниже 70 мг/дл. Следует подчеркнуть, что степень гипогликемии определяется исходя из клинической ситуации, а не величины гликемии:
- У людей с пониженной гликемией без клинических симптомов диагностируется так называемая бессимптомная гипогликемия;
- Когда пациент способен реагировать (потреблять углеводы) ставится легкая гипогликемия;
- Когда при приступе требуется помощь окружающих людей и парентеральное лечение (внутривенная глюкоза, внутримышечный глюкагон) определяется тяжелая гипогликемия.
Симптомы гипогликемии можно разделить на две группы:
- адренергические (повышенное потоотделение, бледность, тахикардия, беспокойство, чувство голода и дрожание рук);
- нейрогликопенические (со стороны центральной нервной системы — сонливость, раздражительность, нервозность, нарушение памяти, речи и зрения, трудности с концентрацией внимания, обморок).
Крайней клинической формой является полная потеря сознания, которая представляет собой опасное для жизни состояние.
Появление клинических симптомов очевидно индивидуально, но считается, что:
- секреция контррегуляторных гормонов (адреналина, глюкагона, кортизола) происходит уже при значениях в диапазоне 65-70 мг/дл;
- адренергические симптомы возникают при уровне глюкозы 55-65 мг/дл;
- нейрогликопения фиксируется при глюкозе ниже 55 мг/дл.
Очень важная особенность — выявление продромальных симптомов гипогликемии. Они обычно усиливаются незаметно.
Пациент отмечает:
- потливость;
- чувство голода;
- беспокойство;
- дрожание рук.
Раннее выявление этих симптомов позволяет быстро измерить уровень глюкозы в крови и адекватно быстро принять меры, предотвращая возникновение тяжелой гипогликемии.
Следует также подчеркнуть, что в зависимости от клинической ситуации начальные симптомы гипогликемии могут также возникать при более высоких уровнях глюкозы в сыворотке (например, 100-150 мг/дл). Это происходит у пациентов с хронической гипергликемией и с сохранением «метаболической памяти» при более высоком уровне глюкозы.
Окружающие люди часто обращают внимание на изменение у диабетика тембра голоса в ситуации продромальных симптомов гипогликемии. Исследование профессионального акустического анализа параметров голоса при гипогликемии показало значительное изменение по сравнению с нормо- и гипергликемией – возможно, в будущем анализ параметров голоса станет простым и быстрым методом выявления ранней гипогликемии.
Симптомы гипогликемии
| Адренергические | Нейрогликопения | Продромальные |
| Потливость; бледность; тахикардия; чувство страха; голод; дрожащие руки; изменение тона голоса | Сонливость; раздражительность; нервозность; нарушения памяти; нарушения речи; нарушения зрения; недостаточная концентрация; обморок; путанность сознания; потеря сознания | Нервозность; потливость; чувство тревоги; голод; изменение тона голоса |
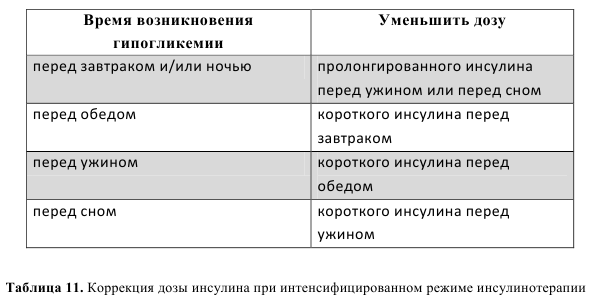
Коррекция дозы инсулина при гипогликемии
Коррекцию дозы нужно проводить только тогда, когда причиной низкого содержания сахара крови является избыточная доза инсулина, а не прочие причины, о которых говорилось выше.
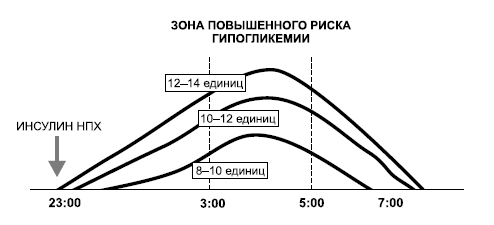
Поэтому после того, как гипогликемия была купирована и все проявления гипогликемии исчезли, необходимо проанализировать возможные причины ее возникновения. Если гипогликемия была связана с тем, что по каким-то причинам было пропущено время обычного приема пищи, была незапланированная физическая нагрузка или ошибочно введена слишком большая доза инсулина, то на следующий день необходимо принять все меры для предупреждения гипогликемии, не меняя при этом дозу инсулина. Если при отсутствии явных причин и при неизменной дозе инсулина на следующий день гипогликемия повторяется, то дозу инсулина нужно снижать (рис. 9).
При этом снизить нужно дозу того инсулина, в период действия которого произошла гипогликемия, на 5-10%, округлив до целых чисел.
Ниже приводятся рекомендации по изменению дозы инсулина в соответствии с уровнем сахара при различных режимах инсулинотерапии.
Интенсифицированный режим — инсулин длительного действия или средней продолжительности действия 1-2 раза в сутки (перед завтраком и 72 перед ужином или сном) и инсулин короткого действия перед завтраком, обедом и ужином (табл. 11).
Традиционный режим — инсулин длительного действия или средней продолжительности действия и инсулин короткого действия перед завтраком и ужином (табл. 12).

Даже если у пациента нет глюкометра, но есть симптомы, похожие на гипогликемию, нужно дать глюкозу. Больной диабетом всегда должен иметь при себе легкоусвояемые углеводы!!!
Как работает витамин D
Витамин D называют «солнечным витамином», потому что он вырабатывается естественным образом в ответ на воздействие солнечных ультрафиолетовых лучей B (UVB).
На самом деле витамин D — это не витамин, а сборное название разных форм биологически активных веществ. В естественных условиях он поступает в организм в двух формах — эргокальциферол (D2) и холекальциферол (D3).
D2 может поступать только с пищей, а D3 синтезируется в коже человека из холестерола под воздействием солнца. Затем в печени витамин D превращается в 25-оксихолекальциферол (25-ОН-D3). А далее в почках он переходит в самую активную форму витамина D — кальцитриол, который рассматривается как сильнодействующий гормон.
Единицы измерения
— в фармакологии это единица измерения дозы вещества, основанная на его биологической активности. Количество вещества в 1 МЕ для разных классов веществ — совершенно разное, но измерение в МЕ используют из-за его удобства и широкой практики. Например:
- 1 МЕ витамина D: биологический эквивалент 0,025 мкг холе- или эргокальциферола;
- 1 МЕ препаратов инсулина: биологический эквивалент 34,7 мкг человеческого инсулина.
нмоль/л (наномоль на литр) и нг/мл (нанограмм на миллилитр) — это стандартные единицы измерения веществ, наиболее часто вы их встречаете в результатах медицинских анализов. В Интернете есть много калькуляторов для их пересчета.
Тяжелая гипогликемия – симптомы, лечение
Если же появились признаки гипогликемии, а меры по их устранению не приняты, то симптомы гипогликемии будут усиливаться, что может привести к развитию тяжелой гипогликемии, для выведения из которой требуется помощь окружающих.
К основным симптомам тяжелой гипогликемии относятся:
- спутанность мыслей;
- нарушение координации движений;
- нарушение речи;
- судороги;
- потеря сознания;
- кома.
Развитие тяжелой гипогликемии — это очень опасно, но надо не бояться, а просто научиться рано замечать и быстро реагировать на гипогликемию. И как можно быстрее помочь своему организму, съев кусочек сахара или другие углеводы.
Для лечения тяжелых гипогликемий создан специальный препарат Глюкоген, который является аналогом гормона глюкагона, вырабатываемого поджелудочной железой. Вводится препарат подкожно или внутримышечно в дозе 0,5 мл (детям до 7 лет) или 1,0 мл (старше 7 лет и взрослым). Глюкоген начинает действовать очень быстро, заставляя печень выбросить в кровь запасы сахара. И после того как состояние улучшается и ребенок приходит в сознание, необходимо выпить 200 мл сока и съесть кусок хлеба, чтобы уровень сахара в крови не понизился повторно.
Поэтому для предупреждения развития гипогликемии необходимо всегда иметь с собой продукты, которые могут быстро повысить уровень сахара крови (5-6 кусков сахара, или маленький пакетик сока, или небольшая бутылка другого сладкого напитка, например лимонада). Школьные учителя должны понимать и разрешать ребенку иметь одну «привилегию» — есть во время урока, когда это необходимо.
Для повышения сахара крови при гипогликемии не следует есть шоколад, печенье, вафли, мороженое, яблоки, бутерброды, пить молоко или кефир: эти продукты достаточно долго всасываются в кровь, медленно повышая уровень сахара, и не помогут быстро повысить содержание сахара в крови.
Можно ли избежать гипогликемии? К сожалению, если стремиться к хорошим, близким к норме показателям сахара в крови, полностью избежать гипогликемий невозможно. При хорошей компенсации сахарного диабета легкие гипогликемии неизбежны, и 1-2 эпизода в течение недели считается нормальным явлением.
Как лучше измерять уровень глюкозы
Наиболее достоверное определение уровня глюкозы в организме дает лабораторное измерение венозной плазмы. Измерение капиллярной крови с помощью глюкометра может отличаться от венозного до 15-20%.
Лабораторное исследование крови
Это связано не с техническими дефектами, а с другим методом калибровки и определения концентрации глюкозы в портативных измерительных приборах. Поэтому мы используем измерения глюкометра не для выявления диабета, а для контроля эффективности его лечения.
В случае гипергликемии порядка 200 мг/дл разница в 20% незначительна, тогда как в случае низкой гликемии эта разница становится значительной. Пациент с глюкозой 80 мг/дл может иметь фактические уровни глюкозы 65 мг/дл. Возникает вопрос: не следует ли реагировать раньше и при более высоких значениях?
Наряду с разработкой новых технологий, комфорт жизни пациентов также улучшился с точки зрения гликемического мониторинга и эффективной регистрации низкого уровня глюкозы в крови. Уже разработаны системы непрерывного мониторинга подкожной глюкозы. Они предназначены и для инсулиновой помпы, и могут использоваться в качестве независимого устройства для контроля уровня глюкозы.
Это представляет особую ценность для пациентов, которые не чувствуют явных признаков гипогликемии, и им важно получать сигналы о склонности к приступам гипогликемии вместе с определением скорости снижения или увеличения концентрации глюкозы с течением времени. Это дает возможность своевременно реагировать и полностью предотвращать возникновение биохимической и клинически выраженной гипогликемии.
Особенности обмена витамина D у пожилых
Дефицит витамина D может развиться в любом возрасте, но пожилые люди особенно к нему склонны. Причины этого можно условно объединить в три группы:
- недостаточное поступление витамина D,
- замедленный метаболизм витамина D,
- повышенный расход витамина D.
Рассмотрим каждую группу причин подробнее.
Недостаточное поступление витамина D
Витамин D может поступать в организм с пищей. Но для пожилых людей такая диета будет тяжелой, потому что продукты, богатые витамином D, — очень жирные. Красная рыба, печень трески, сыры, желтки, сливочное масло — всё это не противопоказано пожилому человеку, но употреблять такую еду следует умеренно, поэтому она не покрывает потребности организма в витамине D. К тому же не каждый пенсионер может позволить себе стейк из лосося на обед, чтобы получить порцию необходимого ему витамина. Богатая витамином D сельдь — популярный и доступный продукт — чаще всего употребляется в соленом виде и в большом количестве может спровоцировать подъем артериального давления.
Замедленный метаболизм витамина D
Еще один путь, которым витамин D попадает в организм — синтез в коже под действием ультрафиолетовых лучей. Этот процесс в пожилом возрасте тоже осложняется. Многие люди в возрасте реже бывают на солнце из-за обездвиженности, плохого самочувствия, некоторых заболеваний. Причем в большей части нашей страны естественного солнечного освещения попросту недостаточно, чтобы кальциферол синтезировался в необходимых организму объемах. Даже при длительном пребывании там, где много солнца, у пожилого человека все равно не вырабатывается достаточное количество витамина D. Связано это с естественными процессами старения в коже, снижением способности к синтезу этого витамина, интенсивности микроциркуляции крови и обмена веществ.
Помимо замедления синтеза кальциферола, в связи со старением замедляется и его преобразование в печени, из-за чего организм страдает от дефицита активных форм витамина D.
Процесс трансформации витамина D в его активную форму замедляется и при хронических заболеваниях почек.
Повышенный расход витамина D
Теоретически, замедляющийся в стареющем организме метаболизм должен снижать расход витамина D, но на самом деле потребность в кальцифероле, наоборот, возрастает. Одной из причин этого являются естественные изменения кальциевого обмена и их следствие — остеопороз.
Кроме того, к повышенной потребности в витамине D приводят некоторые эндокринные нарушения (в особенности заболевания паращитовидных желез), некоторые инфекционные заболевания (особенно туберкулез), онкологические заболевания.
В пожилом возрасте не редкость — избыточная масса тела. Доказано, что у людей с лишним весом основная часть витамина D находится в накопленном жире — под кожей и вокруг внутренних органов. Это приводит к дефициту свободных форм кальциферола, циркулирующих в крови и активно участвующих в процессах обмена веществ.
Симптоматика гипогликемии
Клинические проявления гипогликемии складываются из ряда симптомов, которые объединяют в категории общих нарушений, вегетативных или нейрогенных, неврологических или нейрогликопенических, метаболических.
Симптомы общего характера и нейрогенные признаки появляются уже при снижении уровня глюкозы до 3,3 – 3 ммоль/л. Больные, как правило, предъявляют жалобы на учащение сердцебиения, повышенную нервозность и тревожность, повышенное потоотделение, чувство голода, жжение в подложечной области. При осмотре можно выявить бледность кожных покровов, дрожание кистей, нарушение чувствительности.
Нейрогликопеническими симптомами, указывающими на энергетический недостаток в головном мозге, являются жалобы больных на слабость, повышенную утомляемость, снижение концентрации внимания, головные боли и головокружение. Пациенты и их ближайшее окружение могут отмечать также нарушения со стороны органов зрения и речи, изменения поведения, судороги.
При резком снижении уровня глюкозы в крови развивается тяжелейшее осложнение – гипогликемическая кома, характеризующаяся потерей сознания и отсутствием чувствительности на различные раздражители.
Признаки гипогликемии не всегда проявляются постепенно. Обычно признаками начальной стадии гипогликемии являются сильный голод, дрожание рук, потливость, тахикардия, раздражительность, чувство агрессии и страха. Если своевременно устранить эти признаки употреблением в пищу продуктов, содержащих легкоусвояемые углеводы, процесс может обратиться бесследно. Однако, в случае несвоевременного купирования этого состояния, оно усугубляется присоединением таких неврологических признаков, как двоение в глазах, потеря способности к ориентации, галлюцинации. Состояние пациентов сходно с картиной глубокого алкогольного опьянения или истероидной реакцией. При отсутствии коррекции гипогликемического состояния на этой стадии состояние больных обычно усугубляется усилением возбужденного состояния, появлением рвоты, появлением клонических и тонических судорог, помутнением и потерей сознания с последующим наступлением комы.
Пациенты с длительным наличием в анамнезе декомпенсированного сахарного диабета могут наблюдать вышеописанную симптоматику гипогликемии при уровне глюкозы в крови 5-7 ммоль/л. Это так называемая ложная гипогликемия. Именно поэтому для подтверждения диагноза нельзя опираться лишь на клинические признаки, необходимы данные лабораторных исследований, которые могут подтвердить ложность или истинность гипогликемии.
Первая помощь при гипогликемической коме
Если у человека наблюдаются признаки гипогликемии слабой степени (без нарушения сознания, судорог и галлюцинаций), достаточно восполнить дефицит глюкозы простыми углеводами:
- леденец;
- столовая ложка меда или сахара;
- чай с сахаром или сладкий сок;
- кусочек молочного шоколада;
- глюкоза в таблетках (диабетики со склонностью к гипогликемии, как правило, носят их с собой).
Даем пострадавшему что-то из предложенного и ждем. Если через 15-20 минут улучшения нет, вызываем скорую помощь.
Если человек уже без сознания, дать ему съесть или выпить сладкого не получится, вызывайте скорую помощь.
Лечение гипогликемии
Пациентам в сознании рекомендуется принять 15 г глюкозы с осуществлением гликемического контроля через 15 минут. Если гипогликемия сохраняется, процедуру следует повторить.
Когда существует риск рецидива гипогликемии (например, после физической нагрузки или после употребления алкоголя), следует потреблять сложные углеводы и контролировать уровень глюкозы.
Сложные углеводы
В бессознательном состоянии рекомендуется внутривенное введение 20% раствора глюкозы (0,2 г глюкозы на кг массы тела) с последующей инфузией 10% глюкозы. Если нельзя вводить внутривенно глюкозу, следует вводить 1 мг глюкагона внутримышечно или подкожно. Придя в сознание, пациент должен потреблять 10-20 г сложных углеводов перорально.
Важно помнить о необходимости определения причины гипогликемии – пациентам после приема сульфонилмочевины может потребоваться несколько часов инфузии глюкозы. После выявления причины гипогликемии, она должна быть включена в лечение пациента, чтобы минимизировать риск повторной гипогликемии
8 продуктов, которые снижают уровень сахара в крови
Организм диабетика не вырабатывает достаточное количество инсулина или не может правильно его использовать, поэтому в крови накапливается глюкоза. Постоянно высокий уровень глюкозы в крови (гипергликемия) разрушает кровеносные сосуды и нервы, приводит к проблемам со зрением, сердцем и почками. Один из способов контролировать уровень сахара в крови — вводить в меню продукты, снижающие уровень глюкозы. Речь идет о продуктах, которые организм медленно поглощает.
Цельнозерновой хлеб
Хлеб из цельного зерна имеет низкий гликемический индекс (ИГ) и содержит меньше углеводов, чем классический белый хлеб. Он содержит необходимые белки, аминокислоты, липиды, минералы и витамины
Это также помогает поддерживать здоровый вес, что крайне важно при диабете. В цельнозерновом хлебе много клетчатки, которая связывает воду
Это улучшает пищеварение и предотвращает запоры.
Цельнозерновой хлеб снижает уровень так называемого плохого холестерина, минимизируя риск сердечно-сосудистых заболеваний.
Однако не переусердствуйте: в больших количествах такие продукты вызывают метеоризм.
Чеснок
Чеснок является не только популярной пищевой добавкой, но и компонентом многих лекарств от диабета. Соединения, содержащиеся в чесноке, снижают уровень сахара в крови, улучшая чувствительность к инсулину и его секрецию.
Исследование, проведенное в 2013 г. показало, что у людей, принимающих метаформин и чеснок два раза в день, уровень сахара в крови после еды значительно снижается.
Овсянка и овсяные отруби
Овсяные отруби значительно снижают уровень сахара в крови при условии, что они готовятся быстро или вообще подаются без варки, залитые горячим молоком.
Овес содержит бета-глюканы, снижающие уровень глюкозы и инсулина после еды, улучшающие чувствительность к инсулину и снижающие уровень липидов в крови. Гликемический индекс овса — 55.
Орехи
Исследования показывают, что орехи очень полезны для диабетиков. Наилучшее результаты достигаются у людей, которые заменяют углеводы только ими.
Орехи содержат ненасыщенные омега-6 жирные кислоты и являются отличным источником витамина Е, минералов — магния, калия, фосфора. Орехи также отличаются высоким содержанием клетчатки. Их IG — 55.
Бобовые
Бобовые — бобы, горох, нут и чечевица имеют очень низкие значения IG. Они также являются хорошим источником клетчатки, сложных углеводов и белка, поддерживающих нормальный уровень сахара в крови. Исследование в 2012 г. подтвердило, что включение бобовых в рацион улучшает гликемический контроль и снижает риск развития ишемической болезни сердца у людей с диабетом 2 типа.
Бобовые лучше всего есть в свежем виде, после термической обработки. Следует избегать консервированных продуктов: они содержат сахар и простые крахмалы.
Йогурт
Ежедневное употребление натурального йогурта без сахара, крахмала и ароматических добавок, снижает риск развития диабета 2 типа. Йогурты имеют низкий гликемический индекс, но способны хорошо утолять голод.
Сладкий картофель — топинамбур
Американская Диабетическая Ассоциация (ADA) рекомендует включать топинамбур в рацион диабетиков. Этот корнеплод содержит медленные углеводы (гликемический индекс = 54), является источником ликопина, снижающего риск развития сердечных заболеваний и некоторых видов рака, антоцианов — сильных антиоксидантов, лютеина, улучшающего зрение.
Кроме того, сладкий картофель содержит много минеральных соединений: кальция, фосфора, калия, натрия, магния, серы, хлора, железа, йода, а также небольшие количества марганца, меди, молибдена и селена. Клубни также содержат витамины группы В (особенно витамин В6), витамин С, фолиевую кислоту и витамин Е.
При повышенном сахаре или желании похудеть, нужно грамотно составить диету. Для этого потребуется сдать несколько видов анализов на сахар и гормоны — что именно сдавать скажет эндокринолог. Этот же врач, получив результаты тестов, составит индивидуальную диету.
Признаки гипогликемии
Недостаток глюкозы проявляется характерными симптомами со стороны ЦНС и других внутренних органов
Такое состояние чаще всего встречается у с сахарным диабетом, поэтому для них и их близких важно знать симптомы гипогликемии и уметь ее распознать.. При снижении плазменной концентрации глюкозы организм испытывает острый дефицит энергии, это проявляется такими симптомами, как сильный голод, мышечная слабость
Голодающий организм активирует симпато-адреналовую систему, выбрасывает в кровь гормоны стресса. И-за этого в первые минуты гипогликемии наблюдается повышенная возбужденность, ускоренное сердцебиение, раздражительность, страх, дрожание рук, бледность, расширение зрачков.
При снижении плазменной концентрации глюкозы организм испытывает острый дефицит энергии, это проявляется такими симптомами, как сильный голод, мышечная слабость. Голодающий организм активирует симпато-адреналовую систему, выбрасывает в кровь гормоны стресса. И-за этого в первые минуты гипогликемии наблюдается повышенная возбужденность, ускоренное сердцебиение, раздражительность, страх, дрожание рук, бледность, расширение зрачков.
Это состояние быстро сменяется такими симптомами:
- общая слабость, недомогание;
- неспособность к концентрации внимания;
- головокружение, головная боль;
- двоение в глазах;
- нарушение речи;
- неадекватное поведение;
- судорожные припадки;
- сонливость, заторможенность;
- потеря сознания.
Источники
- Sieradzki J. (red.): Диабет. Via Medica, Gdańsk 2015, tom II, s. 539–542.
- Skyler J.S., Bergenstal R., Bonow R.O. i wsp.: Интенсивный гликемический контроль и профилактика сердечно-сосудистых приступов: значение испытаний ACCORD, ADVANCE и VA Диабет: положение о позиции Американской ассоциации диабета и научное заявление Американца Фонд Кардиологического колледжа и Американская кардиологическая ассоциация. J Am Coll Cardiol 2009, 53: 298–304.
- Advance Collaborative Group, Patel A., MacMahon S. i wsp.: Интенсивный контроль уровня глюкозы в крови и сосудистые исходы у пациентов с диабетом 2 типа. N Engl J Med 2008, 358: 2560–2572 doi:10.1056/NEJMoa0802987.
- ACCORD Study Group, Gerstein H.C., Miller M.E., Genuth S. i wsp.: Долгосрочные эффекты интенсивного снижения уровня глюкозы на сердечно-сосудистые исходы. N Engl J Med 2011, 364: 818–828 doi:10.1056/NEJMoa1006524.
- Fisher B.M., Gillen G., Hepburn D.A. i wsp.: Сердечные реакции на острую инсулин-индуцированную гипогликемию у людей. Am J Physiol 1990, 258(6 part 2): H1775–H1779.
- Galloway P.J., Thomson G.A., Fisher B.M. i wsp.: Инсулин-индуцированная гипогликемия вызывает повышение уровня С-реактивного белка. Diabetes Care 2000, 23: 861–862.
- Meinhold J., Heise T., Rave K. i wsp.: Электрокардиографические изменения при инсулин-индуцированной гипогликемии у здоровых людей. Horm Metab Res 1998, 30: 694–697.
- Gruden G., Giunti S., Barutta F. i wsp.: Продление интервала QTc независимо связано с тяжелыми гипогликемическими приступами при диабете 1 типа из исследования осложнений EURODIAB IDDM Diabetes Care 2012, 35: 125–127.
- Frier B.M.: Как гипогликемия может повлиять на жизнь человека с диабетом. Diabetes Metab Res Rev 2008, 24: 87–92.
- Anderbro T., Gonder-Frederick L., Bolinder J. i wsp.: Страх гипогликемии: связь с гипогликемическим риском и психологическими факторами, Acta Diabetologica 2015, 52(3): 581.
- Nakar S., Yitzhaki G., Rosenberg R., Vinker S.: Переход к инсулину при диабете 2 типа: неправильное представление семейных врачей о страхах пациентов способствует существующим барьерам. J Diabetes Complications 2007, 21: 220–226.
- Cryer P.E.: Гипогликемия является ограничивающим фактором в лечении диабета. Diabetes Metab Res Rev 1999, 15: 42–46.
У кого возможна гипогликемия: причины
Возможность появления приступов гипогликемии у пациентов с диабетом оценивается (в зависимости от источника) в диапазоне 5–50% (по крайней мере, с одним эпизодом в год). Приступы случаются чаще всего у пациентов, получавших инсулин.
Наиболее распространенные причины возникновения гипогликемии:
- неправильная оценка дозы инсулина;
- пропуск приема пищи (или неправильный прием пищи);
- внезапные или значительные физические нагрузки.
Отсутствие адренергических симптомов является результатом вегетативной невропатии. В крайних случаях пациенты не имеют каких-либо ранних признаков гипогликемии, и первым признаком гипогликемии часто является полная потеря сознания и чрезвычайно низкий уровень глюкозы в сыворотке крови. Это несет в себе огромный риск необратимого повреждения мозга и даже смерти.
Потеря сознания
В этой группе пациентов каждый приступ гипогликемии увеличивает риск нового приступа, поэтому пациенты при раннем выявлении низкого уровня глюкозы требуют особого внимания. Это явление называется неосознанием гипогликемии.
Еще одна группа повышенного риска — пациенты с длительным диабетом 1 типа, осложненным вегетативной желудочно-кишечной невропатией. Наиболее распространенным расстройством в этом случае является гастропарез, при котором желудочно-кишечный тракт очень медленно работает, а некоторые из потребляемых питательных веществ не всасываются. Это приводит к значительной непредсказуемости при определении питательного состава пищи и значительным проблемам в корректировке правильной дозы инсулина.
Особое внимание в отношении риска гипогликемии требуется пациентам с так называемым вторичным сахарным диабетом, наступившим в результате хронического панкреатита или после удаления поджелудочной железы. В этой группе пациентов отсутствие типичной гипогликемии обусловлено общим дефицитом глюкагона, вызванным основным заболеванием, и синдромом мальабсорбции, вызванным недостаточностью секреции экзокринной железы поджелудочной железы
Следует также отметить, что так называемая функциональная (реактивная) гипогликемия может возникнуть у людей без диабета. Это обычно имеет место у людей с избыточным весом и ожирением, инсулинорезистентностью и вторичной гиперинсулинемией.
В этой группе пациентов гипогликемия обычно возникает через 3 или 4 часа после еды. Приступы часто симптоматичны и могут привести к нейрогликопеническим реакциям и даже потере сознания. В пятичасовом тесте с нагрузкой глюкозой с определением инсулина очень большое увеличение его концентрации часто наблюдается на 2-й и 3-й час теста, после чего следует гипогликемия на 3-й или 4-й час. В этой группе основной процедурой является внедрение диеты, исключающей простые углеводы и основанной на продуктах с низким гликемическим индексом. Если диетотерапия неэффективна, используется метформин.
Аутоантитела к рецептору инсулина
Еще одним редким (точная распространенность неизвестна ) синдромом является инсулинорезистентность типа В, при которой гипогликемия обусловлена стимуляцией инсулиновых рецепторов антителами. Заболевание в большинстве случаев наблюдается у женщин (особенно у афроамериканских) с аутоиммунными заболеваниями в анамнезе, такими как первичный билиарный цирроз, миеломная болезнь, склеродермия, дерматомиозит, болезнь Ходжкина, тиреоидит Хашимото, синдром Шегрена и аутоиммунная тромбоцитопения . Почти у всех таких больных в начале заболевания диагностируют инсулинорезистентный сахарный диабет с acanthosis nigricans (черный акантоз) и гиперандрогению (у женщин). Однако у некоторых пациентов первоначально могут присутствовать симптомы гипогликемии без эпизодов повышения глюкозы или гипогликемии могут чередоваться с гипергликемиями. У пациентов с гипогликемией, как правило, определяется более высокий ИМТ, чем у больных с гипергликемией. По данным исследователей было выявлено, что 62% пациентов с гипергликемией имели ИМТ <25 кг/м2 и только 19% – ИМТ >30 кг/м2. Напротив, 33% больных с гипогликемическим синдромом имели ИМТ <25 кг/м2, а 67% –ИМТ >30 кг/м2 .
Развитие либо инсулинорезистентного сахарного диабета, либо гипогликемии зависит от соотношения антител, стимулирующих или блокирующих рецепторы инсулина. Аутоантитела к рецептору инсулина преимущественно поликлональные, относятся к классу IgG. Предполагается, что в низком титре данные антитела являются частичными агонистами рецептора инсулина, а в высоком титре проявляется их антагонистическое свойство. Этот механизм объясняет разнообразие клинических состояний: гипергликемии с последующей гипогликемией .
Гипогликемия в этих случаях купируется иммуносупрессивной терапией. Обычно назначается преднизолон в высокой начальной дозе с постепенным снижением до поддерживающей. Также возможно применение циклоспорина А и азатиоприна. Кроме того, в некоторых случаях проводится лечение плазмаферезом .
Заключение
Аутоиммунные формы гипогликемии – не такая редкая патология, как представлялось ранее, поэтому их следует исключать у любого пациента с гиперинсулинемической гипогликемией. Своевременная диагностика аутоиммунной гипогликемии с помощью определения антител к инсулину и рецептору инсулина, подробного опроса о применении определенных лекарственных препаратов, а также о сопутствующих заболеваниях поможет предотвратить неоправданное хирургическое вмешательство у пациентов, которые благополучно могут лечиться консервативно.
Источник финансирования. Поисково-аналитическая работа и подготовка статьи осуществлены в рамках выполнения государственного задания «Наследственные опухолевые синдромы и множественные эндокринные неоплазии: персонализация диагностики и лечения, прогнозирование рисков, идентификация ядерных семей» на 2018–2020 гг.
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
Заключение
- Жесткий гликемический контроль необходим для пациентов с СД 1-го типа, а также для многих пациентов с СД 2-го типа.
- Достижение адекватного целевого уровня глюкозы крови, однако, может привести к увеличению числа гипогликемических эпизодов, в том числе ночных, которые связаны с нарушениями производительности и связанного со здоровьем качества жизни, а также может поставить под угрозу ментальные функции пожилых пациентов.
- Кроме того, гипогликемия — это препятствие для внедрения более интенсивных методов лечения, что может уменьшает шансы достижения оптимального гликемического контроля.
- Новое поколение препаратов базального инсулина с длительным действием показало возможность обеспечения адекватного гликемического контроля, в той же степени, что инсулин Гларгин, но с уменьшением риска развития гипогликемии, особенно ночных эпизодов.
- Eliaschewitz FG, Barreto T. Concepts and clinical use of ultra-long basal insulin. Diabetology & Metabolic Syndrome. 2016;8:2. doi:10.1186/s13098-015-0117-1.