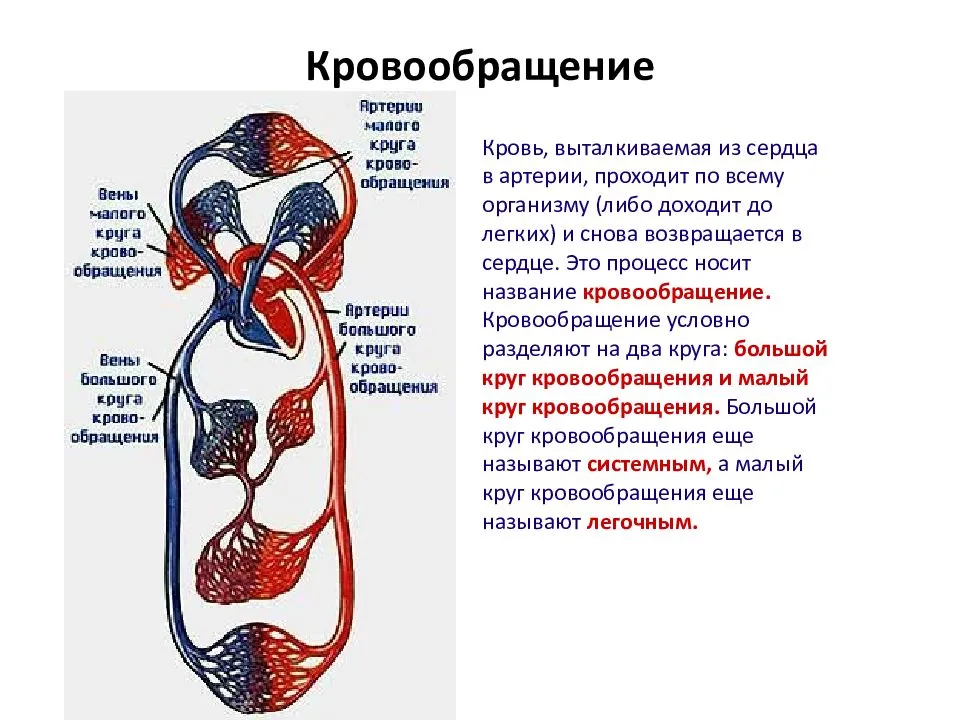
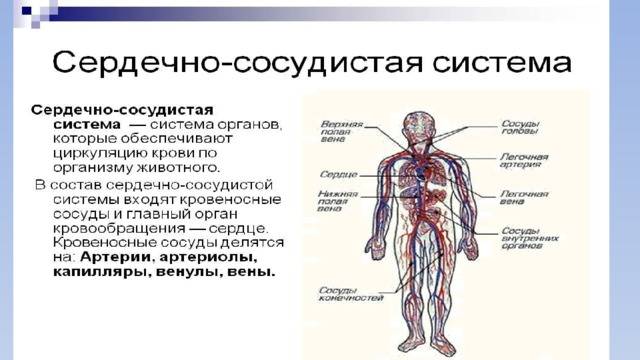
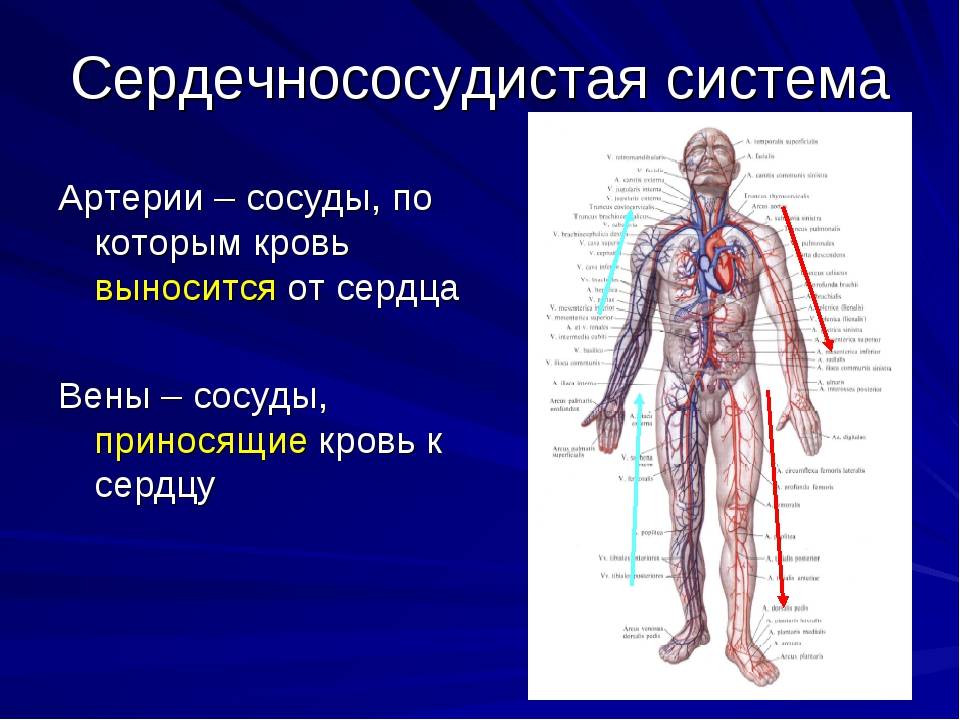
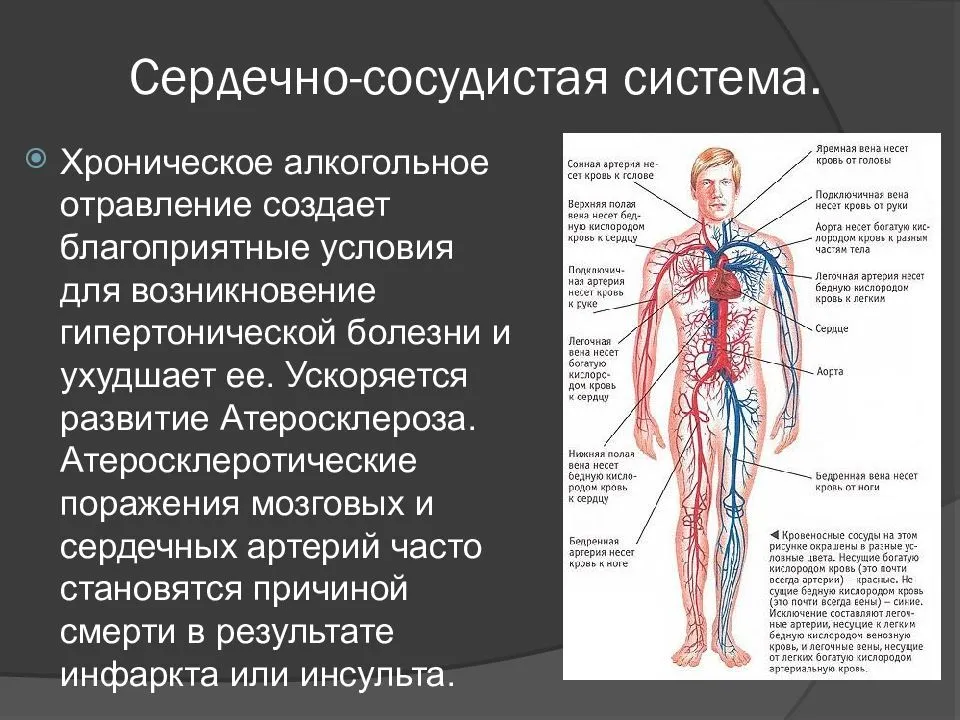
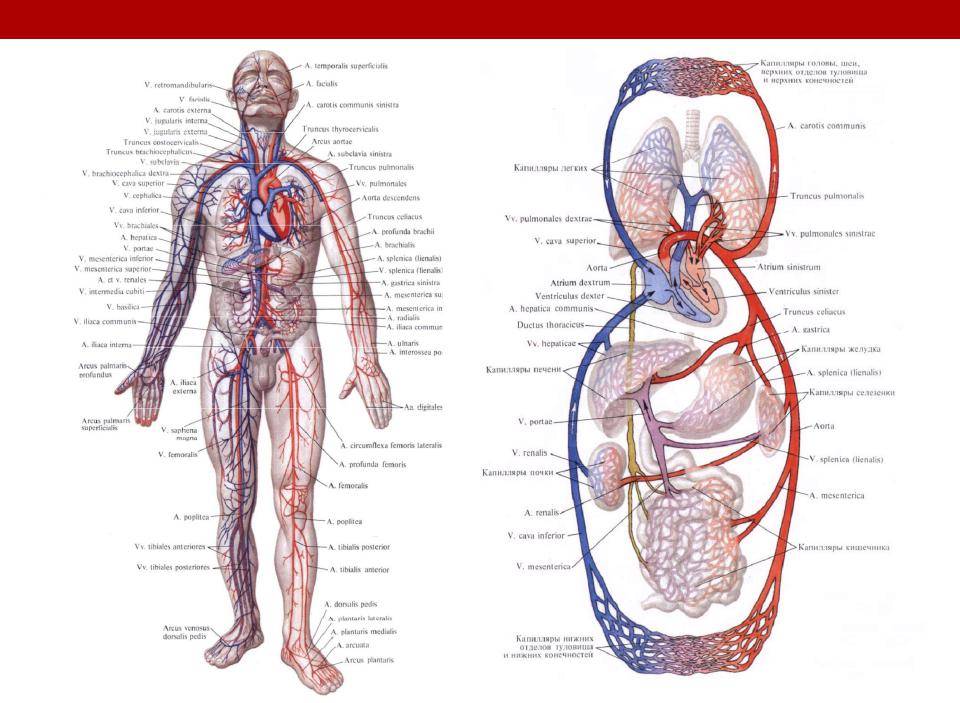
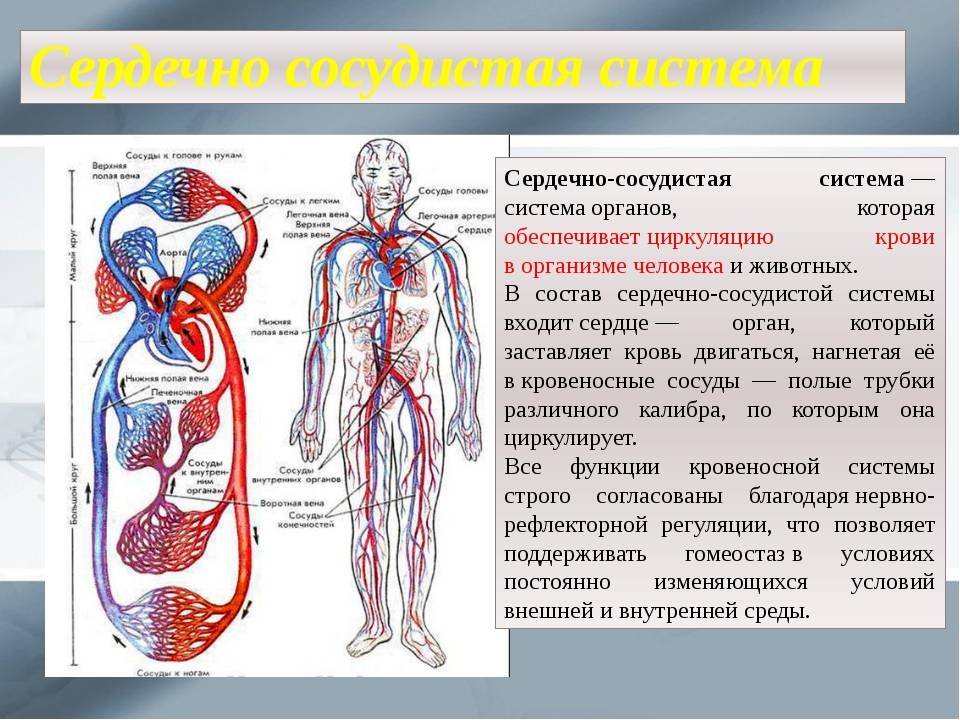
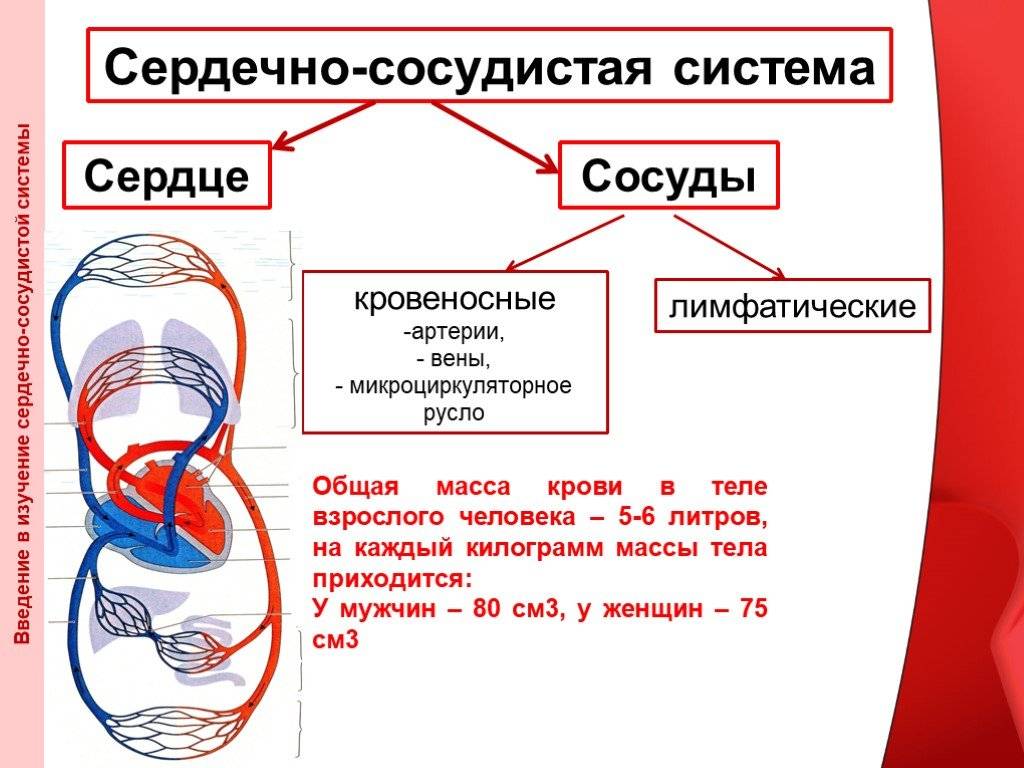
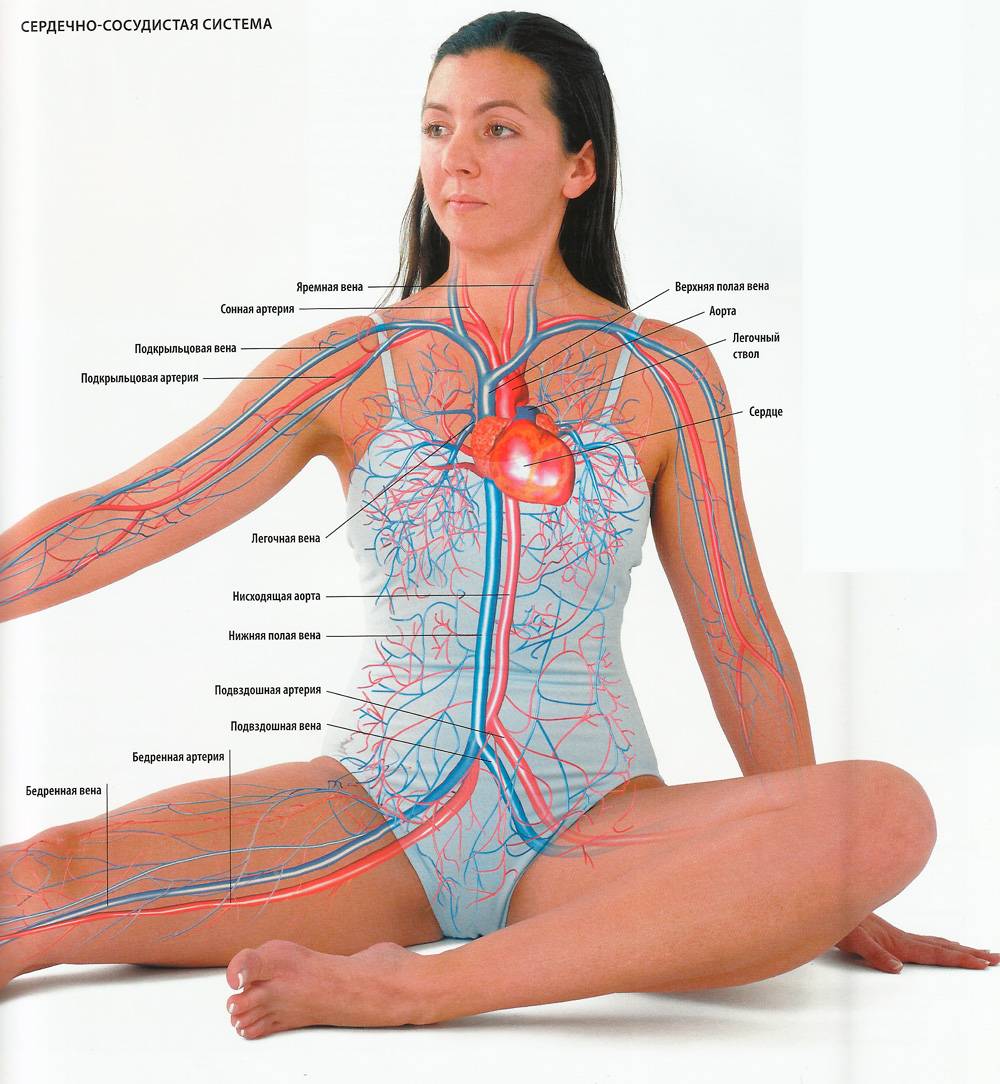
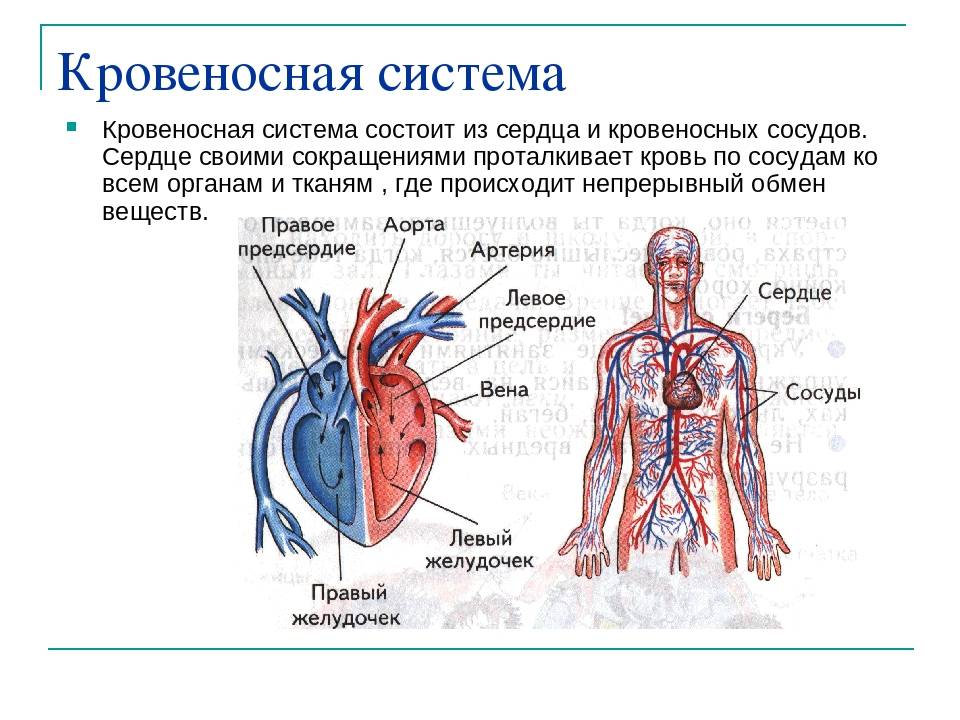
Механизмы влияния ГР и ИФР-1 на структуру сердца
- Рост и развитие
- ИФР-1 усиливает синтез белка и стимулирует увеличение размера кардиомиоцитов in vitro.
- ИФР-1 стимулирует усиленную выработку коллагена фибробластами, в то время как ГР увеличивает скорость поглощения коллагена кардиомиоцитами. Таким образом, суммарное количество коллагена в сердце остается неизменным.
- ИФР-1 является ингибитором апоптоза кардиомиоцитов. Было выдвинуто предположение, что ИФР-1 и ГР могут служить для защиты миокарда в условиях ишемии.
- Структура сердца при недостатке ГР
- Установлено, что у взрослых с дефицитом гормона роста без заместительной терапии значительно снижены масса левого желудочка, сердечный выброс, а также выносливость при физических нагрузках.
- Через некоторое время (по данным исследований, 38-69 месяцев) от начала проведения заместительной терапии полностью восстанавливается структура сердца, нормализуется сердечный выброс, повышается толерантность к физической нагрузке.
- Неадекватно высокая доза ГР при заместительной терапии может привести к нежелательному и опасному увеличению массы левого желудочка, в особенности у пожилых больных при длительном лечении.
- Структура сердца при акромегалии
- Для кардиомиопатии при акромегалии характерны
- кадиомегалия
- увеличение желудочков,
- заместительный фиброз
- дегенерация кардиомиоцитов
- Структурное и функциональное улучшение может быть достигнуто хирургическим путем или при помощи фармакотерапии аналогами соматостатина, антагонистами ГР и агонистами дофамина.
- Для кардиомиопатии при акромегалии характерны
Потенциальная роль ГР в лечении сердечной недостаточности
- Многократно подтверждалось, что ГР и ИФР-1 улучшают систолическую функцию сердца, в том числе у пациентов с развитой ишемической или дилатационной кардиомиопатией.
- В одной работе указывалось на восстановление эндотелиальной функции и независимой от эндотелия вазодилатации у пациентов с СН при введении ИФР-1. Однако, последующие наблюдения за данной группой выявили увеличение размеров левого желудочка сердца.
- Недавно группой исследователей был применен новый подход к выбору пациентов с СН, нуждающихся в заместительной терапии гормоном роста: больным был проведен ГР-провокационный тест. В исследование были включены только пациенты с доказанным дефицитом ГР. Были получены следующие результаты: увеличение толерантности к физически нагрузкам, увеличение сердечного выброса, поток-зависимая вазодилатация.
ГР, ИФР-1 и сократимость сердечной мышцы
- Большинство исследований указывают на то, что ИФР-1 увеличивает сократительную способность миокарда. Данных о непосредственном влиянии ГР (не опосредованном ИФР-1) на сократимость сердечной мышцы нет.
- Существует, по крайней мере, 3 предположительных механизма усиления сократимости сердечной мышцы ГР и ИФР-1:
- Изменение внутриклеточных токов Ca2+
В опытах in vitro ИФР-1 замедляет выход из клетки K+, что, в свою очередь, увеличивает время притока Ca2+ через Ca2+-каналы L-типа.
- Повышение чувствительности миофиламентов к Ca2+
Итоги ряда исследований противоречили описанным выше: выраженный инотропный эффект ИФР-1 достигался на фоне сниженного пикового количества Ca2+ в клетке и увеличенной чувствительности сократительных элементов к Ca2+.
- Изменение изоформ миозина
На животных моделях избыток ГР вызывал образование изоформ миозина со сниженной АТФ-азной активностью, то есть требующих меньше энергии для осуществления сокращения.
- Изменение внутриклеточных токов Ca2+
Электрокардиография (ЭКГ)
Первичным, самым распространенным и часто назначаемым методом исследования функции сердца является электрокардиография (ЭКГ).
ЭКГ – это запись электрической активности сердца в покое, в данный момент времени, на бумагу или электронный носитель.
ЭКГ является основным методом диагностики патологии сердца в амбулаторно-поликлинической практике и позволяет диагностировать:
- нарушения ритма сердца и внутрисердечной проводимости;
- наличие гипертрофии сердечной мышцы и перегрузки различных отделов сердца, например, при пороках сердца, гипертонической болезни, сердечной недостаточности;
- изменения миокарда при кардиомиопатиях, миокардите, ишемической болезни сердца, инфаркте миокарда.
Следует отметить, что электрокардиография даже в норме отличается вариабельностью, что зависит от возраста, пола, анатомических и конституциональных особенностей человека и других факторов. И именно правильная интерпретация графического отображения деятельности сердца, проводимая врачом функциональной диагностики, анализ зубцов, интервалов ЭКГ, позволяет проводить правильную клиническую оценку и дифференциальную диагностику.
ЭКГ часто используется и при неотложных клинических ситуациях, требующих экстренного лечения:
- жалобах на боли в грудной клетке, под левой лопаткой, боли в левой руке, боли в эпигастральной области;
- ощущении «неправильности» работы сердца (перебои в работе сердца, сердцебиение, ощущение «остановок» сердца);
- внезапно возникшей одышке, ощущении нехватки воздуха;
- эпизодах головокружения, потери сознания, «потемнения» в глазах для исключения кардиальной причины этих жалоб.
ЭКГ включена практически во все терапевтические программы диспансерного наблюдения, предварительные, периодические и профилактические медицинские осмотры.
С ЭКГ начинается обследование всех пациентов, предъявляющих жалобы на повышение артериального давления, имеющих указание в истории жизни (анамнезе) на наличие хронического или перенесенного острого заболевания сердца.
Почему сердцу нужна помощь при занятиях спортом
При определении допустимой нагрузки по ЧСС учитываются обычно только пол и возраст человека, без учета индивидуальных особенностей организма. Если, например, вы никогда серьезно не тренировались, то нагрузки даже при допустимой скорости ЧСС могут вызывать кислородное голодание в миокарде.
Увеличить пульс до макимального будет несложно, но оставаться на этой цифре в течение 40 минут (рекомендованная продолжительность кардиотренировки) получится не сразу. Сердце будет сокращаться быстрее, но эффективность кровообращения будет низкой. Усталость и одышка – сигналы неэффективного кровообращения. Тренироваться через силу в этом случае опасно, так как можно нанести непоправимый вред сердечной мышце.
Но и если вы достаточно тренированы и не устали, быть полностью уверенным в том, что сердце получает достаточно кислорода, тоже нельзя. Например, при ЧСС выше 160 можно чувствовать себя вполне нормально, но сердце при этом будет страдать и повреждаться.
ЭХО-кардиографию (ЭХО-КГ)
При выявлении у пациента в ходе осмотра повышенных цифр артериального давления, расширения границ сердца, шумов при выслушивании сердца, выявлении на ЭКГ патологических изменений, а также, если на рентгенограмме органов грудной клетки видны изменения размера и формы сердца, нетипичное его расположение, или же определяются видоизмененные аорта и легочная артерия, врач назначает ультразвуковое исследование сердца: трансторакальную ЭХО-кардиографию.
ЭХО-кардиография (ЭХО-КГ, УЗИ сердца) это ультразвуковой метод исследования строения и функции сердца. Метод основан на улавливании датчиком отраженных от структур сердца ультразвуковых сигналов и преобразовании их в изображение на экране монитора. При выполнении ЭХО-КГ врач оценивает:
- размеры сердца и его камер, а также давление в них,
- состояние предсердий и желудочков (камер сердца) и клапанов сердца,
- толщину стенок сердца, их структуру и целостность,
- сократительную функцию миокарда (работу сердечной мышцы),
- особенности движения крови внутри сердца через клапаны
- состояние внешней оболочки сердца – перикарда
- состояние легочной артерии и аорты, давление в них.
ЭХО-КГ является основным методом диагностики острых и хронических заболеваний сердца: пороков, воспалительных заболеваний клапанного аппарата сердца и его оболочек (эндокардит, перикардит). При данном исследовании также проводится оценка и уточняется степень гипертрофии миокарда, наличие дисфункции работы сердечной мышцы при ее поражении (инфаркт, миокардит), наличие тромбов в полостях сердца. Врач-кардиолог или терапевт, соотнося данные, полученные при ЭХО-КГ с клинической картиной, решают вопрос о тактике дальнейшего ведения пациента.
Доказательная медицина и мифы кардиологии
До 90-х годов российские кардиологи лечили, опираясь на мнения или взгляды разных медицинских школ, которые часто не согласовывались между собой по научным исследованиям. Когда массовое появление компьютеров помогло повсеместно внедрить принципы доказательной медицины, были сформулированы единые требования к проведению научных исследований. При оценке лекарств стали применять двойные слепые рандомизированные исследования, которые отличаются высокой точностью и беспристрастностью. Создали единую базу знаний и оценки всех проводимых в мире исследований, соответствующих высокому научному и техническому уровню. В результате резко повысилась эффективность и безопасность диагностики и лечения пациентов.
Миф, с которым сталкиваются все врачи, но который особенно опасен в кардиологии, можно выразить одной расхожей фразой: “Не пейте лекарства, разрушите печень”. Лекарства метаболизируются в печени и выводятся через печень или почки, но они не разрушают их. Отмена подобранной терапии может привести к резкому повышению артериального давления, уровня холестерина и других показателей. Это обостряет заболевания от инфаркта и инсульта до диабетической комы. Удивительно, но принимать БАДы (биологически активные добавки) или алкоголь в любом количестве пациенты не боятся.
Второй частый миф в практике кардиолога — это ошибочное мнение о вреде препаратов для снижения холестерина — статинов. Большое число исследований по принципам доказательной медицины подтверждают высокую эффективность этой группы лекарств в предотвращении развития атеросклероза и его последствий (инфаркта, инсульта, поражения артерий ног, кишечника), эти препараты включены во все общепринятые рекомендации. Статины требуют постоянного несложного лабораторного контроля для того, чтобы избежать довольно редких побочных эффектов. Индивидуальная непереносимость бывает при применении любого лекарства или даже продукта питания. При использовании статинов тоже, но редко.
При каком пульсе сжигается жир
При какой ЧСС начинает происходить сжигание жира как у женщин и мужчин? Врачи и фитнес-тренеры сходятся во мнении, что наиболее эффективным интервалом может быть названа цифра между 60% и 70% от максимального значения пульса или от максимальной нагрузки. Рассмотрим оба метода подробнее далее и для каких видов активностей каждый из них более характерен. Пока определим пульсовые зоны и эффект на ваши физические кондиции от нахождения в них.
Выделяют следующие зоны пульса:
Первая зона — зона Разминки и Восстановления. В данном случае необходимо подбирать лёгкие физические комплексы, а частота пульса должна достигать около половины от максимального. Выполнение разминки поможет развивать весь организм в целом и работу сердца. Оптимальная длительность разминки около 20 минут.
Вторая зона — Фитеса и Активности — выступает оптимальной для тренировочного процесса. Пульс в данном случае должен достигать 60-70% от максимальной частоты (МЧСС). Во время данного этапа происходит формирование выносливости и стимулируется обмен веществ.
Третья зона — Аэробных нагрузок, направленна на развитие сердечных мышц. В данном случае пульс достигает уже 70-80% от максимальной частоты. Протяжённость такого этапа около 10 минут. Происходит сжигание жиров и углеводов в результате повышенного обмена веществ и усиленной траты калорий.
Четвертая зона — Анаэробная, максимальной мощности — пульс спортсмена достигает уже 80-90% от максимального. Этапы тренировок в данной зоне являются одними из самых тяжелых, возникает усталость в мышцах, дыхание быстро затрудняется. Переход к такой фазе рекомендован для более опытных людей. Продолжительность нахождения в данной зоне составляет не более 2 минут.
Пятая зона — Максимальная, VO2 max — предназначена для серьезных спортсменов. В данной зоне пульс достигает 90-95% от максимального. Дыхание затруднено, организм осуществляет работу на пределе и запасы гликогена активно расходуются.
На практике выделяют также шестую, Анаэробно-алактатную зону, которая характеризуется пульсом 95-100% от максимального (МЧСС), в которой профессиональне атлеты могут находиться во время тренировки не более 10-15 секунд.
Особенности у женщин
Как правило, при естественной работе организма у женщин сжигается очень мало жира, в результате чего целесообразно проводить занятия физической культурой и аэообикой. В качестве наиболее эффективных тренировок могут быть выделены разнообразные кардиотренировки, плавание, интенсивные интервальные тренировки.
Женщинам, действительно следящим за эффективным расходом калорий, рекомендуется приобрести пульсометр, который будет информировать вас о точном пульсе в течение всей тренировки, синхронизируясь, например, с часами. Если постепенно прокачивать сердечную мышцу, метаболизм будет заметно ускоряться, в результате чего проблемные жировые отложения сократятся.
Наиболее эффективный диапазон ЧСС при занятиях спортом у женщин — 60-70% от максимально рассчитанного (МЧСС), те первая и вторая пульсовые зоны.
Особенности у мужчин
Представители мужского пола характеризуются большим объемом мышечной массы, для них целесообразно проводить более усиленные нагрузки для проработки сердечно-сосудистой системы, используя немного более высокий ритм. Частота пульса должна варьироваться в промежутке от 60 до 75 % от максимальной нагрузки по формуле Карвонена.
Атлетичным мужчинам рекомендуется чередовать темпы, что поможет достичь большего эффекта для жиросжигания. Пример жиросжигающей тренировки в зале предложен далее.
Перейдем к самому важному, а именно разбору формул
Расчет пульса для сжигания жира по формуле Карвонена
Формула Карвонена наиболее популярна в спортивной среде, её и разберём;
(МЧСС-ЧСС в покое)*коэффициент интенсивности+ЧСС покоя
На практике расчёты проводятся следующим образом:
- Вычисление ЧСС в покое. Сперва определяется средняя частота сердечных сокращений в состоянии покоя. Обычно за 10-15 минут до измерения необходимо исключить любую физическую нагрузку, а за 3-5 минут полностью расслабиться. Измерение производится лёжа и, желательно, утром после сна. Измерение производится либо кардиомонитором, либо ручным пульсометром, либо известным способом прощупыванию определённых мест большим пальцем. Также рекомендуется повторить процедуру ещё 2-3 раза по разу в течении 2-3 дней для определения среднего пульса.
- Вычисление МЧСС. Данное измерение производится по формуле Робергса-Ландвера для определения максимальных сокращений в вашем возрасте.
- Определение резерва сокращений (РЧСС). Данный этап определяет разницу между максимальным пульсом и пульсом в состоянии покоя.
- Применение коэффициентов из ранее оговорённых диапазонов. Ко всему сказанному применяются коэффициенты из выбранного диапазона, в нашем случае диапазон на похудение – цифра от 0.60 до 0.70. К полученному результату прибавляется пульс в покое.
Примеры решения для обеих полов ниже.
Для женщин
- Высчитывается максимальный пульс из возраста – 220 ударов/минута – 30 лет=190 ударов.
- Максимальный пульс –190/минута.
- Пульс в покое – 70 ударов/минута
- Высчитывание резерва – 190-70=120.
- Минимальный диапазон – 60%.
- Формула – (120х60)+70=142.
Для мужчин
Формула почти полностью идентична вышесказанному, но есть пара нюансов:
- Пульс в мужском сердце слабее, чем в женском, примерно на 10 ударов в минуту. Этот показатель в среднем составляет 50-65 ударов в минуту. Это обусловлено мужской физиологией.
- В силу первого пункта диапазонный показатель следует увеличить на 10-15% — до 65-80%
Здорова ли моя сердечно сосудистая система?
А здоровы ли ваши сердце и сосуды? Чтобы ответить на этот вопрос, отсутствия жалоб недостаточно
Важно регулярно проходить медицинское обследование, в ходе которого врач определит основные функциональные показатели сердечно сосудистой системы
К ним относится:
- ЧСС;
- артериальное давление;
- электрокардиограмма;
- ударный объем сердечного выброса;
- минутный объем сердечного выброса;
- скорость и другие показатели кровотока;
- особенности дыхания при физической нагрузке.
Частота сердечных сокращений
Определение функционального состояния сердечно сосудистой системы начинается с подсчёта ЧСС. Норма частоты сердечных сокращений у взрослых составляет 60-80 ударов в минуту. Уменьшение ЧСС называется брадикардией, повышение – тахикардией.
С возрастом нормы ЧЧС изменяются
Функциональные расстройства сердечно сосудистой системы, связанные с изменением числа ЧСС имеют различные причины.
Так, например, брадикардия может быть вызвана:
- вегетососудистой дистонией;
- заболеваниями желудка (язвенной болезнью, хроническим эрозивным гастритом);
- гипотиреозом и некоторыми другими эндокринными расстройствами;
- перенесенным инфарктом миокарда;
- кардиосклерозом;
- хронической сердечной недостаточностью.
Среди наиболее распространенных причин развития тахикардии выделяют:
- миокардиты;
- кардиомиопатии;
- синдром лёгочного сердца;
- острый инфаркт миокарда и левожелудочковая недостаточность;
- гипертиреоз и тиреотоксический криз;
- острые инфекционные заболевания;
- шок;
- массивная кровопотеря;
- анемия;
- острая почечная недостаточность.
Артериальное давление
Артериальное давление – один из важных показателей работы системы кровообращения. Верхнее, или систолическое значение отражает давление в артериях на пике сокращения стенок желудочков сердца – систолы. Нижнее (диастолическое) измеряется в момент расслабления сердечной мышцы.
Артериальное давление здорового человека составляет 120/80 мм рт. ст. Разница между САД и ДАД получила название пульсового давления. В норме она составляет 30-40 мм рт. ст.
Цена самых простых тонометров для измерения АД начинается от 450 р. Автоматические модели стоят дороже.
Ударный и минутный объемы сердца
Ударный объем крови – количество жидкости, которое выбрасывает левый желудочка сердца за одно сокращение в аорту. У человека с низким уровнем физической активности оно составляет 50-70 мл, а у тренированного –90-110 мл.
Функциональная диагностика сердечно сосудистой системы определяет минутный объем сердца путем умножения ударного объема на ЧСС. В среднем этот показатель равен 5 л/мин.
https://youtube.com/watch?v=qKExjg-vzBY
Показатели кровотока
Одной из важных функций сердечно сосудистой системы является создание благоприятных условий для газообмена и обеспечения клеток биологически активными веществами при физических нагрузках.
Она обеспечивается не только за счёт увеличения ЧСС и минутного объема сердца, но и путем изменения показателей кровотока:
- удельный объем мышечного кровотока увеличивается от 20% до 80%;
- коронарный кровоток увеличивается более чем в 5 раз (при средних значениях 60-70 мл/мин/100 г миокарда);
- кровоток в лёгких увеличивается за счёт увеличения поступающего к ним объема крови с 600 мл до 1400 мл.
Кровоток в остальных внутренних органов во время физической нагрузки снижается и на ее пике составляет всего 3-4% от общего. Это обеспечивает достаточное поступление крови и питательных веществ к интенсивно работающим мышцам, сердцу и лёгким.
- Мартинета;
- Флака;
- Руфье;
- Пробу с приседаниями.
Проверить работу системы кровообращения можно с помощью функциональных проб
Помните, что перед проведением любой из этих проб вам необходимо проконсультироваться с врачом: для их выполнения существует четкая инструкция. Современные методы функциональной диагностики сердечно сосудистой системы позволят выявить возможные нарушения в работе «мотора» на ранней стадии и не допустить развития серьезных заболеваний. Здоровье сердца и сосудов – залог хорошего самочувствия и долголетия.
При необходимости сердце может мгновенно изменить режим работы
В норме сердце — это сильный мышечный насос, способный прокачать кровь по телу для обеспечения кислородом и питательными веществами всех органов и тканей организма, и вывести продукты их жизнедеятельности. Но, чтобы продвигать кровь по спазмированным сосудам, сердцу требуется больше усилий, чем при норме. Это приводит к тому, что его размер становится больше, особенно увеличивается левый желудочек. Из-за этого развивается слабость сердечной мышцы. Когда сердце перестает в нужной мере снабжать ткани и органы кислородом и питательными веществами, врачи ставят диагноз “сердечная недостаточность”. К ней могут привести нерегулярные сокращения сердца (сердечные аритмии). Опасно и может привести к сердечной недостаточности, когда у сердца более 140 ударов в минуту, так как при этом нарушаются процессы наполнения и выброса крови сердцем.
С сердечной недостаточностью можно много лет жить без диагноза. Это не самостоятельная болезнь, а исход различных заболеваний сердца. Он сигнализирует о себе в виде повышенной утомляемости, отеках ног, одышке, приступах удушья, беспричинной потере веса. Эти симптомы, если замечены по отдельности, проявляются при самых разных заболеваниях. Поэтому правильный диагноз устанавливают редко и обычно уже на поздних стадиях. Значительную потерю веса, которая типична для тяжелых степеней сердечной недостаточности, часто принимают за признак онкологического заболевания. А безобидные отеки ног, вызванные застоем лимфы, диагностируются как “сердечная недостаточность”. При некоторых первичных симптомах (например, отека легких) сразу же возникает угроза летального исхода. В течение 3-5 лет от сердечной недостаточности умирает 50% больных, а через 9 лет в живых остается лишь 2 человека из 1000 заболевших — конечно, при условии, что при этом не проводилось соответствующее лечение. Есть радикальный способ помощи — пересадка нового сердца. Но ограничения — возрастной лимит, дорогая операция, мало донорских сердец — делают его нереальным для большинства.
В последние годы медицинская наука, фармакология и врачебный опыт помогают достичь удивительных успехов в лечении даже тяжелых форм сердечной недостаточности. Больным можно не только сохранить жизнь, но и вернуть ее качество. Причем лечение может проходить в амбулаторных условиях, без пребывания в стационаре.
Лечение людей с сердечно-сосудистыми заболеваниями требует сил, времени и большого педантизма. Огромную роль играет быстрота и точность диагностики основного заболевания, которое стало причиной сердечной недостаточности. В 50% случаев — это ишемическая болезнь сердца, выявить и вылечить которую можно с помощью и . Лечить самые ранние, их называют доклиническими (то есть до проявления жалоб), формы сердечной недостаточности, можно только при применении инструментальных методов исследования: эхокардиографии, Холтер-мониторирования, нагрузочных проб.
Как правильно сочетать кардиотренировки с силовым тренингом?
Грамотно выстроенная система кардиотренировок служит профилактикой заболеваний сердечно-сосудистой системы. Кардиотренировки способствуют аэробному сжиганию жиров и улучшают кровоснабжение всех мышц и клеток тела. По этой причине опытные силовики рекомендуют новичкам включать кардиотренировки в комплекс занятий.
Атлеты, которые не пренебрегают кардиотренировками, умело продлевают свое спортивное и физическое долголетие. Заболевания сердечной мышцы – не редкость в среде тяжелоатлетов старшего и среднего возраста, которые не уделяли внимания кардиотренировкам.
Новички, в стремлении понять, кардио лучше до или после силовой тренировки, и найти оптимальное распределение времени для тренировок, пробуют разные варианты.
Но как выстроить занятия? Как совместить силовые и кардиотренировки? Что делать в первую очередь — кардио или силовую тренировку?
Кардио после силовой
Что делать после силовой тренировки? Делать ли кардио после силовой тренировки – зависит от цели, которую спортсмен стремиться достичь.
В этот момент организм истощен занятиями силовым тренингом, энергии останется небольшое количество. Именно в этот момент занятие кардио повлечет за собой интенсивное сжигание жиров. Расслабляться после силовой нельзя. Организм не готов к такому резкому переходу от интенсивных занятий к отдыху, но неинтенсивное кардио поможет мышцам успокоиться. Сколько делать кардио после силовой тренировки зависит от степени подготовленности спортсмена. Начинать надо от 5-10 минут, увеличивая продолжительность и доводя занятия до получаса.
Фото 8. Аэробные нагрузки во время занятия фитнесом на беговой дорожке Cybex Legacy 750T.
Важно. Кардио после силовой не должна быть излишне интенсивной. Интенсивная, с повышенной нагрузкой тренировка, спровоцирует выброс кортизола и начнет «съедать» не жиры, а мышцы, извлекая энергию из белка
Интенсивная, с повышенной нагрузкой тренировка, спровоцирует выброс кортизола и начнет «съедать» не жиры, а мышцы, извлекая энергию из белка.
Кардиотренировки после силовых проводятся в спокойном ритме. Допускается занятие на беговой дорожке, прогулка спортивным шагом по улице или езда на велосипеде. Это повлечет сжигание жира в организме.
Кардио перед силовым тренингом
Нежелательно занятие интенсивными кардиотренировками перед силовыми нагрузками, потому что силовые упражнения потребляют большое колчиество энергии. И если вы будете отдавать свою энергию на кардио, то при переходе на силовые занятия организм будет затрачивать в основной своей массе белок и незначительную долю жира. В ходе кардиотренировок вы устаете, и нарушается мышечная координация, что может привести к травме.
В конечном итоге, вы получите повышенный износ суставов, не проработанные мышцы и потерю белка.
Проводят кардиотренировки перед силовыми не более 15% от общего времени занятий. Силовые тренировки не направляют на полную загрузку мыщц. Кардиоразминка на тренажере перед силовой разогреет тело, подготовит его к предстоящим нагрузкам.
Раздельные силовые и кардиотренировки
Разделение силовых и кардио занятий — оптимальный вариант. Возможно разделение кардио и силовых занятий по дням, при условии, что у вас есть возможность уделять время спортивным упражнениям более 4 раз в неделю.
Фото 9. Удобный домашний вариант кардио — миниатюрный степпер с резинками для рук.
Разделение силовых тренировок возможно и в течение дня, например, утром – один вид занятий, вечером – другой. В течение 6-8 часов питанием и отдыхом вы успеваете восстановить энергетический запас организма, которого будет хватать для вторых занятий.
Интервальные тренировки
Занятия делятся на микроциклы по 6-10 минут. Во время занятий вы сочетаете анаэробные силовые упражнения с аэробными. При таких занятиях процесс сжигания жира возрастает. Интервальные занятия задействуют оба варианта энергоотдачи в полной мере.
Порядок выполнения | Вид деятельности | Длительность |
1 | Приседания | 30 сек |
2 | Отдых | 10 сек |
3 | Прыжки на месте | 30 сек |
4 | Отдых | 10 сек |
5 | Отжимания | 15 сек |
6 | Отдых | 5 сек |
7 | Прыжки с выпадом | 30 сек |
8 | Отдых | 5 сек |
9 | Прыжки на месте | 30 сек |
Таблица с примером интервальной тренировки для новичков.
Но и эта система занятий из-за повышенной интенсивности, подходит не всем, поскольку она вызывает максимальный расход энергии. Чередование силовых и кардиотренировок в ходе одного занятия не подходит новичкам. А при тренировках чаще 2 раз в неделю такие занятия способны привести к перетренированности и стать причиной синдрома хронической усталости.
Фото 10. Выполнять аэробные тренировки в зале с группой веселее и приятнее, чем дома одному.
Аспекты влияния ГР на сердечно-сосудистую систему
- Факторы риска
- Риски, связанные с дефицитом ГР
- Инсулинорезистентность
- Повышение уровня ЛПНП
- Замедление фибринолиза
- Увеличение симпатической активности
- Уменьшение объема внеклеточной жидкости и, как следствие, уменьшение преднагрузки на сердце
- Изменение композиционного состава тела
- Нарушение терморегуляции
- Заместительная терапия нивелирует большинство перечисленных рисков.
- Риски, связанные с дефицитом ГР
- Заболеваемость и смертность
- Частота сердечно-сосудистой смертности значительно повышена у пациентов с гипопитуитарзмом по сравнению со здоровыми людьми.
- В недавнем исследовании, включавшем 289 пациентов с гипопитуитаризмом и длившемся около 60 месяцев, был получен удивительный результат: частота инфарктов миокарда у пациентов на заместительной ГР-терапии меньше, чем в общей популяции.
“Умные” гаджеты — помощник в контроле сердца
Мне очень нравятся современные устройства, которые позволяют оценить, какую нагрузку выполнил человек в течение дня, сколько прошел шагов и километров, какая при этом была частота пульса. Это полезно, так как часто уровень нагрузки рассчитывается именно по пульсу. Еще нравятся устройства, которые позволяют оценить длительность и качество сна (по фазам сна). Это очень полезная функция для людей, живущих в современном мире, когда и удовольствия, и работа продлеваются за счет сна. Между тем, только во сне организм восстанавливается, вылечивается и усваивает дневную информацию. “Умные” гаджеты — мой любимый подарок всем, кто мне дорог.
Обострение сердечно-сосудистых заболеваний летом
Причины
В жару усиливается потоотделение, наш организм теряет очень много жидкости, кровь человека густеет и содержит в себе меньшее количество кислорода. Чтобы обеспечить нормальный кровоток, сердце начинает работать в ускоренном режиме.
Это одна из причин обострения аритмии и ишемической болезни сердца. Кроме того, повышается вероятность развития тромбозов, гипертонических кризов, инсультов.
Высокая температура влияет на содержание кислорода в воздухе. Чем теплее он становится, тем меньше остается кислорода, воздух разрежается. Нехватка кислорода негативно сказывается на состоянии здоровья. Возникает гипоксия (пониженное содержание кислорода в организме), появляется сонливость, утомляемость, сердечные боли.
Летом, как правило, из-за перепадов температур происходят частые изменения атмосферного давления, что может привести к спазму сосудов и как следствие к скачку артериального давления.
Жаркая погода вызывает расширение сосудов, происходит перераспределение крови от внутренних органов к кожным покровам. В результате снижается артериальное давление. Следует проконсультироваться с лечащим врачом и скорректировать дозировку лекарств.
Многие городские жители проводят лето на загородных участках. Жара и монотонная, однообразная работа на огороде, могут привести к увеличению артериального давления.
Профилактика
В жаркую погоду людям с сердечно-сосудистыми заболеваниями необходимо особо строго выполнять рекомендации врачей по питанию, физической активности и приему лекарственных препаратов.
Следует тщательно следить за своим питанием. Мучные, калорийные, жареные, соленые блюда лучше исключить и заменить фруктами и овощами, постным мясом и творогом.
Физическая активность в жару не должна вызывать дискомфорт. Каждый человек с сердечно-сосудистыми заболеваниями должен знать свой порог переносимости физической активности.
Старайтесь не находитесь под прямыми солнечными лучами и носите головной убор.
Восполнять потерю жидкости в жару врачи рекомендуют с помощью свежевыжатых соков, зеленого чая или обычной воды.
Исключить вредные привычки: курение, алкоголь, жирная пища.
Мужчинам и женщинам старше 60 лет необходимы регулярные посещения врача-кардиолога и регулярные обследования.
В состав обследования пожилых людей обязательно должны входить:
- мониторинг артериального давления;
- суточное холтеровское мониторирование;
- ультразвуковое исследование сердца и сосудистой системы;
- МРТ сердца;
- ЭХО-кардиография.
В КСЦ «Переделкино» действует медицинская программа Кардиодиагностика, в рамках которой можно провести все необходимые обследования.


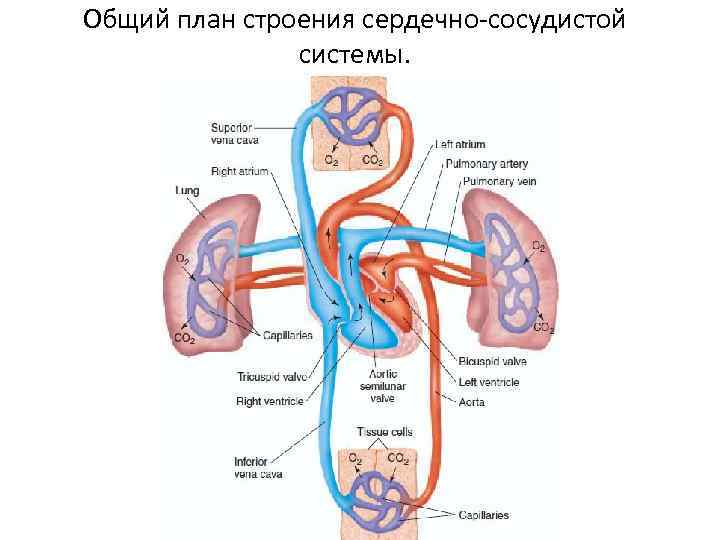
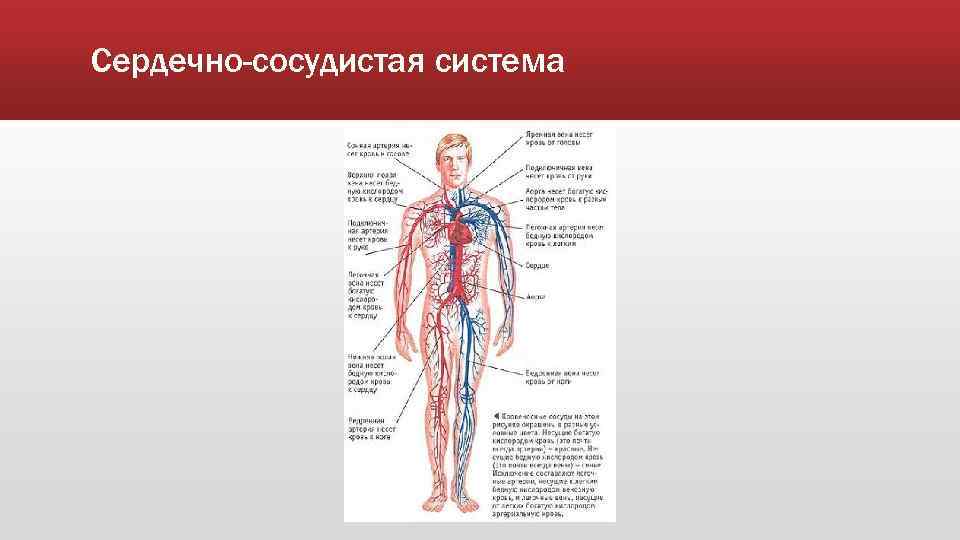
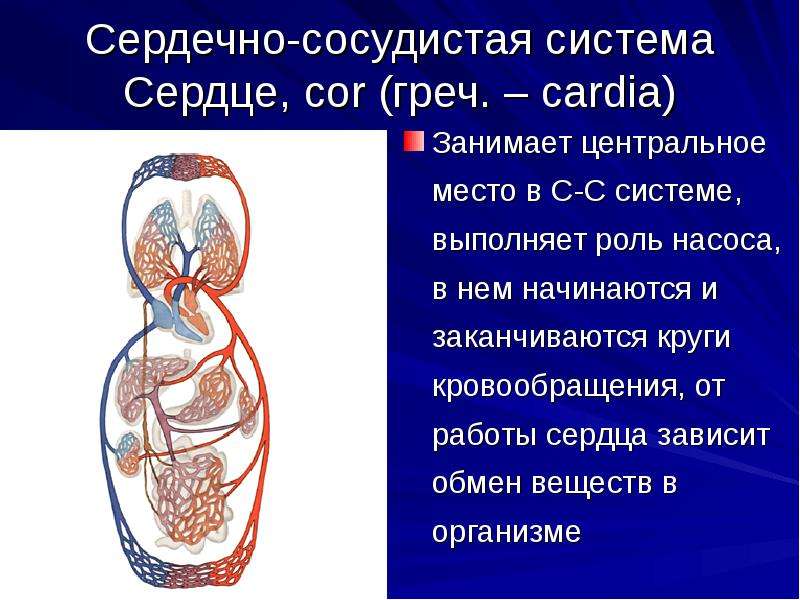


![Сердечно-сосудистая система [1986 гаврилов л.ф., татаринов в.г. - анатомия]](https://alfagym.ru/wp-content/uploads/9/2/c/92cc9018c624ccf848483d34b3c80d86.webp)