Диагностика и лечение ущемления (защемления), воспаления седалищного нерва. Как лечить седалищный нерв? Лечение в клинике «эхинацея»
Диагностика поражения седалищного нерва начинается с осмотра врача-невролога, он точно выяснит характер симптомов, при ручном обследовании определит объем необходимых диагностических мероприятий. Мы рекомендуем Вам взять с собой результаты уже имеющихся исследований, если они есть.
При диагностики заболеваний седалищного нерва могут понадобиться дополнительные исследования:
- Электронейромиография, игольчатая миография,
- УЗИ нервов,
- МР-томография позвоночника, крестца или малого таза.
В большинстве случаев в процессе лечения удаётся восстановить функцию седалищного нерва. Что может входить в схему лечения:
- Обезболивание. При необходимости мы предложим Вам обезболивание седалищного нерва. Во многих случаях боль можно быстро уменьшить при локальном введении противовоспалительного лекарства (лечебная блокада).
- Восстановление корешка седалищного нерва и седалищного нерва на всем его протяжении нерва после сдавления. Для этой цели мы предложим Вам различные стимуляторы восстановления нервов, витамины группы В и т.д.
- Противовирусная, антибактериальная и иммуностимулирующая терапия может понадобиться, если причиной воспаления нерва выступает нейроинфекция. В этом случае антибиотики помогут избавиться от инфекции, а восстановление нормальной работы иммунитета – предотвратить их дальнейшее появление в организме.
- Физиотерапевтические процедуры.
- Массаж и лечебная гимнастика.
Лечение причин и симптомов защемления (ущемления) или воспаления седалищного нерва зависят от результатов обследования.
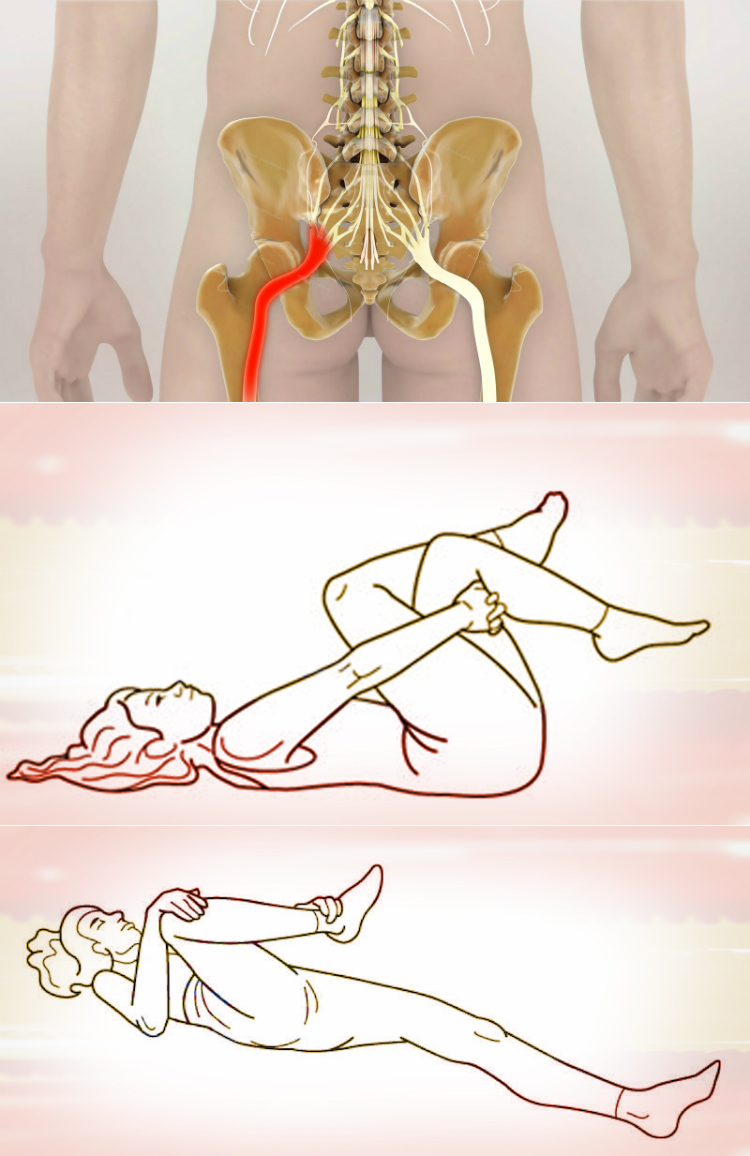
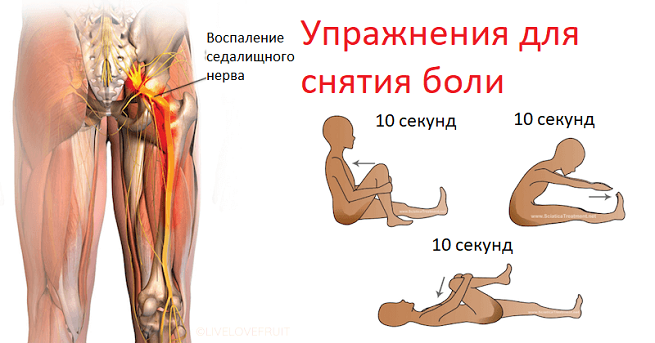
Упражнения при ишиасе
Гимнастика является отличной лечебной и профилактической мерой при защемлении нерва. Рассмотрим основные упражнения, рекомендуемые в этом случае.
Шаг 1. Выпрямить плечевой пояс, позвоночник, шею и бедра поможет планка. Главное, чтобы она выполнялась правильно. Для этого нужно лечь на пол или мат лицом вниз, далее сделать упор на пальцы ног и руки
При этом локти важно расположить прямо под плечевыми суставами. Лопатки отводятся назад, живот напрягается
Бедра не должны провисать, для этого их потребуется напрячь. Далее, приняв положение, рекомендуется задержаться на 10 секунд или более. Требуется выполнить 3 подхода с перерывом 30 секунд.
Как выполнять упражнение планка
Шаг 2. Подъемы бедренной части хорошо тренируют ягодичные мышцы и поправляют положение тазовых костей. Для их выполнения требуется сесть с опорой на край дивана или лечь на пол. Колени нужно согнуть и расположить ноги так, чтобы они были на ширине бедер. Ступни опираются на пол. Тело требуется приподнять по направлению вверх, как бы выталкивая бедренную часть, а ягодицы в это время сводятся вместе. Выполняется 3 подхода по 10 повторов. Между подходами выдерживается перерыв в 1 минуту.
Подъем бедренной части
Шаг 3. Боковая планка хорошо прорабатывает мышцы живота, которые помогают позвоночнику справляться с нагрузкой на него. Для выполнения упражнения нужно лечь на бок, приподнять тело с опорой на локте и попытаться выпрямиться
В таком положении важно остаться на протяжении 10-30 секунд. Выполняется также 3 подхода
Упражнение повторяется и для второго бока.
Боковая планка
Шаг 4. Еще одно упражнение – скольжение по стене. Для его выполнения требуется встать спиной к стене, слегка прикасаясь к ней. Ладони следует поместить на стену и медленно сползать по ней, пытаясь добиться того, чтобы бедра получили горизонтальное положение. В таком положении следует задержаться на 5 секунд. Повторяется упражнение 5 раз.
Скольжение по стене
Шаг 5. Далее выполняются подъемы ног из положения лежа на спине. Сначала поднимается вверх одна нога, задерживается в поднятом положении 5 секунд, потому опускается, а ее место занимает другая нога. Требуется 5 повторов для каждой конечности.
Подъем ног
Шаг 6. Для выполнения мостика потребуется лечь на спину, согнув колени и поставив стопы на пол
Далее важно оторвать спину и ягодицы от пола с опорой на руки. В таком положении нужно находиться 5 секунд
Выполняется 5 повторов.
Мостик
Шаг 7. Для активации грушевидной мышцы делаются вращения. Лицом следует лечь на мягкую поверхность, отставить в сторону колено одной из ног. Лодыжка ноги укладывается на верхнюю часть колена противоположной конечности
Далее, не двигая бедрами, спиной и грудью, важно поднять внутреннюю часть согнутой ноги выше, насколько это возможно. Выполняется 3 подхода по 10 повторов
И столько же – для второй стороны тела.
Лицом следует лечь на мягкую поверхность
Шаг 8. Чтобы снизить болевой синдром в грыжевом диске, делаются следующие упражнения. Лежа на животе, ноги располагаются прямо, а руки сгибаются и кладутся вдоль тела. С опорой на локти требуется слегка приподняться и задержаться в таком положении на 5 секунд. Выполняется 10 повторов. Также можно, стоя на ногах и расположив руки на бедрах, отклониться назад на 5 секунд. Это упражнение выполняется 5 раз.
Упражнение для уменьшения боли
Шаг 9. Полезно делать и растяжку. Сухожилие в подколенной области можно растянуть, расположив на столе ступню, но при этом спина остается ровной. Далее требуется рукой потянуться к пальцам ног, наклоняясь. Должно чувствоваться натяжение сухожилия под коленом
В таком положении важно задержаться на 5 секунд
Растяжка
Шаг 10. Для растяжки спинных мышц требуется принять горизонтальное положение и притянуть к себе колени. Требуется задержаться на 30 секунд.
Растяжка спинных мышц
Шаг 11. Протянуть грушевидную мышцу поможет следующее упражнение: нужно лечь на пол и согнуть ноги в области колен, далее разместить одну из лодыжек на коленной чашечке другой ноги. Затем вторую ногу нужно обхватить в области бедра руками и потянуть к себе, аккуратно и медленно. Должно ощущаться натяжение ягодичной мышцы. Задерживаться в этом положении нужно на 30 секунд. Упражнение повторяется со сменой ног.
Как протянуть грушевидную мышцу
Видео – Упражнения при ишиасе
https://youtube.com/watch?v=RxyiLFLXde0
Чтобы избежать защемления седалищного нерва, важно проводить профилактику. К ней относятся поддержание осанки, отказ от ношения тяжелых грузов, сон на твердой кровати, нормализация веса
Важно не забывать о правильной и регулярной физической нагрузке, тогда ишиас вряд ли побеспокоит.
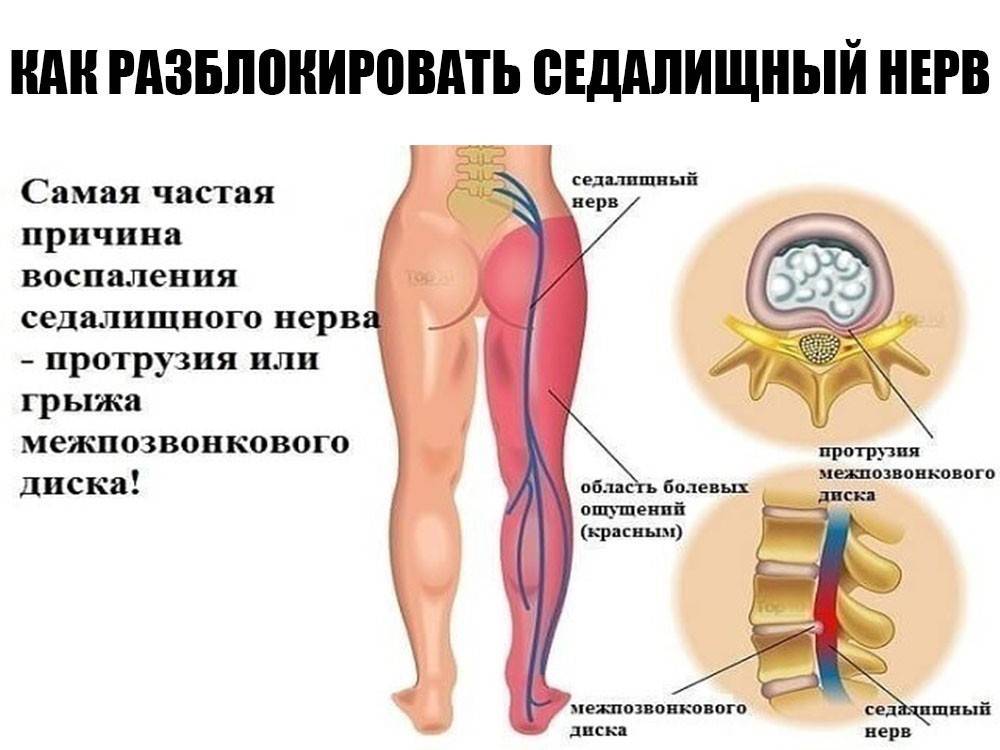
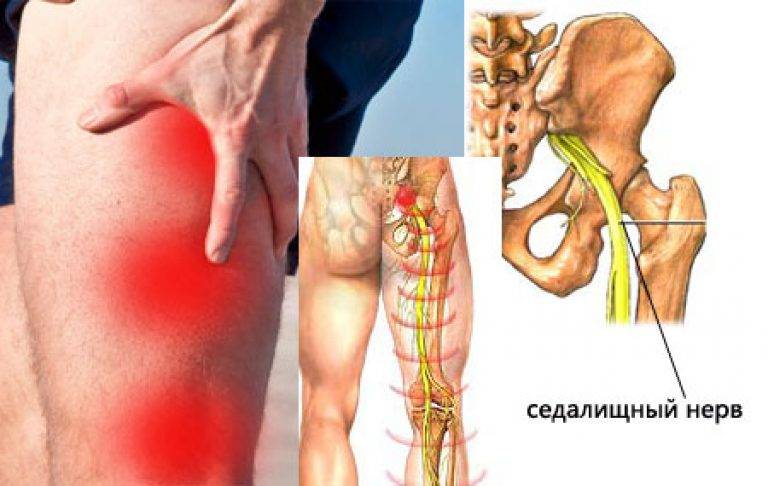
Что такое защемление седалищного нерва?
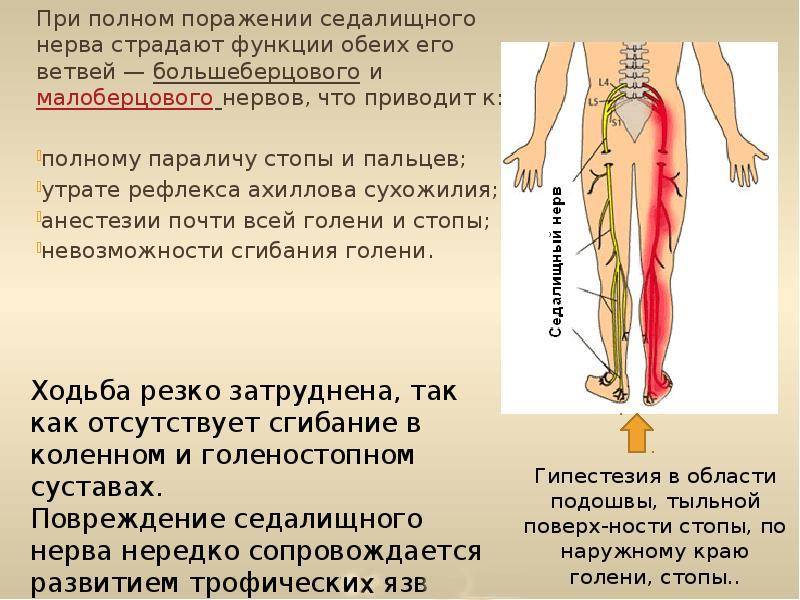
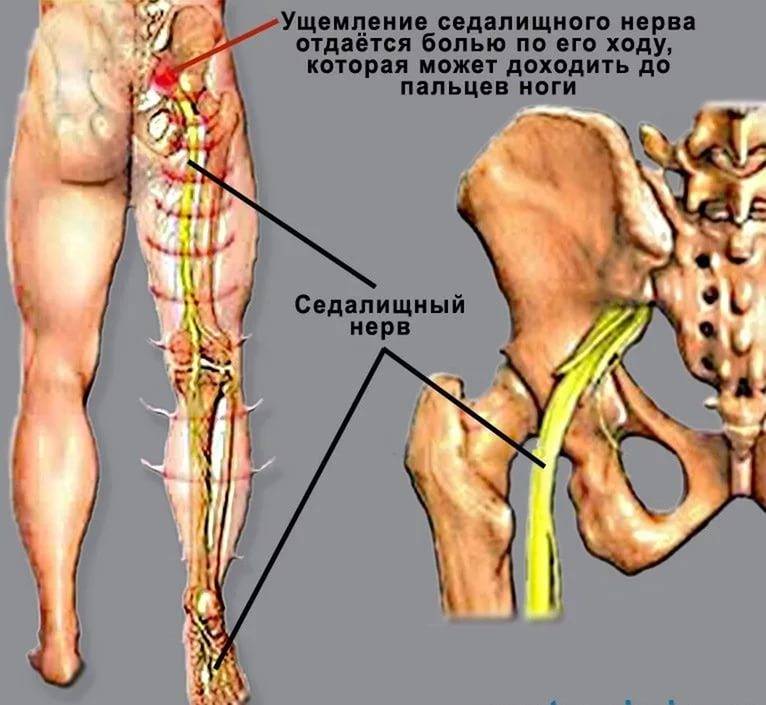
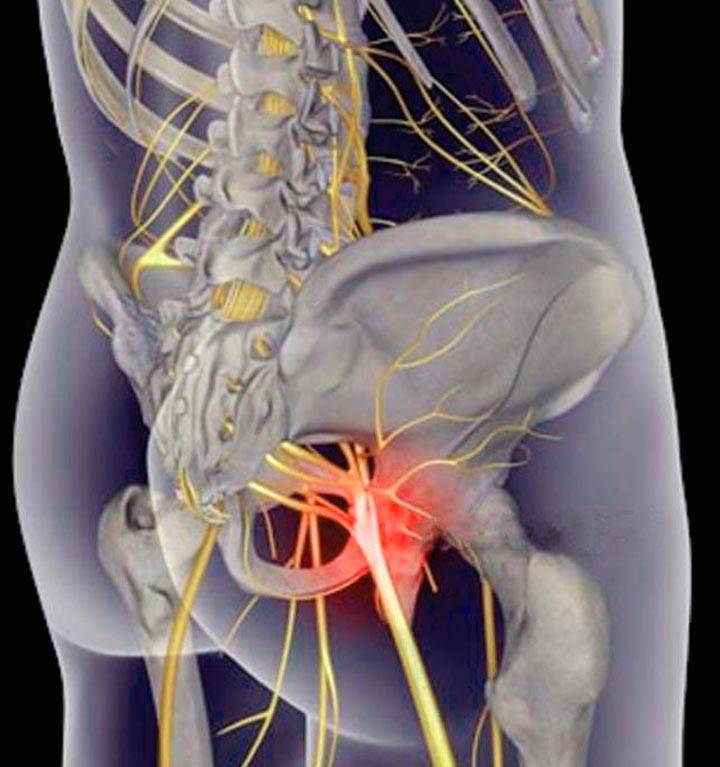
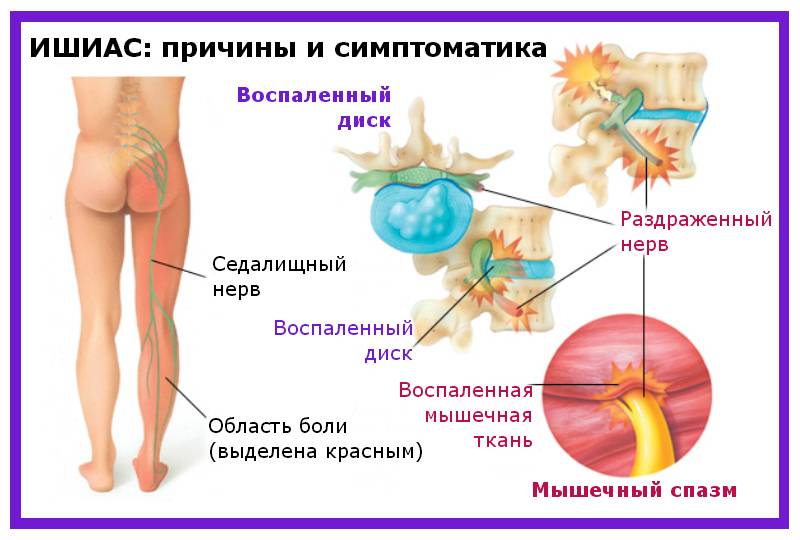
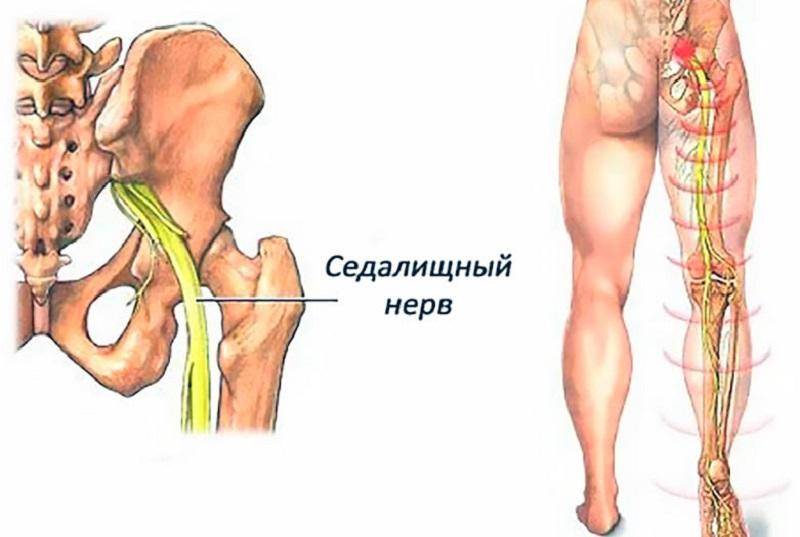
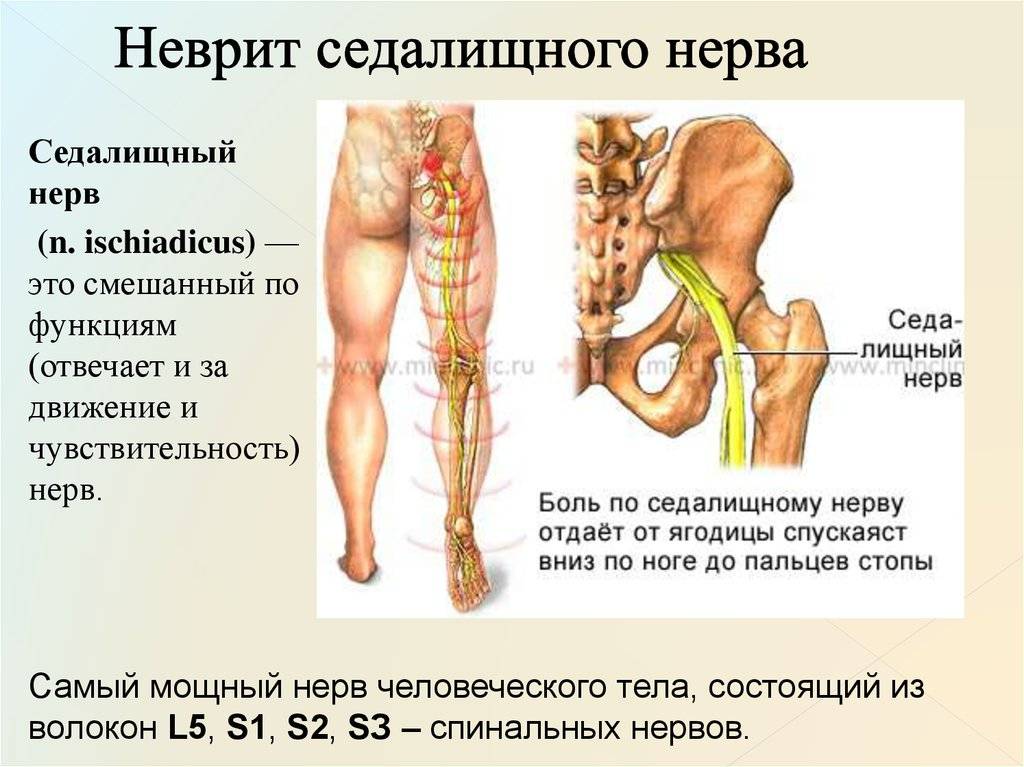
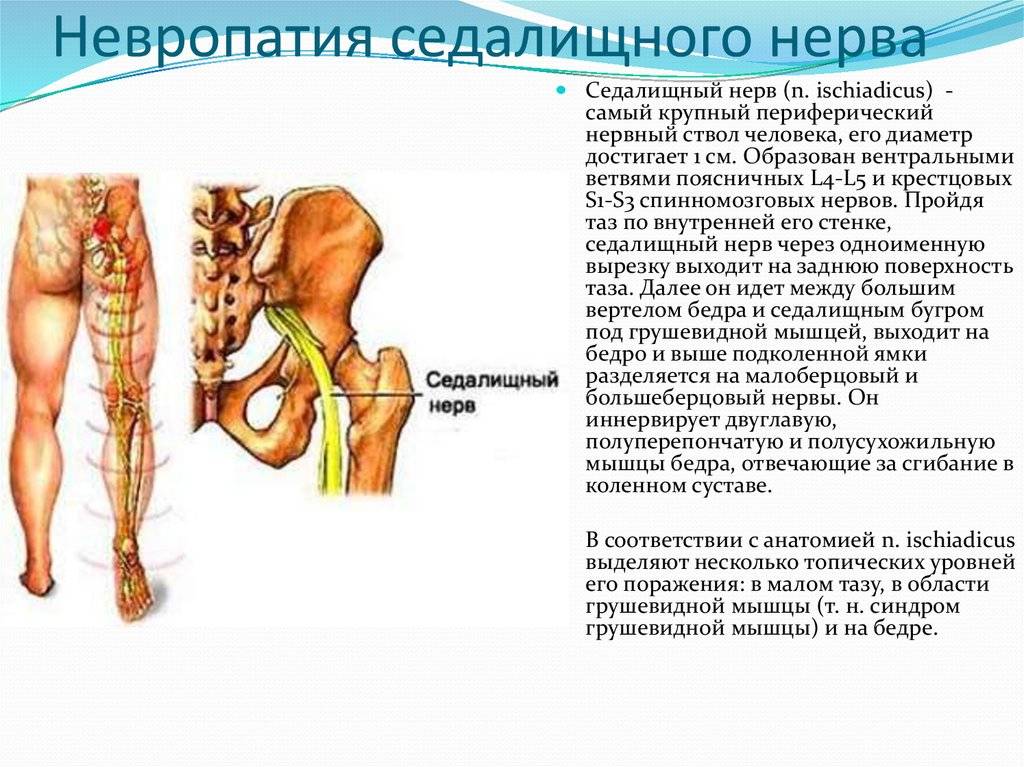
Седалищный нерв представляет собой самый длинный и крупный нерв в организме человека. Он берет свое начало в пояснично-крестцовом отделе спины, затем идет сквозь центральную часть ягодиц, направляется в нижнюю часть бедер, проходит через икроножные мышцы, пятки и заканчивается на кончиках пальцев стоп.
Защемление седалищного нерва – это развитие воспаления либо патологическое сдавливание самого крупного нерва, при котором внешняя оболочка нерва остается неповрежденной. Но, нервные окончания и волокна раздражаются, что приводит к появлению сильных болезненных ощущений.
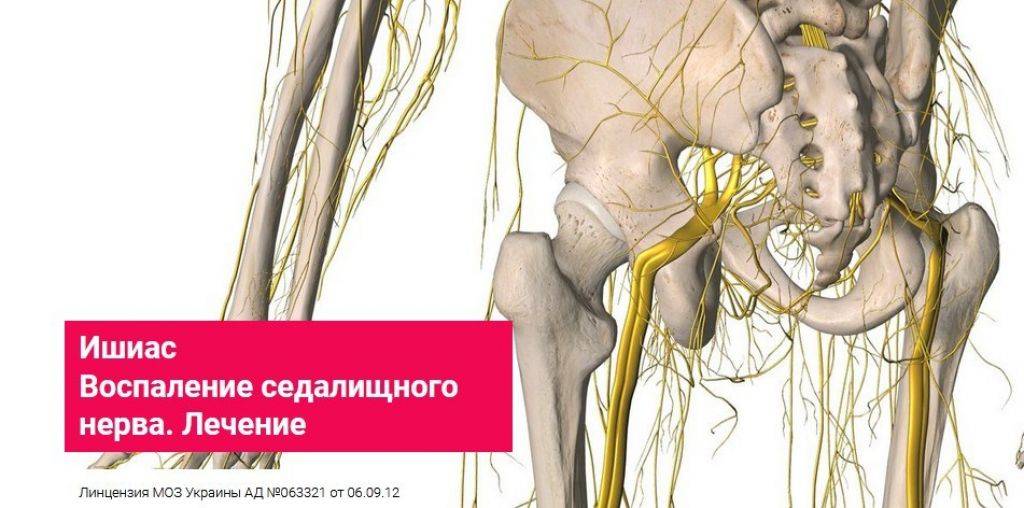
В большинстве случаев, процесс сдавливания нерва происходит в области сочленения мышечных волокон ягодиц, либо в пояснично-крестцовой зоне. В медицине эта патология получила название ишиас. Если причиной патологии становится воспалительный процесс, тогда недуг называется радикулитом.
Как делают мануальную терапию позвоночника
Мануальная терапия – это способ лечения только руками. Методика развивалась на протяжении 150 лет, поэтому врачи разработали множество техник:
Манипуляционная техника – это не сильные, короткие толчкообразные движения, восстанавливающие подвижность суставов в области крестца и позвоночника.
Мобилизационная методика – это движения, способствующие мягкому вытяжению позвонков и наклонам позвоночника. В результате проходят отеки, суставы обретают нормальную подвижность, восстанавливается кровообращение.
Мягкая техника – улучшает тонус мышц, снимает боль, напряжение, лечит связки. Резкие движения отсутствуют. Связки и мышцы становятся более подвижными.
Мы описали основные техники, но есть еще дополнительные:
- акупунктура;
- акупрессура;
- краниосакральная терапия;
- миофасциальный релиз;
- прикладная кинезиология;
- шиацу;
- лимфодренаж.
Как лечить воспаление седалищного нерва
Лечебные мероприятия направлены на:
- избавление пациента от боли;
- улучшение чувствительности конечностей;
- восстановление функциональности ног.
Чтобы этого достичь, прибегают к методам традиционной и альтернативной медицины. Лечение начинают с купирования болевого синдрома. Затем вступают физиотерапия, лечебная гимнастика, мануальная терапия. Параллельно может использоваться богатый опыт народной медицины.
Медикаменты, назначаемые при лечении ишиаса, включают следующие группы препаратов:
- нестероидные;
- кортикостероидные;
- витаминные комплексы;
- биогенные стимуляторы;
- миорелаксанты;
- противоотечные;
- ангиопротекторы.
Широко применяются наружные средства – разогревающие кремы и мази, в составе которых есть змеиный или пчелиный яд, жгучий перец, камфора, скипидар. Массаж при воспалении седалищного нерва помогает улучшить кровообращение и вернуть тонус мышцам.
Огромная роль в восстановлении функций ног принадлежит физиотерапевтическим процедурам, например, магнито- и лазеротерапии, электрофорезу, лечению динамическими токами. Различные виды физических упражнений, подобранных для конкретного пациента, уменьшают спазмированность мышц, укрепляют организм.
Чтобы излечиться дома, придется запастись терпением, поскольку ишиас лучше поддается усилиям профессионалов. Известны случаи, когда болезнь запускалась именно из-за недостаточно активных лечебных мероприятий. Чем сложнее случай – тем более действенные препараты приходится назначать. Так, если нестероидные не помогают, хотя человек принимает их долго, назначают стероидные препараты, которые имеют значительные побочные эффекты.
Во многих клиниках, дополнительно к основному лечению, пациенты проходят курсы:
- иглоукалывания;
- озонотерапии;
- фитотерапию;
- баночного и вакуумного массажа;
- камнетерапию;
- лечение пиявками;
- прижиганий.
Разработано множество рецептов компрессов, примочек, настоек. Но без консультации с лечащим врачом их лучше на себе не пробовать. Доктору известно, где и как они способны помочь или навредить. Поэтому посоветоваться необходимо.
Курортное и водолечение – отменный способ улучшить общее состояние здоровья и отрегулировать различные патологии, в том числе и воспаление седалищного нерва, признаки и лечение которого из-за разнообразия и сложности нуждаются в длительном и тщательном внимании.
Если терапевтические методы не дают результата – приходится производить декомпрессию нерва. Это делают хирургическим путем.
Мало знать, как лечить ишиас, то есть воспаление седалищного нерва. Быть в курсе того, как уберечься от такого серьезного, портящего жизнь и отбирающего здоровье недуга – необходимость.
Среди профилактических мер врачи советуют следующие:
- не перемерзать;
- укреплять иммунитет;
- правильно поднимать тяжести;
- выработать осанку;
- спать на твердых матрасах;
- беречься от резких движений.
Здоровый организм значительно повышает вероятность того, что позвоночник будет работать правильно, а нервные корешки избегнут воспалений и не ущемятся.
Мы специализируемся на лечении опорно-двигательного аппарата, даже при тяжелых стадиях заболеваний. Уже 10 лет помогаем тысячам пациентов избежать операции!
Наши врачи
Это сильнейшая команда экспертов, которая преподаёт на кафедре РУДН. Мы являемся клинической базой ведущих ВУЗов, где выпускаются лучшие врачи Москвы, уникальные специалисты России и зарубежья.
Стандарты
Экспертами и преподавателями нашей сети совместно с ведущими израильскими специалистами разработаны уникальные протоколы лечения на основе утвержденных медицинских стандартов Министерства Здравоохранения РФ.
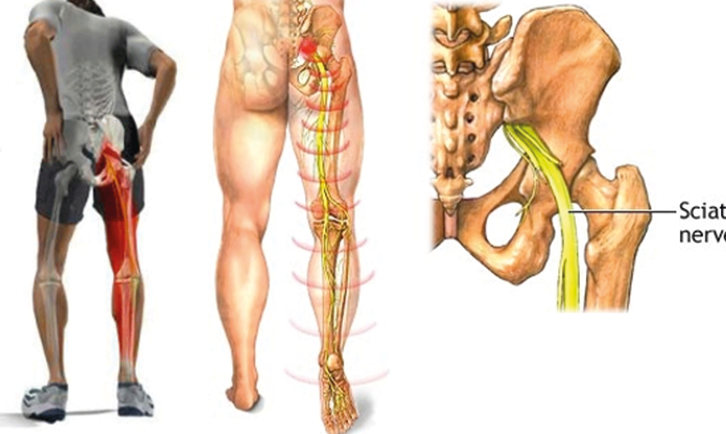
Причины и факторы риска
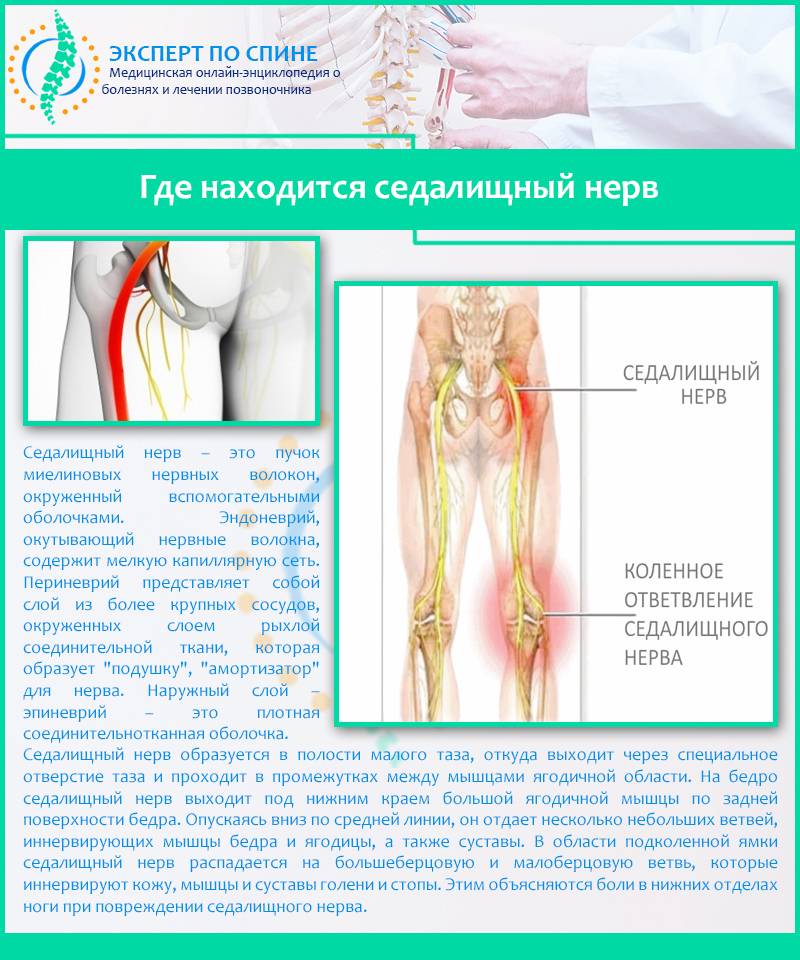
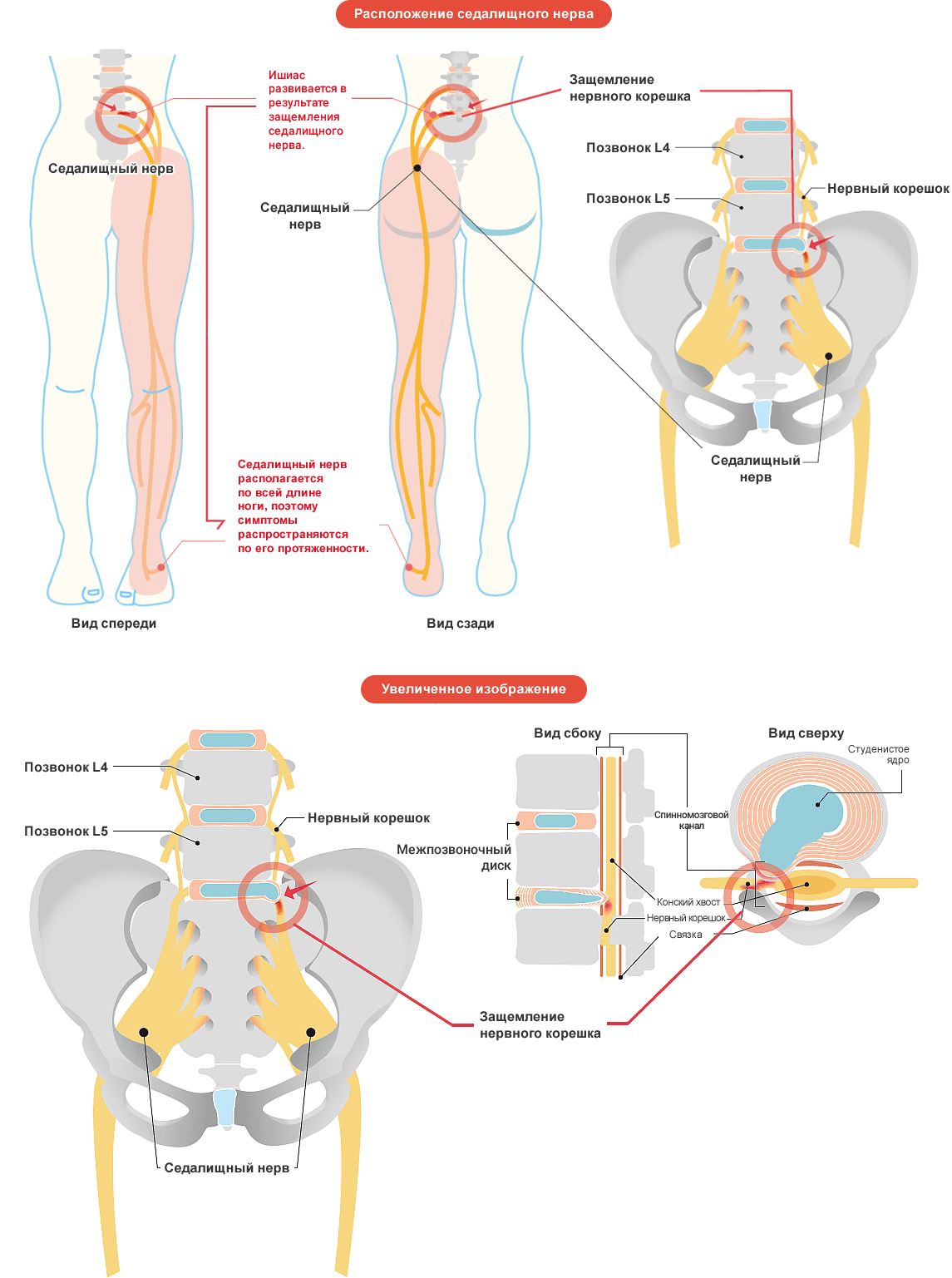
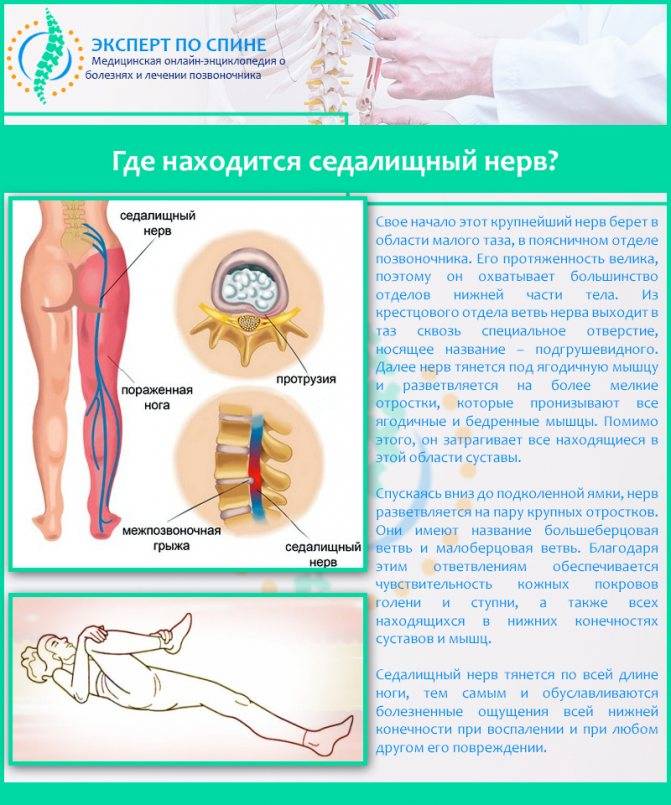
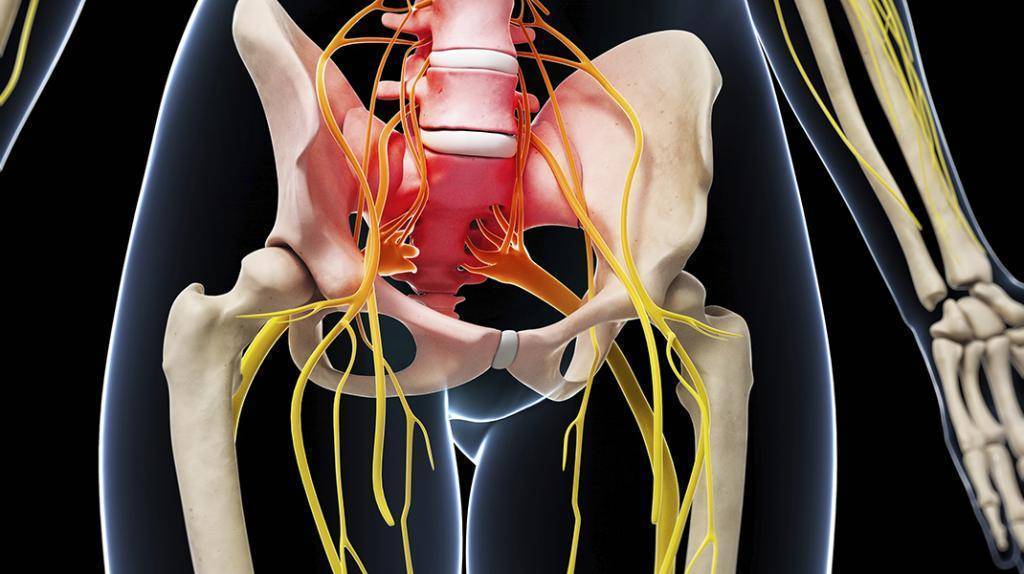
Седалищный – самый длинный нерв человеческого тела. Он берет начало от нервных волокон IV и V поясничных позвонков, соединяется с волокнами крестцового сплетения и спускается вниз, в полость таза, затем выходит из нее через подгрушевидное отверстие. Далее проходит среди ягодичных мышц, в том числе – через грушевидную мышцу.
Нервный ствол выходит из-под ягодичной складки и устремляется вниз, по срединной линии бедра сзади. В подколенной ямке делится на большеберцовый и малоберцовый нервы, которые, в свою очередь, разделяются на ветки, идущие к пальцам стопы и пятке.Таким образом, седалищный нерв иннервирует большую площадь – часть поясницы, бедра, голень и стопу.
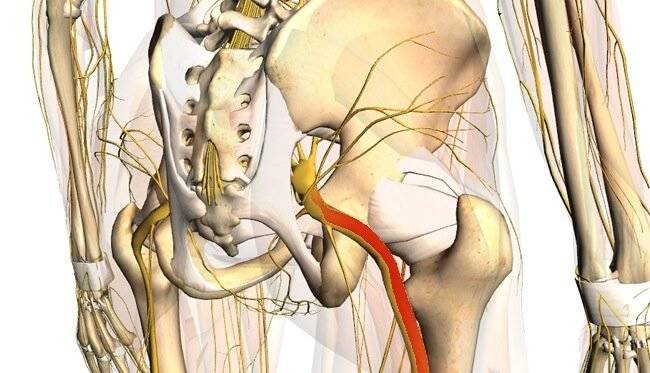
Фото: схематическое расположение седалищного нерва и его зона иннервации.
Седалищный нерв обычно защемляется в поясничном отделе позвоночника из-за остеохондроза, грыжи. Нередко он сдавливается грушевидной мышцей, расположенной в ягодичной области.
Протрузия, как правило, не приводит к защемлению седалищного нерва, поскольку наблюдается только выбухание диска без нарушения целостности фиброзного кольца. Многие ошибочно воспринимают данное состояние как грыжу, но по сути это «предгрыжа».
Иные заболевания и состояния, способные стать причиной защемления седалищного нерва у мужчин, у женщин, у беременных, после родов:
- Фасеточный синдром – ущемление нервов в анатомически узких отверстиях из-за деформации позвонков.
- Сужение позвоночного канала.
- Листез – соскакивание позвонков относительно друг друга.
- Новообразования позвоночника.
- Спазм грушевидной мышцы (располагается в ягодичной области).
- Тяжелая физическая работа.
- Спорт, связанный с большими нагрузками, подъемом тяжелых штанг, гантелей.
- Тромбоз или облитерирующий атеросклероз сосудов таза или нижних конечностей.
- Перекос таза.
- Укорочение одной ноги.
- Беременность.
Седалищный нерв – это толстый нервный ствол, весь его ход сопровождается сетью кровеносных сосудов. Адекватное питание клеток – важный аспект их полноценной работы. Недостаток кислорода с последующей ишемией может привести к возникновению сильных/острых болей при защемлении.
Факторы риска развития ишиаса:
- Сидячий образ жизни.
- Работа в длительном положении стоя или сидя.
- Избыточный вес.
- Сахарный диабет, атеросклероз.
- Длительные и/или частые вибрации – езда на транспорте по неровной дороге; работа с отбойным молотком.
- Нарушение кровообращения в тазовых органах за счет приобретенной или врожденной асимметрии костей таза.
- Пауэрлифтинг и другие виды спорта, связанные с поднятием тяжестей.
- Мужской пол, что связано с физически тяжелой работой.
- Употребление алкоголя и других токсичных веществ, особенно в сочетании с другими факторами риска.
Причины обострений ишиаса так же связаны все с теми же причинами и факторам риска.
Чаще всего повторно защемляет седалищный нерв из-за поднятия тяжестей, образования грыж, а также по причине резких движений.
В сети можно встретить информацию о том, что защемление седалищного нерва встречается после укола в ягодичную мышцу, но это неверно. Действительно, при нарушении правил выполнения внутримышечной инъекции или у худых, истощенных больных возможно попадание препарата в близлежащие с нервным пучком ткани. Однако, в таком случае лекарство будет оказывать раздражающее действие, вызовет ответную воспалительную реакцию немикробной природы, отек. Разовьются схожие симптомы – боли, онемение, покалывания в ягодице и по задней поверхности ноги, иногда могут наблюдаться тяжелые осложнения в виде некроза тканей, нарушения функции конечности. Но по сути это не будет являться ущемлением седалищного нерва, такая ситуация – это нейропатия.
Классификация
Наиболее актуальное для невролога разделение патологии на
- первичную, вызванную пережатием нерва спазмированной мышцей, травмой, повышенными нагрузками
- вторичную, когда к развитию патологии приводят заболевания костно-мышечной системы, новообразвания, тромбы.
Симптомы при воспалении седалищного нерва
Боль, которая может возникнуть даже из-за поднятия тяжелой сумки или переохлаждения, ночные приступы – главный показатель ишиаса
Помимо резкого простреливающего болевого синдрома, врачи советуют обратить внимание на:
- «мурашки» и онемение от ягодиц и ниже;
- запоры, недержание мочи;
- слабость и постепенную атрофию мышц, прихрамывание.
Когда человек передвигается или долго стоит, болеть тревожит сильнее. Во время приступов вполне возможно покраснение кожного покрова, отечность, ознобы, потливость. Сначала болевой синдром не очень выразителен, но постепенно становится настолько сильным, что есть опасность потери сознания. Человеку практически больно дышать. Если заболевание не лечить, пострадает вся нога: она станет холодной, сгибать и разгибать ее будет проблематично, затем утратится возможность двигать стопой и пальцами.
Причины
Причин, вызывающих защемление седалищного нерва, существует несколько. Часто возникновение ишиаса связывают именно с позвоночником, что не удивительно – в течение всей жизни он испытывает колоссальные нагрузки. Люди работают физически, переносят какие-то тяжести, не следят за своим весом и ведут малоподвижный образ жизни. Без дозирования нагрузки и проведения профилактики состояние позвоночника ухудшается. Так, среди причин ишиаса, связанных с позвоночником, можно выделить:
- остеохондроз;
- воспалительные процессы в области позвоночного столба;
- межпозвонковую грыжу;
- смещение позвонковых дисков;
- травмирование позвоночника.
Есть несколько возможных причин ишиаса
Также спровоцировать развитие ишиаса могут диабет, переохлаждение, какие-либо опухолевые процессы, радикулит. Вызвать заболевание способны и спазмы мышечных волокон (обычно синдром грушевидной мышцы), которые могут сдавить нерв.
Почему воспаляются спинномозговые корешки
Спровоцировать радикулопатию могут различные причины, но в подавляющем числе случаев корнем всех бед является остеохондроз и связанные с ним дегенеративно-дистрофические изменения в тканях межпозвонковых дисков и позвонков.
Среди других распространенных причин радикулита:
- опухоли позвоночника;
- аномалии развития позвоночника;
- травматические повреждения;
- грыжи позвоночника;
- ревматизм, артрит;
- избыточный вес, низкая физическая активность;
- постоянная статическая нагрузка на позвоночник (сидячая и стоячая работа);
- компрессионные нагрузки на позвоночник (физически тяжелый труд и спортивные дисциплины, предполагающие поднятие тяжестей);
- инфекционные заболевания (грипп, менингит, туберкулез, сифилис);
- частые переохлаждения и др.
Что делать?
Приходите на консультацию к врачу неврологу-вертебрологу для того чтобы определить на каком именно участке “зажат” нерв. Врач проведёт все необходимые тесты, пальпацию, неврологический осмотр, что даст возможность поставить правильный диагноз и назначить качественное лечение. При обнаружении у себя вышеописанных жалоб нужно сразу обращаться к вертеброневрологу.
Видео-обзор клиники вертебрологии и нейроортопедии Вертебра
Последний отзыв: Таня Платина 21.06.2020 / Пациент: Shyam Kumar
Была ли эта информация полезна для Вас?
Оцените информацию на странице, нам важно Ваше мнение!
Рейтинг: 4.1/5 – 1477
голосов
Причины защемления нерва в спине
Постепенное разрушение диска
С этой проблемой может столкнуться кто угодно: и офисный работник, и человек, занимающийся тяжелым физическим трудом.
Причины защемления могут быть разными. Но все они связаны с превышением допустимой нагрузки на мышцы или сегменты позвоночника.
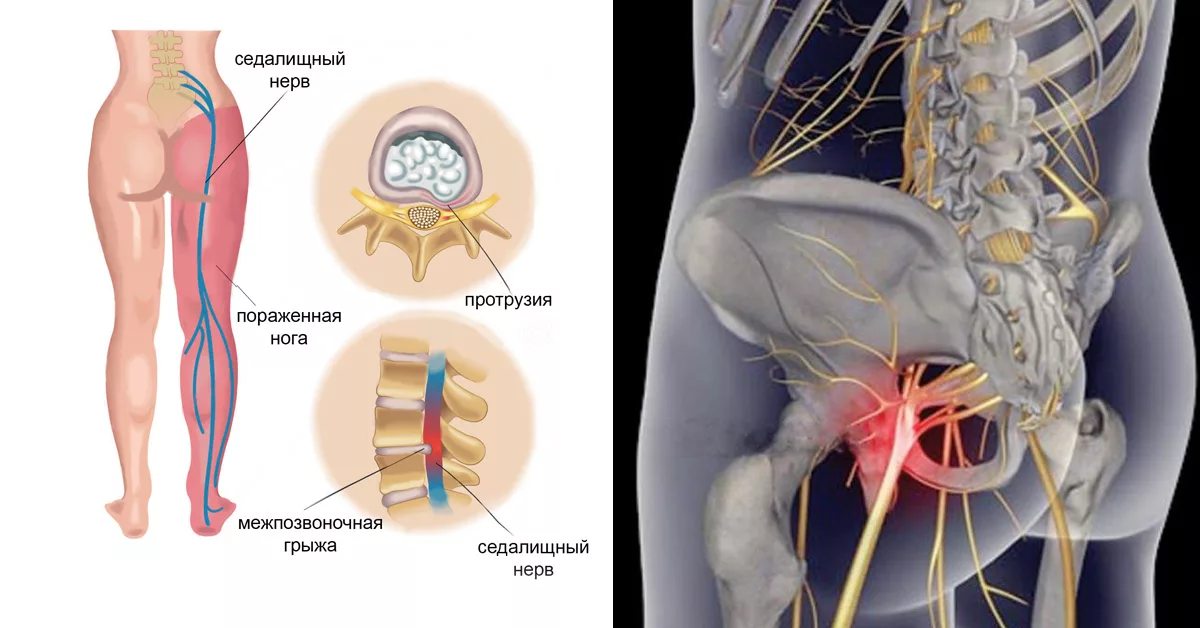
Защемление нерва грыжей
Довольно часто причиной защемления нерва в позвоночнике становится протрузия или грыжа. Посмотрите на картинку, где показано постепенное разрушение межпозвоночных дисков. Нормальный здоровый межпозвоночный диск не выпирает по бокам и имеет хорошую высоту. Но из-за проявлений остеохондроза и неправильной нагрузки на позвоночник диски понемногу начинают разрушаться. Со временем в дисках образуются своеобразные выпирания – протрузии. А при еще большей нагрузке или дегенерации тканей – образуется грыжа.
Протрузии и грыжи могут задевать нервные корешки, выходящие из спинного мозга.Посмотрите на следующую картинку – там хорошо видно, что нервные корешки проходят в непосредственной близости от межпозвоночного диска. И очень часто диск выпирает именно в сторону корешков.
Защемление нерва мышцами
Еще чаще бывает, что защемление нерва происходит не самой грыжей, а из-за нее. Дело в том, что грыжа – это внутреннее содержимое межпозвоночного диска. И природой не задумано, чтобы оно оказалось снаружи диска. Поэтому, когда грыжа все-таки вытекает за пределы диска, окружающая мышечная ткань очень негативно реагирует на соприкосновение с чем-то новым. Возникает отек мышц и даже воспаление. Отекшие мышцы зажимают нервы.
Также мышцы могут быть спазмированными из-за чрезмерной нагрузки.
Лечение боли в седалищном нерве
Для успешного лечения боли в седалищном нерве в Клинике боли ЦЭЛТ применяются современные методики:
- Физиотерапия — направлена на уменьшение болевых ощущений, улучшение кровообращения и снятие отёка и может включать в себя: УВЧ-терапию, электрофорез, лазерную и магнитную терапию, аппликации парафина;
- Системная терапия — предусматривает использование нестероидных противовоспалительных препаратов. Их применение должно регламентироваться врачом, поскольку они имеют целый ряд побочных эффектов. Помимо этого могут быть назначены противосудорожные средства исключительно эффективные в лечении невралгий. Помимо этого, используются препараты, которые снимают болевые симптомы быстро. Они могут быть назначены как в виде таблеток, так и в виде инъекций. В нашей Клинике боли применяются исключительно современные эффективные средства.
- Боль в икрах
- Боль в мышцах
Основные проявления ишиаса
Невралгия седалищного нерва (ишиас) – это заболевание, которое имеет характерные клинические симптомы. Их можно представить так:
- боль в ноге на пораженной стороне;
- неприятные ощущения и дискомфорт в поясничном отделе позвоночника;
- онемение нижних конечностей чаще одностороннее;
- снижение силы в ноге на пораженной стороне;
- затруднения при ходьбе.
Болезнь может проявляться совокупностью симптомов, но доминирующим признаком всегда является боль. Она чаще возникает ночью, внезапно на фоне полного здоровья. Возможно и хроническое течение, если нервная ткань будет воспаляться регулярно на фоне провоцирующих факторов. Боль нестерпимая, без лечения неминуемо ведет к осложнениям, которые серьезно нарушают качество жизни человека. Среди наиболее опасных последствий невралгии седалищного нерва можно выделить нарушение дефекации и мочеиспускания, парез в нижней конечности, что делает невозможной обычную ходьбу.
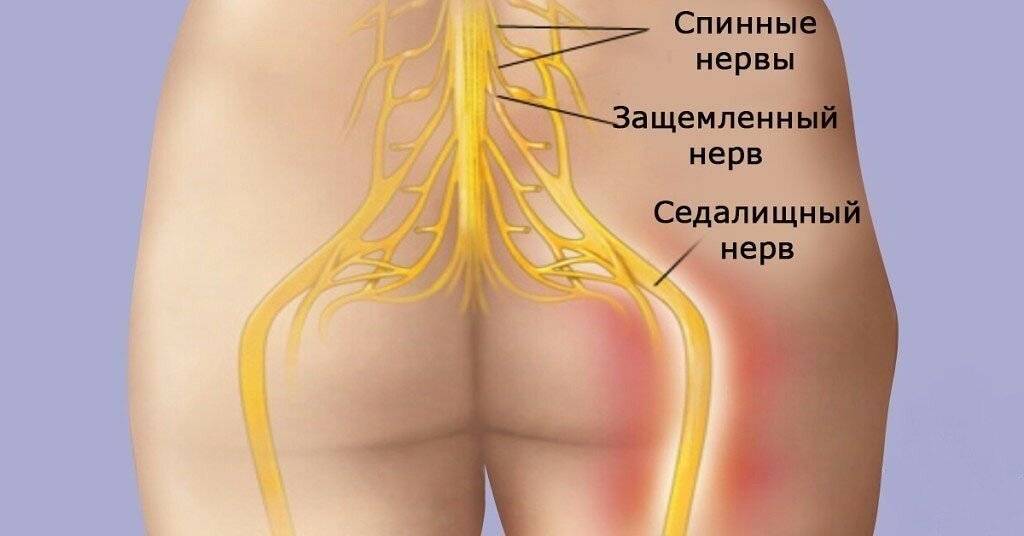
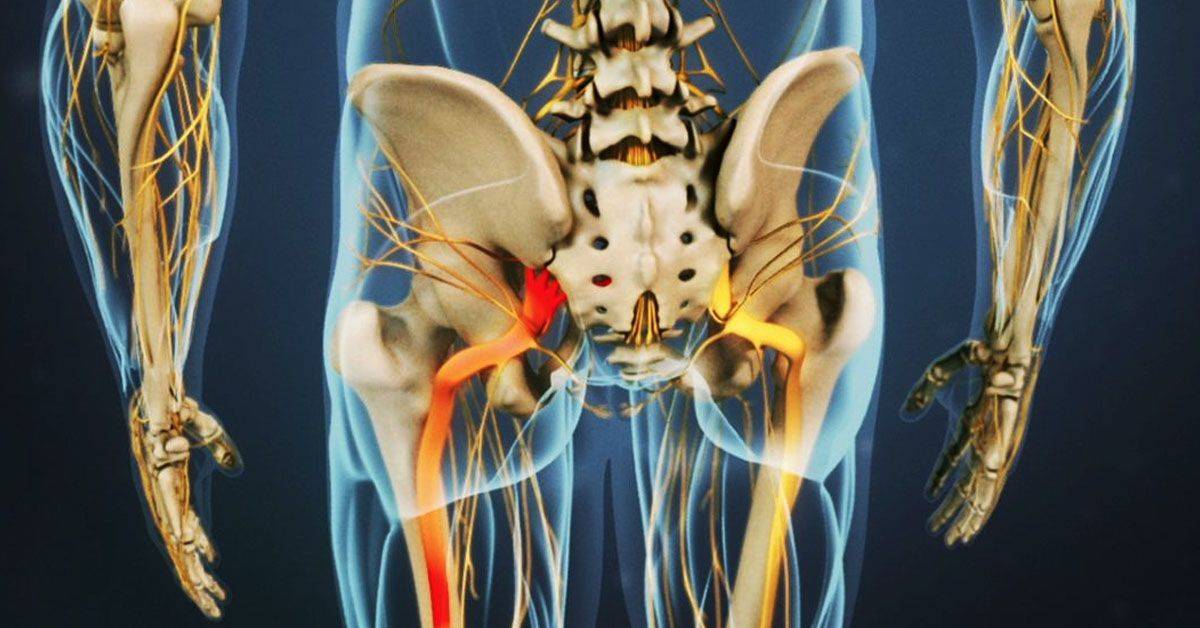
Признаки защемления седалищного нерва
Седалищный нерв – один из самых крупных в организме человека. Формируется он из шести нервных корешков, берет свое начало в области 4-го и 5-го поясничных позвонков и, проходя через большое седалищное отверстие, тянется до подколенной ямки. Главный признак защемления седалищного нерва – это болевые ощущения. При этом имеет значение именно интенсивность этой боли, чтобы определить, насколько седалищный нерв страдает.
Любой человек может в домашних условиях провести простой тест и проверить, есть ли у него признаки защемления седалищного нерва. Нужно нагнуться вперед, а затем выпрямить спину. Если в момент сгибания туловища возникла боль в спине, которая через ягодицу и заднюю поверхность бедра ушла в низ ноги, то определенно проблемы с седалищным нервом есть. Неврологи и невропатологи применяют еще несколько тестов. Например, пациент ложится на спину на кушетку, выпрямляет ноги. Затем врач начинает поднимать его ногу и доводит до угла 90 градусов. Если седалищный нерв воспален, защемлен, при подъеме в ноге обязательно появится боль. Чем раньше при подъеме появляется боль, тем сложнее проблема. Кроме боли, на защемление седалищного нерва указывают иные признаки:
- нарушение двигательной функции;
- нарушение функции органов малого таза;
- потеря чувствительности в области ягодиц и задней поверхности ноги.
Причины и симптомы развития болезни
Седалищный нерв является крупным анатомическим образованием человеческого организма, поэтому его воспаление влечет за собой множественные нарушения и причиняет пациенту сильные страдания. Патология чаще развивается у людей, перешагнувших 40-летний рубеж.
Необходимо точно выявить причины защемления седалищного нерва, тогда и лечение будет успешным.
Наиболее часто воспаление вызывают межпозвоночные грыжи, новообразования в поясничном или крестцовом отделе или осложнения после перенесенных инфекций. Интоксикации или изменения водно-солевого обмена могут спровоцировать нарушения деятельности центральной и периферической нервной системы, приводящие к ишиасу. Часто невралгия седалищного нерва отмечается при отсутствии полноценного лечения остеоартроза, остеохондроза или спондилеза позвонков.
В зоне риска находятся люди, в анамнезе у которых имеются:
- врожденные аномалии развития опорно-двигательного аппарата;
- профессиональные особенности, связанные с длительным пребыванием в статичной позе;
- нарушение осанки;
- переохлаждение;
- работа, сопряженная с подъемом тяжестей;
- ревматоидный артрит;
- травма;
- тяжело протекавшая беременность и пр.
Срочного обращения к врачу и лечения ишиаса седалищного нерва требует наличие любых признаков его развития. К ним относятся болевые ощущения в области ног или покалывание в пояснице. Нередко пациенты жалуются на изменения двигательной активности, чувство онемения спины и нижних конечностей или даже нарушение их чувствительности. У многих людей отмечаются отеки, которые также являются признаками воспаления седалищного нерва и нуждаются в лечении.
После проведенной терапии удается устранить выраженную симптоматику и достичь следующих результатов:
- активизации двигательной активности;
- исчезновения ощущения мышечной напряженности;
- нормализации функционирования организма в целом;
- спадения отеков;
- улучшения кровообращения тканей;
- устранения боли.
04.07.2020 Лиманова М.А. |
30.10.2019 Обратился с симптомами боли в пояснице с переходом в бедро. Назначили курс остеопатии и мануальной терапии, в последствии добавили физиотерапию и блокаду в поясницу, зарядки. |
9.06.2018 Обратилась к Наталье Геннадьевна Лазаревой с болью в спине ,боль отдавала в ягодицу и бедро. Два месяца «сидела» на обезболивающих . После одного лишь сеанса боль ушла. Таблетки больше не принимаю. Огромное спасибо чудо врачу! Юхнова О. |
Ответы на частые вопросы
Врач из поликлиники рекомендует моему отцу операцию. Можно ли обойтись без хирургического вмешательства?Обычно радикальное лечение назначают при неэффективности консервативных методов. Но иногда лучше не подвергать пациента излишним нагрузкам, особенно, если ему уже больше 70-80 лет.
Поэтому в нашем Центре разработаны схемы лечения, уменьшающие интенсивность воспаления и снижающие проявления боли. Мы назначаем рефлексотерапию, фармакопунктуру, активно используются пиявки при воспалении седалищного нерва.
Можно ли полностью выздороветь при ишиасе?Воспаление седалищного нерва затрагивает практически все функции организма. Поэтому его лечение должно быть комплексным. Применение остеопатии, мануальной терапии или массажа седалищного нерва повышает чувствительность тканей, а также улучшает подвижность коленного и голеностопного суставов. Курс терапии всегда вызывает стойкое улучшение состояния пациента.
Можно ли ограничиться посещением только 1 специалиста?Клиническая картина ишиаса очень разнообразна. Нередко и причины его возникновения также бывают множественными. Поэтому вмешательством только остеопата или мануального терапевта, скорее всего, вылечить заболевание не удастся. Требуется вся совокупность способов борьбы с ним, включая фармакологию, массаж, гомеопатию и физиотерапию при воспалении седалищного нерва.
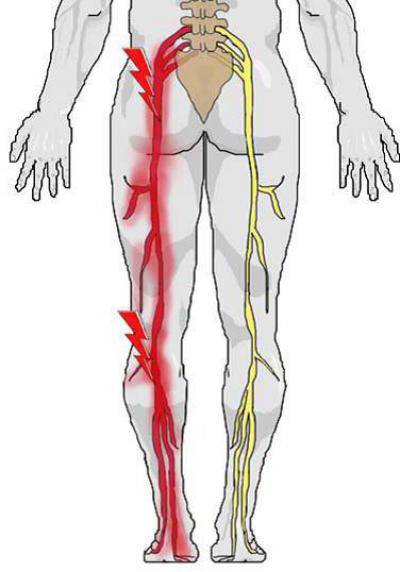
Симптомы защемления нерва
В зависимости от локализации патологии, боль и жжение могут ощущаться в верхних или нижних конечностях, в области поясницы, ягодиц, спины. Возможно снижение подвижности, чувствительности в руках или ногах.
Обычно боль усиливается или становится стреляющей в вертикальном положении или во время движения.
Защемление нерва в шейном отделе
Если происходит защемление нерва в шее, человеку трудно поворачивать и наклонять голову. Шея и плечи становятся напряженными и болезненными, а в руках ощущается боль или жжение. Кроме того, появляются симптомы, связанные с работой мозга:
- головная боль
- тошнота
- головокружение
Защемление нерва в пояснице
При защемлении поясничного нерва, может появиться внезапная боль в области крестца, иногда – онемение мышц. Иногда возникает нарушение работы органов малого таза. В результате женщины отмечают, к примеру, сбой менструального цикла, более болезненные месячные. У мужчин могут возникнуть проблемы с потенцией. Нередко происходит защемление седалищного нерва, который проходит через область таза к ноге. Человек может испытывать:
Причины воспаления седалищного нерва
Основная причина это осложнения остеохондроза такие как протрузии, грыжи, остеофиты, также нерв может защемляться грушевидной мышцей которая находится в спазме.Для точного определения места защемления седалищного нерва проводится нейроортопедический осмотр. Методы визуализации такие как МРТ и по надобности нейромиография.
Пораженные межпозвонковые диски, оказывающие компрессию на нервные корешки в поясничном отделе позвоночника. Позвонки L1, L2, L3, L4, L5 и их отраженная боль в иннервируемых участках тела. К примеру при грыже / протрузии L4-L5 характерна боль в ноге по медиальной (внутренней) – (сегмент L4) и латеральной (внешней) – (сегмент L5) стороне.
И после этого уже назначается соответствующая терапия. Как правило это препараты НПВС и миорелаксанты при острой боли и антиконгульсанты при хронической (более 3-х месяцев). Также в лечении большая роль отводится физиотерапии. В период беременности терапия отличается от обычной (исключаются многие виды терапий).